कैंसर के लिए भविष्यवाणियां क्या हैं? थायरॉयड ग्रंथि, सर्जरी के बाद ऐसे निदान वाले कितने रोगी रहते हैं? कैंसर रोगियों के लिए अलग-अलग संभावनाएं हैं बाद का जीवन। यह रोग का निदान ट्यूमर के प्रकार, इसके पता लगाने के चरण, स्थान, नियोप्लाज्म की वृद्धि दर आदि पर निर्भर करता है।
थायरॉयड ग्रंथि में घातक नियोप्लाज्म कैंसर के सबसे उपचार योग्य प्रकारों में से हैं समय पर निदान रोगियों की उत्तरजीविता दर लगभग 100% है।
इस संक्रमण के साथ संक्रमण का एक रूप मौखिक सेक्स और कई यौन सहयोगियों वाले लोगों का अभ्यास है। सिर और गर्दन के कैंसर के इलाज का मौका क्या है? जिस तेजी से आप का निदान किया जाता है, उपचार की संभावना अधिक होती है। छोटे और स्थानीय ट्यूमर में 90% से अधिक की उपचार दर होती है, जबकि बड़े या समझौता किए गए लिम्फ नोड्स से बीमारी से मृत्यु हो सकती है।
थायरॉयड कैंसर के साथ कितने रहते हैं?
क्या सिर और गर्दन के कैंसर के विकास के लिए एक आनुवंशिक प्रवृत्ति है? यदि हां, तो क्या बीमारी से बचना संभव है? सबसे हाल के अध्ययनों से सिर और गर्दन के कैंसर के विकास पर कुछ आनुवंशिक प्रभाव का संकेत मिलता है, हालांकि, धूम्रपान और शराब अभी भी बीमारी के लिए मुख्य जोखिम कारक हैं और इसे निर्णायक रूप से हल किया जाना चाहिए।
रोगी का जीवनकाल किस प्रकार के ट्यूमर पर निर्भर करता है?
थायराइड कैंसर एक घातक ट्यूमर है जो ग्रंथि में अपनी कोशिकाओं से विकसित होता है। यह लगभग 1% मामलों में, अन्य ऑन्कोलॉजिकल रोगों की तुलना में अक्सर होता है। अंतःस्रावी विकृति वाले लोगों में या थायरॉयड रोगों से पीड़ित लोगों में, थायरॉयड कैंसर के विकास का जोखिम बहुत अधिक है। पुरुषों की तुलना में महिलाओं को इस बीमारी का खतरा अधिक होता है। एंडोक्राइन ऑन्कोलॉजी किसी भी उम्र में लोगों को प्रभावित करता है, लेकिन अक्सर 40 साल के बाद इसका निदान किया जाता है।
क्या गर्दन में एक गांठ से कैंसर हो सकता है? गर्दन में किसी भी लगातार गांठ से कैंसर हो सकता है। सामान्य तौर पर, कैंसर का संदेह होता है जब 21 दिनों के भीतर नोड्यूल अनायास गायब नहीं हो जाते हैं, जब वे कठोर और धीरे-धीरे बढ़ते हैं। किस मामले में, किस चिकित्सा विशेषज्ञ के लिए सबसे उपयुक्त है? गर्भाशय ग्रीवा नाड़ीग्रन्थि का पहला मूल्यांकन उस चिकित्सक द्वारा किया जा सकता है जो आमतौर पर रोगी के साथ होता है। यह वह है जो इस बारे में सोचेगा कि क्या मरीज को गर्दन और गर्दन के साथ सर्जन की तलाश है।
कैंसर का निदान सिर और गर्दन के चिकित्सक और सर्जन द्वारा गर्दन की नैदानिक \u200b\u200bजांच से शुरू होता है। उदाहरण के लिए, अतिरिक्त परीक्षण, जैसे कि एक अल्ट्रासाउंड स्कैन, एक आकांक्षा बायोप्सी, या कंप्यूटेड टोमोग्राफी। थायराइड कैंसर का कारण क्या है? अधिकांश प्रकार के थायरॉयड कैंसर अज्ञात मूल के हैं। हालांकि, यह पहले से ही ज्ञात है कि ग्रंथि की पुरानी सूजन, जो आयोडीन की अत्यधिक खपत, विकिरण के संपर्क में और थायरॉयड कैंसर के पारिवारिक इतिहास के कारण हो सकती है, ज्ञात और अच्छी तरह से अध्ययन किए गए जोखिम कारक हैं।
थायराइड कैंसर किस प्रकार का होता है और सर्जरी के बाद कितने मरीज रहते हैं? चिकित्सा में, थायरॉयड ग्रंथि में घातक नियोप्लाज्म के कई हिस्टोलॉजिकल रूप प्रतिष्ठित हैं। लगभग 75% ट्यूमर के मामले पैपिलरी कैंसर (पैपिलरी कार्सिनोमा) में होते हैं। इस तरह की बीमारी शायद ही कभी अन्य अंगों में मेटास्टेस के गठन का कारण बनती है, आसानी से इलाज योग्य है और है अच्छा पूर्वानुमान अस्तित्व। 85% रोगियों में इससे पूरी तरह से ठीक होने का मौका मिलता है। आंकड़े कहते हैं कि मरीजों की जीवन प्रत्याशा जो हटाने के लिए सर्जरी से गुजरती है पैपिलरी कार्सिनोमायह है:
क्या थायराइड कैंसर बहुत गंभीर है? थायराइड कैंसर किसी अन्य प्रकार के कैंसर की तरह एक घातक बीमारी है, लेकिन ज्यादातर मामलों में उपचार की संभावना बहुत अधिक होती है। उपचार जल्द से जल्द निर्धारित किया जाना चाहिए, अर्थात्, जैसे ही इसका निदान या संदेह होता है। किसी विशेषज्ञ द्वारा प्रदर्शन किए जाने पर थायरॉयड ग्रंथि को हटाने के लिए एक ऑपरेशन, जो एक सिर और गर्दन सर्जन है, एक कम जटिलता दर के साथ एक सुरक्षित प्रक्रिया है। मुखर डोरियों के आंदोलन के लिए जिम्मेदार तंत्रिकाओं के साथ छेड़छाड़ के कारण, आवाज में किसी प्रकार के बदलाव की संभावना है, लेकिन यह मौका काफी कम है, 1% से कम है।
- 5-10 साल - 97%;
- 10 साल से अधिक - 90%;
- 15 साल से अधिक - 75%।
कूपिक कैंसर (कार्सिनोमा) पिछले एक की तुलना में अधिक आक्रामक रूप है। लगभग 20% मामलों में होता है। यह इस तथ्य से विशेषता है कि इसका इलाज करना अधिक कठिन है, अधिक सक्रिय रूप से मेटास्टेस देता है। इस तरह के ट्यूमर के लिए जीवित रहने की दर लगभग 90% है।
मेडुलरी कैंसर - 5-8% मामलों में निदान किया जाता है। कैंसर के इस रूप की ख़ासियत है तेजी से चालू निगलने और सांस लेने की बीमारी के कारण। हालांकि, प्रारंभिक निदान के साथ, बीमारी के इस रूप को दूर किया जा सकता है, और सर्जरी के बाद जीवित रहने की दर लगभग 80% है।
क्या यह सच है कि सर्जरी के बाद मुझे कैल्शियम लेना होगा? जरूरी नहीं है। लोहा बनाए रखने के लिए जिम्मेदार सामान्य स्तर रक्त में कैल्शियम, थायरॉयड ग्रंथि के उन्मूलन के संचालन के दौरान संग्रहीत। हालांकि, सर्जरी के कारण, कुछ रोगियों को सर्जरी के बाद की अवधि में कैल्शियम पूरकता की आवश्यकता हो सकती है।
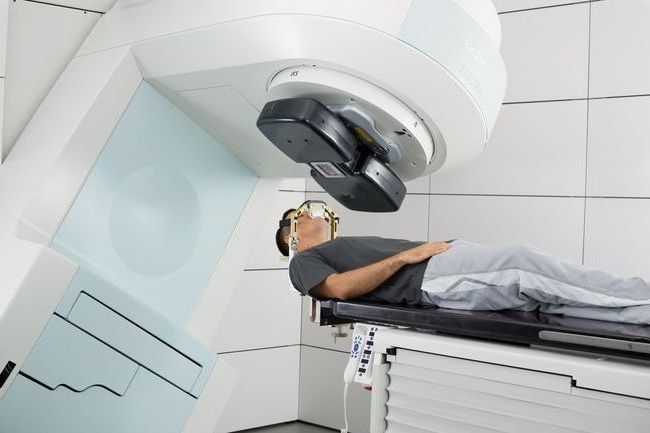
क्या सर्जरी के अलावा कोई और उपचार का विकल्प है? थायराइड कैंसर के उपचार में मुख्य हथियार ग्रंथि को हटाना है। और यह सुरक्षित और बहुत है प्रभावी उपचार। क्या सर्जरी के बाद रेडियोधर्मी आयोडीन है? थायराइड कैंसर के उपचार में रेडियोधर्मी आयोडीन की आवश्यकता सीमित और व्यक्तिगत है।
एनाप्लास्टिक थायराइड कैंसर ट्यूमर का एक दुर्लभ रूप है। नियोप्लाज्म तेजी से बढ़ रहा है और श्वसन कार्यों को बाधित करता है। जीवन के लिए सबसे खराब रोग का निदान है, जीवित रोगियों में से 5% से भी कम।
बहुत मुश्किल से ही उदासीन कार्सिनोमा और लिम्फोमा होते हैं, जिससे कुछ महीनों के भीतर रोगी की मृत्यु हो जाती है।
पुरुषों में थायराइड कैंसर
बायोप्सी के अंतिम परिणाम के बाद प्रत्येक मामले में ओरिएंटेशन दिया जाएगा। क्या आप एक निशान छोड़ने के बिना उसे ठीक कर सकते हैं? एक निशान, हालांकि गर्दन के बहुत कमजोर क्षेत्र में स्थित है, आमतौर पर एक अच्छे सौंदर्य परिणाम का प्रतिनिधित्व करता है, क्योंकि इस ऑपरेशन को नियमित रूप से करने के लिए सिर और गर्दन के प्रत्येक सर्जन का उपयोग किया जाता है। अधिकतर सुरक्षा के रूप में समय का निशान बहुत सरल है सूरज की किरणें। हालांकि, कुछ लोगों को खराब चिकित्सा है।
ऑपरेशन के बाद, हार्मोन लेने से, क्या मेरा जीवन मेरे थायरॉयड के साथ अब जैसा होगा? संपूर्ण थायरॉयड ग्रंथि को हटाने के साथ, थायराइड हार्मोन को दैनिक रूप से लिया जाना चाहिए। आम धारणा के विपरीत, सर्जरी किसी व्यक्ति को वजन बढ़ाने के लिए प्रेरित नहीं करती है या उसमें परिवर्तन नहीं होता है रोजमर्रा की जिंदगीआवधिक दवाओं और हार्मोनल नियंत्रण के रूप में इन परिवर्तनों को रोकते हैं। मुझे कब तक वापसी यात्राओं का आदेश देना होगा? थायराइड कैंसर, क्योंकि यह एक घातक बीमारी है, पूरे अवलोकन में वापस आ सकता है, हालांकि यह एक ऐसी स्थिति है जो रोगियों के सबसे छोटे हिस्से में होती है।
थायराइड कैंसर (विशेष रूप से पैपिलरी) का जल्दी निदान के साथ अच्छी तरह से इलाज किया जा सकता है, और अधिकांश रोगियों के लिए, डॉक्टर सर्जरी के बाद एक अच्छा रोगनिदान देते हैं।
सर्जरी के बाद जीवन प्रत्याशा को कौन से कारक प्रभावित करते हैं?
कार्सिनोमा को हटाने के लिए सर्जरी के बाद जीवन प्रत्याशा को प्रभावित करने वाले कारकों में से एक पोस्टऑपरेटिव अवलोकन है। एंटी-कैंसर थेरेपी को पूरा करने के बाद, रोगी को समय-समय पर एक ऑन्कोलॉजिस्ट द्वारा परीक्षा से गुजरना चाहिए। रोगी को रक्त परीक्षण, ग्रीवा क्षेत्र का एक स्कैन और अन्य अध्ययन करने की आवश्यकता होती है जो डॉक्टर को समय में ट्यूमर के संभावित पतन की पहचान करने की अनुमति देते हैं।
इस कारण से, आवधिक निगरानी कई वर्षों के लिए महत्वपूर्ण है। मुंह के कैंसर के उपचार में ट्यूमर और सरवाइकल लिम्फ नोड्स को हटाना शामिल है। मुंह पर किसी भी ऑपरेशन से भाषण में बदलाव और खाने में कठिनाई हो सकती है, लेकिन यह मौका कम होता है जब ट्यूमर का निदान किया जाता है और जल्दी से इलाज किया जाता है। ऐसे कई रोगी हैं जो उपचार के बाद खिलाने या बोलने के लिए वापस नहीं आते हैं। उपचार के हिस्से के रूप में कुछ रोगियों में ट्रेकियोस्टोमी या फीडिंग ट्यूब का उपयोग आवश्यक है। सामान्य तौर पर, इसका उपयोग अस्थायी है, लेकिन रोगी को प्रत्येक मामले पर निर्भर होने वाला समय होना चाहिए।

एक और महत्वपूर्ण बिंदु एक मरीज के लिए जो थायरॉयड ट्यूमर को हटाने के लिए सर्जरी करता है, उच्च गुणवत्ता और संतुलित पोषण का संगठन है। बहुत से मरीज जो सर्जरी और एंटी-कैंसर थेरेपी से गुजरते हैं, वे अच्छे स्वास्थ्य का दावा कर सकते हैं।
क्या बिना सर्जरी के इलाज संभव है? मुंह के कैंसर के इलाज के लिए सर्जरी अभी भी मुख्य तरीका है। ट्यूमर को गर्दन के लिम्फ नोड्स के साथ ही हटा दिया जाना चाहिए। कुछ रोगियों को सर्जरी के बाद भी विकिरण चिकित्सा या यहां तक \u200b\u200bकि कीमोथेरेपी की आवश्यकता हो सकती है, लेकिन ये विधियां अक्सर पहली उपचार पसंद नहीं होती हैं।
क्या उल्टी से कैंसर हो सकता है? मुंह में कोई भी घाव जो 21 दिनों के भीतर अनायास ठीक नहीं हो सकता है, खासकर जो लोग धूम्रपान करते हैं और शराब का दुरुपयोग करते हैं, उनका मूल्यांकन रोगी के चिकित्सक द्वारा किया जाना चाहिए, जो आवश्यक होने पर सिर और गर्दन के सर्जन की तलाश करें। क्या गैस्ट्रोओसोफेगल रिफ्लक्स लारिन्जियल कैंसर का कारण बन सकता है? गैस्ट्रोओसोफेगल रिफ्लक्स, लारेंजियल कैंसर के लिए एक जोखिम कारक है, लेकिन धूम्रपान या शराब का दुरुपयोग अभी भी बीमारी का मुख्य जोखिम कारक है।
घातक ट्यूमर का उपचार आमतौर पर मतली, भूख की कमी, शरीर के वजन में तेज कमी के साथ होता है। इस मामले में, भोजन के दैनिक सेवन को 6-7 सर्विंग्स में विभाजित किया जाना चाहिए और उनके बीच के समय अंतराल को कम करना चाहिए।
यह याद रखना महत्वपूर्ण है कि इस समय शरीर को उन सभी विटामिन और खनिजों को प्राप्त करना चाहिए जिनकी उन्हें आवश्यकता है।
महत्वपूर्ण वीडियो: थायराइड कैंसर को कैसे हराया जाए
क्या आपके पास लैरींगियल कैंसर की सर्जरी हमेशा होती है? यद्यपि सर्जरी लैरिंजियल कैंसर, विकिरण चिकित्सा या कीमोथेरेपी के साथ संयोजन में कुछ रोगियों की पसंद हो सकती है। क्या लैरींगियल कैंसर का निदान करने वाला रोगी हमेशा के लिए ट्रेकियोस्टोमी का उपयोग करेगा? पहले एक लेरिंजियल ट्यूमर का निदान किया जाता है, इलाज की संभावना अधिक होती है और एक ट्रेकियोस्टोमी की संभावना कम होती है। अंतिम ट्रेकियोस्टोमी लैरींगियल कैंसर के रोगियों के अल्पांश में होता है। क्या यह सच है कि जो व्यक्ति स्वरयंत्र को निकालता है वह फिर कभी नहीं बोलता है?
ऑन्कोलॉजी के लिए और पश्चात की अवधि में मरीजों को धूम्रपान और शराब पीने की सलाह दी जाती है। इस समय शरीर के लिए तनाव की अनुपस्थिति भी संचालित रोगी की भलाई को अनुकूल रूप से प्रभावित करती है और पूर्ण वसूली की उसकी संभावना को बढ़ाती है।
पश्चात की अवधि में एक अत्यंत नकारात्मक कारक गंभीर थकान है। एक घातक नवोप्लाज्म को हटाने के लिए सर्जरी कराने वाले मरीजों को अधिक आराम करने की आवश्यकता होती है, खुद को थका देने के लिए नहीं, इस अवधि के दौरान शरीर के लिए भार कोमल होना चाहिए। थायरॉयड कैंसर के उपचार के बाद वसूली की अवधि के दौरान डॉक्टर के नुस्खे का कड़ाई से अनुपालन करना आवश्यक है, इस मामले में रोगनिरोध अनुकूल होगा।
यहां तक \u200b\u200bकि स्वरयंत्र को पूरी तरह से हटाने के साथ, संभावना है कि व्यक्ति फिर से बोलेगा। डेन्चर का उपयोग करने या आवाज के दूसरे रूप को विकसित करने के लिए फिर से बोलने के कई तरीके हैं। एक भाषण चिकित्सक वह है जो इस रोगी के पुनर्वास में मदद करेगा। क्या मेरी नाक वापस आएगी?
कई रोगियों को लेरिन्जियल कैंसर के उपचार के दौरान महक की कठिनाई हो सकती है, लेकिन ज्यादातर मामलों में यह स्थिति अस्थायी होगी। सर्जरी के बाद मेरे जीवन में क्या बदलाव आएगा? लेरिंजल कैंसर के उपचार के लिए कई तरह के उपचार के तरीके हैं, जो मुंह के अंदर छोटे घावों को हटाने के साथ जुड़ा हुआ है, प्रारंभिक मामलों में, यहां तक \u200b\u200bकि जब पूरे लैरिंक्स को सबसे कठिन मामलों में हटा दिया जाता है। नतीजतन, जीवन की गुणवत्ता में परिवर्तन चर हैं। हालांकि, उपचार के बाद, आप एक सामान्य या काफी करीबी जीवन बिता सकते हैं।
सर्जरी के बाद जीवन प्रत्याशा कैंसर का पता लगाने के प्रकार और चरण पर कैसे निर्भर करता है?
संचालित रोगियों की जीवन प्रत्याशा सीधे उस चरण पर निर्भर करती है जिस पर थायरॉयड कैंसर का पता चला था। रिपोर्ट में कहा गया है कि कितने मरीज रहते हैं विश्व संगठन स्वास्थ्य देखभाल। प्रैग्नेंसी के लिए विशेषज्ञ 5 साल और 10 साल के पोस्टऑपरेटिव सर्वाइवल की शर्तों का इस्तेमाल करते हैं। थायरॉयड कार्सिनोमा को हटाने के लिए सर्जरी करने वाले रोगियों के जीवन प्रत्याशा आँकड़ों का विश्लेषण करने के बाद, निम्नलिखित डेटा प्राप्त किए गए थे।
लुइस एडुआर्डो बारबल्हो डी मेलो
स्वरयंत्र कैंसर हो सकता है? हां, तीन सप्ताह से अधिक समय तक लगातार चक्कर आने वाले किसी भी रोगी को डॉक्टर से परामर्श करना चाहिए और यदि संदेह है, तो एक सिर और गर्दन के सर्जन, विशेष रूप से वे जो धूम्रपान और शराब का दुरुपयोग करते हैं। थायराइड कैंसर थायरॉयड कोशिकाओं का कैंसर है। कई श्रेणियां हैं: विभेदित, एनाप्लास्टिक और मज्जा कैंसर।
विभेदित कैंसर न्यूनतम रूप से आक्रामक होते हैं, और थायरॉयड कोशिकाएं आयोडीन को पकड़ने की शारीरिक क्षमता को बनाए रखती हैं। एनाप्लास्टिक कैंसर समारोह के नुकसान के साथ थायरॉयड कोशिकाओं में बदलाव का कारण बनता है। मेडुलेरी कैंसर थायरॉयड कोशिकाओं से बनता है जिसे "पैराफोलिक्यूलर सेल" या "सी सेल" कहा जाता है। ये कोशिकाएं थायरॉयड हार्मोन नहीं बनाती हैं, लेकिन आमतौर पर कैल्सीटोनिन कैंसर न्यूनतम रूप से आक्रामक होता है। एनाप्लास्टिक कैंसर बहुत आक्रामक हैं। । थायराइड कैंसर की दर लगातार बढ़ रही है, जो निश्चित रूप से, बेहतर स्क्रीनिंग और संदिग्ध थायराइड नोड्यूल के अधिक व्यवस्थित हटाने से जुड़ी है।
जब रोगियों में पैपिलरी कार्सिनोमा को हटा दिया जाता है, तो पता लगाने के चरण के आधार पर, 5 साल का अस्तित्व है:
- स्टेज 1 - 100%;
- स्टेज 2 - 100%;
- स्टेज 3 - 92%;
- स्टेज 4 - 50%।
कूपिक कार्सिनोमा 5 साल के अस्तित्व के लिए इस तरह की भविष्यवाणी देता है:
- स्टेज 1 - 100%;
- स्टेज 2 - 100%;
- स्टेज 3 - 70%;
- स्टेज 4 - 50% से कम।
जिन मरीजों को सर्जरी से निकाला गया मेडुलरी कार्सिनोमानिम्नलिखित मौके हैं:
थायराइड कैंसर पुरुषों की तुलना में महिलाओं को अधिक प्रभावित करता है। में आयनीकृत विकिरण के संपर्क में बचपन एक जोखिम कारक है और साथ ही साथ आयोडीन की कमी भी है। थायराइड कैंसर का अधिकांश हिस्सा विभिन्न प्रकार। बुजुर्गों में एनाप्लास्टिक कैंसर विकसित होता है।
मेडुलरी कैंसर बहुत दुर्लभ हैं और लगभग 30% मामलों में वंशानुगत हैं। उपचार में हमेशा सर्जरी शामिल होती है और, इस मामले के आधार पर, रेडियोधर्मी आयोडीन का प्रशासन। पैथोलॉजी की डिग्री के आधार पर, सर्जिकल उपचार में कभी-कभी पूर्ण या आंशिक थायरॉयडेक्टॉमी होती है, जो गर्दन के गैन्ग्लिया को हटाने से जुड़ी होती है। सर्जरी के बाद, रेडियोधर्मी आयोडीन का प्रशासन किसी भी शेष थायरॉयड कोशिकाओं को समाप्त कर देता है और पैपिलरी और कूपिक कैंसर की पुनरावृत्ति के जोखिम को कम करने में मदद करता है।
- स्टेज 1 - 100%;
- स्टेज 2 - 97%;
- स्टेज 3 - 80%;
- स्टेज 4 - 28%।
एनाप्लास्टिक ट्यूमर (थायराइड कैंसर के सबसे आक्रामक रूपों में से एक) सर्जरी के बाद रोगियों के 5 साल के जीवित रहने का केवल 5% देता है।
आंकड़ों के मुताबिक, 10 साल की उत्तरजीविता सीमा उन रोगियों के एक छोटे प्रतिशत को पार करने में सक्षम होगी जो कार्सिनोमा को हटाने के लिए सर्जरी से गुजरते हैं। थायराइड कैंसर के एक पैपिलरी रूप के साथ, औसतन 93% रोगियों ने इसे हासिल किया। कूपिक कैंसर के साथ, 85% रोगी सर्जरी के बाद 10 साल से अधिक जीवित रहेंगे। रोग का औसत रूप 75% रोगियों के लिए 10 साल का पूर्वानुमान प्रदान करता है।
थायरॉयड हार्मोन का आजीवन प्रतिस्थापन थायरॉयडेक्टॉमी के लिए आवश्यक है। पैपिलरी, फॉलिक्युलर और मज्जा कैंसर के लिए इलाज की दर 90% से अधिक है, और रिलेप्स बहुत ही दुर्लभ हैं और आम तौर पर एक नए उपचार के लिए उपलब्ध हैं जो सर्जरी और रेडियोधर्मी आयोडीन को जोड़ती है।
वंशानुगत मध्यस्थ कैंसर के लिए प्रारंभिक थायरॉयड सर्जरी उनकी शुरुआत को रोकती है और इसलिए कभी-कभी बच्चों में संकेत दिया जाता है। 6 मिलियन से अधिक फ्रांसीसी लोग थायरॉयड असामान्यताओं से पीड़ित हैं। थायरॉयड ग्रंथि एक छोटी 6 सेंटीमीटर की ग्रंथि है जिसका आकार तितली के आकार का होता है जिसका वजन लगभग 10-25 ग्राम होता है और गर्दन के आधार पर, श्वासनली के सामने, त्वचा और गर्दन के नीचे स्थित होता है।
इन आंकड़ों को देखते हुए, हम विश्वास के साथ कह सकते हैं कि थायराइड कैंसर के उपचार के बाद एक सफल और पूर्ण जीवन की मुख्य गारंटी है शीघ्र निदान और प्रक्रिया के चरणों 1 और 2 में घातक नियोप्लाज्म का पता लगाना। यह जीवित रहने और पूर्ण वसूली की उच्चतम संभावना देता है।
उपचार के दुष्प्रभाव जीवनकाल को कैसे प्रभावित करते हैं?
थायराइड कैंसर को ऑन्कोलॉजी के सबसे अधिक इलाज योग्य प्रकारों में से एक माना जाता है। रोगी के लिए चिकित्सा का विकल्प ट्यूमर के प्रकार और उसके वितरण पर निर्भर करता है। मुख्य विधि सर्जरी है।
थायरॉयड ग्रंथि हार्मोन को स्रावित करने के लिए जिम्मेदार ग्रंथि है जो पूरे शरीर में कार्य करती है और शरीर के ठीक से काम करने के लिए आवश्यक होती है। इन हार्मोनों को आहार से आयोडीन से संश्लेषित किया जाता है। मामले में लिथियम निर्धारित किया गया है मानसिक विकार या हृदय रोग के लिए निर्धारित अमियोडेरोन हाइपोथायरायडिज्म का कारण बन सकता है, जैसे कि हाइपरथायरायडिज्म।
तनाव, ज्यादातर बीमारियों में हो सकता है ट्रिगर थायराइड की बीमारी के लिए। उपचार आमतौर पर शल्य चिकित्सा है। सामान्य संज्ञाहरण के तहत की जाने वाली प्रक्रिया, संपूर्ण थायरॉयड ग्रंथि को हटाने के लिए है और सबसे अधिक बार रेडियोधर्मी आयोडीन के साथ उपचार होता है। हटाए गए थायरॉयड ग्रंथि को बदलने के लिए एक थायरॉयड हार्मोन पूरक भी जोड़ा जाता है।
रोगी की थायरॉयड ग्रंथि या उसके हिस्से को हटा दिया जाता है, ऑपरेशन गर्दन में एक चीरा के माध्यम से सामान्य संज्ञाहरण के तहत किया जाता है। आमतौर पर सर्जरी के बाद पहले कुछ हफ्तों में, मरीज गर्दन में दर्द, सूजन से परेशान हो सकता है। यह सामान्य है, आपको डर नहीं होना चाहिए, कुछ महीनों में ये लक्षण गायब हो जाएंगे। कई रोगियों में रुचि है कि वे इस ऑपरेशन के बाद कैसे रहेंगे, क्या वे काम कर सकते हैं। एक नियम के रूप में, लगभग सभी रोगी इसे अच्छी तरह से सहन करते हैं, एक परिचित जीवन शैली और काम करना जारी रखते हैं। जिन महिलाओं को थायरॉइड हटाने की समस्या होती है, उन्हें गर्भवती होने और बच्चा होने का मौका मिलता है।
अंतःस्रावी ऑन्कोलॉजी के उपचार के लिए व्यापक चिकित्सा में शामिल हैं:
- रेडियोधर्मी आयोडीन उपचार;
- विकिरण चिकित्सा;
- लक्षित चिकित्सा;
- रसायन चिकित्सा।
इन सभी विधियों का अपना है साइड इफेक्टजो सर्जरी के बाद रोगियों की जीवन प्रत्याशा को प्रभावित कर सकता है। कीमोथेरेपी एंटी-कैंसर थेरेपी में उपयोग किए जाने वाले उपचारों में से एक है। रोगियों में बहुत बार, यह इस तरह के दुष्प्रभाव का कारण बनता है:
- गंभीर मतली और उल्टी;
- एनीमिया और संबंधित लक्षण (शरीर की कमजोरी और थकान में वृद्धि);
- विभिन्न संक्रमणों के लिए संवेदनशीलता में वृद्धि;
- बिगड़ा गुर्दे और मूत्राशय समारोह;
- खून बह रहा विकार।
कैंसर का मुकाबला करने का एक अन्य तरीका विकिरण चिकित्सा है। इसके दौरान, घातक कोशिकाओं का विनाश शरीर के उस क्षेत्र में होता है जहां इसे निर्देशित किया जाता है। लेकिन यहां तक \u200b\u200bकि इन किरणों का पास की स्वस्थ कोशिकाओं पर भी प्रभाव पड़ता है, जिनमें से मृत्यु का कारण संचार प्रणाली के कामकाज में गड़बड़ी है।
ऑपरेशन के बाद, चिकित्सा के कारण प्रतिरक्षा की स्थिति में कमी से रोगी की जीवन प्रत्याशा भी प्रभावित होती है। शरीर अधिक कमजोर हो जाता है विभिन्न प्रकार के संक्रमण और वायरस।
सामान्य तौर पर, थायरॉयड ग्रंथि के घातक ट्यूमर को हटाने के लिए सर्जरी के बाद 10 से अधिक वर्षों तक जीवित रहने की संभावना उन रोगियों में अधिक होती है जिनकी प्रतिरक्षा मजबूत होती है, यानी 45 वर्ष से कम उम्र के लोग। बुढ़ापे में, जब शरीर की ताकत समाप्त हो जाती है, तो सफलतापूर्वक ठीक होने वाले रोगियों का प्रतिशत कम हो जाता है।
थायराइड कैंसर एक घातक ट्यूमर है जो इस अंग की कोशिकाओं से विकसित होता है। रोग अपेक्षाकृत दुर्लभ माना जाता है। इसमें सभी घातक ट्यूमर का 1% और 0.5% से कम मौतें होती हैं। लेकिन दुर्घटना के बाद चेरनोबिल एनपीपी सब और लोग बीमारी के खतरनाक लक्षण पर ध्यान दें।
चोटी की घटना 45-60 वर्षों में होती है, लेकिन थायरॉयड ग्रंथि का एक घातक ट्यूमर किसी भी उम्र में प्रकट हो सकता है। बच्चों और किशोरों में भी, कभी-कभी उन्हें कैंसर का यह रूप देखने को मिलता है। इसके अलावा, में कम उम्र ट्यूमर वयस्कों की तुलना में अधिक आक्रामक व्यवहार करता है।
थायराइड कैंसर पीड़ित महिलाओं के होने की संभावना 2-3 गुना अधिक है। लेकिन एक उन्नत उम्र (65 से अधिक) में, पुरुषों को अपने साथियों की तुलना में बीमार होने का खतरा अधिक होता है।
यह रोग अक्सर उन क्षेत्रों में होता है जो विकिरण के संपर्क में आ गए हैं और जहां प्रकृति में आयोडीन की अपर्याप्त मात्रा है। काकेशियन जाति के बीच कैंसर का यह रूप सबसे आम है। एशिया, अफ्रीका के निवासी और दक्षिण अमेरिका थायराइड की समस्या से पीड़ित होने की संभावना कम है।
थायराइड कैंसर गैर-आक्रामक ट्यूमर को संदर्भित करता है। यह नियोप्लाज्म वर्षों में आकार में वृद्धि नहीं कर सकता है और अन्य अंगों को मेटास्टेस की अनुमति नहीं देता है। लेकिन यह अनदेखी का कारण नहीं है गंभीर बीमारी. आधुनिक तरीके डायग्नॉस्टिक्स प्रारंभिक अवस्था में कैंसर का पता लगा सकते हैं और समय पर उपचार शुरू कर सकते हैं। यह दृष्टिकोण आपको बीमारी को पूरी तरह से हराने और स्वस्थ स्वस्थ जीवन सुनिश्चित करने की अनुमति देता है।
थायराइड कैंसर के कारण
थायराइड कैंसर के कारणों को पूरी तरह से स्थापित नहीं किया गया है। लेकिन डॉक्टर बहुत बुलाते हैं फ़ैक्टरजो दर्जनों बार बीमारी के विकास के जोखिम को बढ़ा सकता है।- विकिरण जोखिम। चेरनोबिल दुर्घटना के बाद प्रभावित क्षेत्रों में किए गए अध्ययनों ने साबित किया कि विस्फोट के बाद, थायराइड कैंसर के मामलों की संख्या में 15 गुना की वृद्धि हुई। खतरा भी है रेडियोधर्मी बारिशपरीक्षण के बाद बाहर छोड़ दिया परमाणु हथियार.
- सिर और गर्दन पर विकिरण चिकित्सा। लंबा प्रदर्शन एक्स-रे दशकों के बाद ट्यूमर की उपस्थिति का कारण बन सकता है। कोशिकाओं मानव शरीर उत्परिवर्तन, सक्रिय विकास और विभाजन के लिए प्रवण बनें। ये प्रक्रिया ट्यूमर के पैपिलरी और कूपिक रूपों की उपस्थिति प्रदान करती है।
- आयु 40 वर्ष से अधिक। यद्यपि घातक ट्यूमर बच्चों में दिखाई दे सकता है, लेकिन उम्र के साथ जोखिम काफी बढ़ जाता है। उम्र बढ़ने की प्रक्रिया में, थायरॉयड कोशिकाओं में जीन विफलताएं अधिक बार होती हैं।
- पारिवारिक पूर्वाग्रह। वैज्ञानिकों ने एक विशेष जीन की पहचान की है जो विरासत में मिला है और थायराइड कैंसर के विकास के लिए जिम्मेदार है। यदि यह मनुष्यों में मौजूद है, तो एक ट्यूमर की संभावना लगभग 100% है। जब डॉक्टर ऐसे जीन की खोज करते हैं, तो वे थायरॉयड ग्रंथि को हटाने के लिए एक निवारक ऑपरेशन की पेशकश कर सकते हैं।
- व्यावसायिक खतरों। खतरनाक है चिकित्सा कर्मियों से आयनीकरण विकिरण के साथ काम, गर्म दुकानों में श्रमिकों से या भारी धातुओं से जुड़ी गतिविधियों से।
- तनावपूर्ण स्थिति । गंभीर तनाव, जिसके बाद एक व्यक्ति लंबे समय तक ठीक नहीं हो पाता और अवसाद प्रतिरक्षा प्रणाली को कमजोर कर देता है। लेकिन यह प्रतिरक्षा कोशिकाएं हैं जो कैंसर के ट्यूमर के विनाश के लिए जिम्मेदार हैं।
- बुरी आदतें। तंबाकू के धुएं में कार्सिनोजेन्स होते हैं, और शराब कमजोर होती है प्राकृतिक रक्षा एटिपिकल कोशिकाओं के खिलाफ जीव।
40-50 वर्ष से अधिक उम्र के लोगों में मेडुलरी कैंसर का पता लगाया जाता है। पुरुष और महिलाएं समान रूप से इससे पीड़ित हैं। इस तरह के ट्यूमर की प्रवृत्ति विरासत में मिली है। लेकिन मेडुलरी कैंसर एक ऐसे व्यक्ति में भी दिखाई दे सकता है, जिसके पूर्वज कभी इस तरह की बीमारी से पीड़ित नहीं थे। इसे एक छिटपुट रूप कहा जाता है।
मेडुलरी थायरॉयड कैंसर अक्सर अंतःस्रावी ग्रंथियों के अन्य विकारों के साथ होता है - एकाधिक अंतःस्रावी नियोप्लासिया। कैंसर के अन्य रूपों के विपरीत, इस ट्यूमर की कोशिकाएं आयोडीन को अवशोषित नहीं करती हैं। इसलिए, रेडियोधर्मी आयोडीन थेरेपी इस मामले में मदद नहीं करती है।
केवल सर्जरी से मेडुलरी कैंसर से छुटकारा पाने में मदद मिल सकती है। आपको थायरॉयड ग्रंथि और गर्भाशय ग्रीवा लिम्फ नोड्स को पूरी तरह से हटाने की आवश्यकता होगी। 50 वर्ष से अधिक उम्र के रोगियों में, रोग का निदान खराब है।
एनाप्लास्टिक थायरॉयड कैंसर
 यह रोग का सबसे दुर्लभ रूप है जिसमें ग्रंथि में एटिपिकल कोशिकाएं विकसित होती हैं। उन्होंने अपने सभी कार्यों को खो दिया है और केवल सक्रिय रूप से साझा कर सकते हैं। अप्लास्टिक ट्यूमर का अनुपात 3% से कम है।
यह रोग का सबसे दुर्लभ रूप है जिसमें ग्रंथि में एटिपिकल कोशिकाएं विकसित होती हैं। उन्होंने अपने सभी कार्यों को खो दिया है और केवल सक्रिय रूप से साझा कर सकते हैं। अप्लास्टिक ट्यूमर का अनुपात 3% से कम है।
ट्यूमर 65 वर्ष से अधिक उम्र के लोगों में दिखाई देता है, और पुरुषों की तुलना में महिलाओं में अधिक बार होता है। रोग का विकास तेजी से विकास और मेटास्टेस के प्रसार से होता है। पूरी तरह से इलाज योग्य। यह थायराइड कैंसर के सभी रूपों का सबसे प्रतिकूल रोग का निदान है।
थायराइड कैंसर का निदान
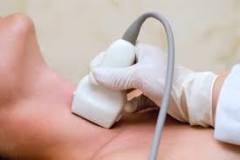 उपकरणों का उपयोग करके थायरॉयड ग्रंथि की स्थिति का अध्ययन करना अल्ट्रासाउंड स्कैन। यह सस्ती और दर्द रहित प्रक्रिया आपको यह निर्धारित करने की अनुमति देती है कि क्या ग्रंथि बढ़े हुए हैं, क्या इसमें नोड्यूल्स और ट्यूमर हैं, ताकि उनके आकार और सटीक स्थान का पता लगाया जा सके। लेकिन, दुर्भाग्य से, अल्ट्रासाउंड द्वारा यह स्थापित करना असंभव है कि क्या नोड्यूल एक कैंसरग्रस्त ट्यूमर है। डॉक्टरों के बीच सबसे बड़ी आशंका नोड्स के कारण होती है जो अल्ट्रासाउंड लहर को खराब रूप से दर्शाते हैं, फजी और असमान किनारों होते हैं, विषम संरचना और जिसमें रक्त परिसंचरण अच्छी तरह से विकसित होता है।
उपकरणों का उपयोग करके थायरॉयड ग्रंथि की स्थिति का अध्ययन करना अल्ट्रासाउंड स्कैन। यह सस्ती और दर्द रहित प्रक्रिया आपको यह निर्धारित करने की अनुमति देती है कि क्या ग्रंथि बढ़े हुए हैं, क्या इसमें नोड्यूल्स और ट्यूमर हैं, ताकि उनके आकार और सटीक स्थान का पता लगाया जा सके। लेकिन, दुर्भाग्य से, अल्ट्रासाउंड द्वारा यह स्थापित करना असंभव है कि क्या नोड्यूल एक कैंसरग्रस्त ट्यूमर है। डॉक्टरों के बीच सबसे बड़ी आशंका नोड्स के कारण होती है जो अल्ट्रासाउंड लहर को खराब रूप से दर्शाते हैं, फजी और असमान किनारों होते हैं, विषम संरचना और जिसमें रक्त परिसंचरण अच्छी तरह से विकसित होता है। 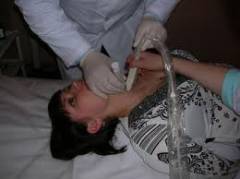 फाइन-सुई आकांक्षा पंचर बायोप्सी (टीएपीबी) यह निर्धारित करने में मदद करता है कि ट्यूमर में कौन सी कोशिकाएं हैं। अल्ट्रासाउंड के नियंत्रण में, एक पतली सुई ट्यूमर में डाली जाती है। इसकी मदद से, डॉक्टर अनुसंधान के लिए कोशिकाओं का एक नमूना लेते हैं। यह एक बहुत ही सटीक और कम दर्दनाक विधि है।
फाइन-सुई आकांक्षा पंचर बायोप्सी (टीएपीबी) यह निर्धारित करने में मदद करता है कि ट्यूमर में कौन सी कोशिकाएं हैं। अल्ट्रासाउंड के नियंत्रण में, एक पतली सुई ट्यूमर में डाली जाती है। इसकी मदद से, डॉक्टर अनुसंधान के लिए कोशिकाओं का एक नमूना लेते हैं। यह एक बहुत ही सटीक और कम दर्दनाक विधि है।
यदि एक ठीक सुई बायोप्सी का परिणाम संदिग्ध निकला, तो संदिग्ध नोड का एक खुला बायोप्सी किया जाता है। यह एक छोटा ऑपरेशन होता है, जिसके दौरान डॉक्टर ट्यूमर के एक छोटे से क्षेत्र का विस्तार करते हैं और इसकी तीव्र जांच करते हैं।
रक्त परीक्षण
एक व्यक्ति को एक नस से रक्त दान करने की आवश्यकता होती है। प्रयोगशाला में, एक एंजाइम इम्यूनोएसे का उपयोग करके, यह निर्धारित किया जाता है कि इसमें ट्यूमर मार्कर हैं या नहीं। यह विशेष है रसायन प्रोटीन पर आधारित। उनका ऊंचा स्तर थायराइड कैंसर के एक निश्चित रूप का संकेत दे सकता है।
- कैल्सीटोनिन . ऊंचा स्तर का कहना है कि एक व्यक्ति को थायरॉयड कैंसर है। जिन लोगों का इलाज पहले से चल रहा है, उनमें उच्च सांद्रता दूर के मेटास्टेस का संकेत देती है। लेकिन यह याद रखना चाहिए कि हार्मोन की मात्रा गर्भावस्था के दौरान बढ़ जाती है, हार्मोनल गर्भ निरोधकों, कैल्शियम की तैयारी और अग्न्याशय के रोगों के साथ। निम्नलिखित संकेतकों को सामान्य माना जाता है: महिलाएं - 0.07-12.97 पीजी / एमएल, पुरुष - 0.68-30.26 पीजी / एमएल।
- thyroglobulin. यह थायरॉयड कोशिकाओं द्वारा स्रावित एक प्रोटीन है। रक्त में इसकी सामग्री का मान 1.4-74.0 एनजी / एमएल है। स्तर में वृद्धि पैपिलरी और कूपिक थायरॉयड कैंसर और मेटास्टेस की उपस्थिति का संकेत दे सकती है।
- बीआरएफ जीन. इसका स्तर आपको पैपिलरी थायरॉयड कैंसर के साथ रोग के पाठ्यक्रम के पूर्वानुमान को निर्धारित करने की अनुमति देता है। आम तौर पर, यह नहीं होना चाहिए।
- EGFR. यह विश्लेषण एपिडर्मल ग्रोथ फैक्टर को निर्धारित करता है। यह ट्यूमर को हटाने के बाद किया जाता है। रक्त में इसकी एक बढ़ी हुई मात्रा कहती है कि एक उच्च संभावना है कि ट्यूमर फिर से प्रकट होगा।
- सीरम में एंटी-थायराइड एंटीबॉडीज। इन प्रोटीनों की एक उच्च मात्रा से पता चलता है कि एक व्यक्ति को थायरॉयड ग्रंथि की एक स्व-प्रतिरक्षित बीमारी है (प्रतिरक्षा गलती से अंग पर हमला करती है)। यह अक्सर पैपिलरी थायरॉयड कैंसर के साथ होता है।
- प्रोटोकोनजेन म्यूटेशनआरईटी । जीन में परिवर्तन की पहचान से मध्यस्थ कैंसर की पुष्टि होती है। ऐसा अध्ययन न केवल एक बीमार व्यक्ति के लिए किया जाता है, बल्कि उसके परिवार के सदस्यों के लिए भी किया जाता है।
थायराइड समारोह बिगड़ा हुआ है, यह पता लगाने के लिए हार्मोन निर्धारित किए जाते हैं:
- थायराइड-उत्तेजक हार्मोन (टीएसएच)। यह पिट्यूटरी ग्रंथि द्वारा स्रावित एक हार्मोन है जो थायरॉयड कोशिकाओं के विकास को उत्तेजित करता है। इसका स्तर कैंसर के उपचार के बाद मापने के लिए महत्वपूर्ण है। एकाग्रता 0.1 mIU / L से अधिक नहीं होनी चाहिए, अन्यथा बीमारी वापस आ जाएगी।
- थायरोक्सिन (T4)। इस हार्मोन का स्तर दर्शाता है कि थायरॉयड ग्रंथि कितनी सक्रिय है।
- ट्राईआयोडोथायरोनिन (T3)। जैविक रूप से सक्रिय हार्मोन। इसकी एकाग्रता बोलती है कि लोहा कैसे काम करता है।
- पैराथायराइड हार्मोन (PTH). पैराथायरायड ग्रंथियों द्वारा निर्मित पदार्थ। इसकी उच्च सांद्रता मज्जा कैंसर में मेटास्टेस का संकेत देती है।
कैंसर की अवस्था
किसी भी ऑन्कोलॉजिकल बीमारी में, ट्यूमर के विकास के 4 चरणों को प्रतिष्ठित किया जाता है। जब एक डॉक्टर कैंसर के चरण को निर्धारित करता है, तो वह ध्यान में रखता है: नियोप्लाज्म का आकार, इसकी व्यापकता, निकट और दूर के अंगों में मेटास्टेस की उपस्थिति।मेटास्टेसिस एक माध्यमिक ट्यूमर है, एक नया विकास स्थल है। इसके बाद बनता है कैंसर कोशिकाओं रक्त या लसीका के प्रवाह के साथ अन्य अंगों में प्रवेश किया जाता है।
मैं मंच। 2 सेमी आकार का एक ट्यूमर थायरॉयड ग्रंथि के एक लोब (आधे) में स्थित है। यह ग्रंथि के कैप्सूल को विकृत नहीं करता है और मेटास्टेस नहीं बनाता है।
द्वितीय चरण। एक बड़ा ट्यूमर जो ग्रंथि को विकृत करता है। कई छोटे ट्यूमर इस चरण में संदर्भित होते हैं। ट्यूमर एक कैप्सूल में नहीं बढ़ता है। गर्दन के किनारे जहां कैंसर स्थित है, वहां मेटास्टेस हो सकते हैं।
III चरण। ट्यूमर थायरॉयड ग्रंथि के कैप्सूल में बढ़ता है। वह ट्रेकिआ और आसपास के ऊतकों को निचोड़ता है, उनके साथ विक्रेता। ग्रंथि के दोनों तरफ ग्रीवा लिम्फ नोड्स में मेटास्टेस होते हैं।
IV चरण। ट्यूमर गहराई से आसपास के ऊतकों में बढ़ता है, थायरॉयड ग्रंथि स्थिर हो जाती है और आकार में बहुत बढ़ जाती है। निकट और दूर के अंगों में मेटास्टेस पाए जाते हैं।
यह कैसे पता करें कि मेटास्टेस दिखाई दिया?
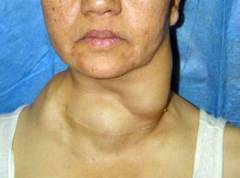 थायराइड कैंसर मेटास्टेस सबसे अधिक बार दिखाई देते हैं लिम्फ नोड्स गर्दन। इस मामले में, लिम्फ नोड्स बढ़ जाते हैं और सूजन हो जाते हैं। वे घने हो जाते हैं, कम मोबाइल और त्वचा के साथ बढ़ते हैं। इस तरह की जटिलता बीमारी के पूर्वानुमान को खराब नहीं करती है। पैपिलरी और कूपिक कैंसर के साथ, मेटास्टेस का रेडियोधर्मी आयोडीन के साथ अच्छी तरह से इलाज किया जाता है।
थायराइड कैंसर मेटास्टेस सबसे अधिक बार दिखाई देते हैं लिम्फ नोड्स गर्दन। इस मामले में, लिम्फ नोड्स बढ़ जाते हैं और सूजन हो जाते हैं। वे घने हो जाते हैं, कम मोबाइल और त्वचा के साथ बढ़ते हैं। इस तरह की जटिलता बीमारी के पूर्वानुमान को खराब नहीं करती है। पैपिलरी और कूपिक कैंसर के साथ, मेटास्टेस का रेडियोधर्मी आयोडीन के साथ अच्छी तरह से इलाज किया जाता है। मस्तिष्क मेटास्टेस उन सिरदर्द से प्रकट होता है जो गुदा द्वारा राहत नहीं देते हैं। संभव बिगड़ा समन्वय और दृश्य हानि, मिर्गी के समान दौरे।
अस्थि मेटास्टेस दर्द और फ्रैक्चर का कारण। दूसरों की तुलना में अधिक बार, पसलियों, खोपड़ी की हड्डियों, श्रोणि और रीढ़ प्रभावित होती हैं, कम अक्सर चरमताएं। एक्स-रे मेटास्टेसिस पर विडो या डार्क ग्रोथ जैसी दिखती हैं।
लीवर मेटास्टेसिस पीलिया, सही हाइपोकॉन्ड्रिअम में भारीपन और पाचन संबंधी विकार पैदा कर सकता है। एक व्यक्ति वसायुक्त खाद्य पदार्थ, मांस को सहन नहीं करता है। गंभीर मामले हो सकते हैं। आंतरिक रक्तस्राव एक खूनी मल और "कॉफी के मैदान" की उल्टी के रूप में।
फेफड़े मेटास्टेसिस सूखी खाँसी, सांस की तकलीफ, बलगम में खून। कब्ज और सीने में दर्द, गंभीर थकान की भावना है।
अधिवृक्क मेटास्टेसिस व्यावहारिक रूप से खुद को नहीं दिखाते हैं। इन ग्रंथियों को गंभीर नुकसान के साथ, सेक्स हार्मोन का स्तर कम हो जाता है। तीव्र अधिवृक्क अपर्याप्तता हो सकती है। यह दबाव में तेज गिरावट और रक्त जमावट के उल्लंघन का कारण बनता है।
थायराइड कैंसर के चरण का निर्धारण करने और मेटास्टेस, अल्ट्रासाउंड, रेडियोग्राफी और चुंबकीय अनुनाद इमेजिंग का पता लगाने के लिए, पॉज़िट्रॉन उत्सर्जन टोमोग्राफी का उपयोग किया जाता है।
थायराइड कैंसर की सर्जरी
यदि ट्यूमर बहुत छोटा है, तो डॉक्टर एक थाइमस के साथ थायरॉयड ग्रंथि के आधे को हटाने का सुझाव देगा। इस ऑपरेशन को हेमीथायरायडिक्टोमी कहा जाता है। शेष अनुपात हार्मोन के उत्पादन पर ले जाता है।
लेकिन ज्यादातर डॉक्टरों का मानना \u200b\u200bहै कि सबसे अच्छा विकल्प थायरॉयड ग्रंथि का पूर्ण निष्कासन होगा - थायरॉयडेक्टॉमी। केवल इस मामले में, आप यह सुनिश्चित कर सकते हैं कि कोई भी, यहां तक \u200b\u200bकि सबसे छोटा, ट्यूमर और कैंसर फिर से याद नहीं किया जाता है। सब के बाद, थायरॉयड ग्रंथि पर दूसरा ऑपरेशन जटिलताओं का कारण बन सकता है, उदाहरण के लिए, मुखर डोरियों के पैरेसिस।
इस घटना में कि ट्यूमर आसपास के ऊतक और लिम्फ नोड्स में विकसित हो गया है, फिर उन्हें भी हटा दिया जाता है। इस तरह के ऑपरेशन को थायरॉयडेक्टॉमी और लिम्फैडेनेक्टॉमी कहा जाता है। सर्जन खुद ग्रंथि को प्रभावित करता है, गर्दन के इस क्षेत्र में प्रभावित लिम्फ नोड्स और फैटी टिशू।
ऑपरेशन चरणों
- रोगी की तैयारी ऑपरेशन को सौंपा गया है निश्चित संख्या। इस बिंदु पर, एक व्यक्ति को तीव्र संक्रामक रोग या पुरानी एक्ससेबर्स नहीं होना चाहिए। ऑपरेशन से पहले, थायरॉयड ग्रंथि का एक अल्ट्रासाउंड किया जाता है। आपको परीक्षण पास करने की भी आवश्यकता होगी: नैदानिक \u200b\u200bऔर जैव रासायनिक विश्लेषण रक्त परीक्षण मूत्र, एक रक्त समूह, एक "कोआगुलोग्राम।"
- एक चिकित्सक, सर्जन और एनेस्थेटिस्ट के साथ परामर्श। डॉक्टर ऑपरेशन के दायरे को निर्धारित करेंगे और आपके सभी सवालों के जवाब देंगे।
- रोगी को सामान्य संज्ञाहरण दिया जाता है। वह एक मेडिकल सपने में है और दर्द महसूस नहीं करता है। थायराइड सर्जरी स्थानीय संज्ञाहरण के तहत नहीं की जाती है।
- ऑपरेशन। प्रक्रिया लगभग एक घंटे तक रहती है, और यदि आपको लिम्फ नोड्स को हटाने की आवश्यकता है, तो 2-3 घंटे। सर्जन ग्रंथि को हटा देता है, स्वस्थ अंगों और टांके के लिए रक्त परिसंचरण को पुनर्स्थापित करता है।
- पश्चात की अवधि। मरीज को वार्ड में स्थानांतरित किया जाता है। बिस्तर से बाहर निकलने के लिए पहले दिन की अनुमति नहीं है - आपको सख्त बिस्तर आराम की आवश्यकता है। पहले दिन, सर्जरी के स्थल से तरल पदार्थ की निकासी के लिए जल निकासी की स्थापना की जाती है। यह एक पतली सिलिकॉन ट्यूब है जिसके माध्यम से मुर्गी निकल जाती है। अगले दिन, वे इसे साफ करते हैं और ड्रेसिंग करते हैं। सर्जरी के 2-3 दिन बाद एक व्यक्ति को विभाग से छुट्टी दे दी जाती है।
सर्जरी के बाद, रोगियों को सभी घातक कोशिकाओं के विनाश की गारंटी देने के लिए आयोडीन -131 के साथ रेडियोन्यूक्लाइड थेरेपी निर्धारित की जाती है। इस मामले में एक्स-रे के साथ विकिरण चिकित्सा थोड़ी मदद है।
थायराइड सर्जरी के बाद
बहुत से लोग इस बात में रुचि रखते हैं कि थायरॉयड कैंसर को हटाने के बाद जीवन कैसे बदलता है और क्या विकलांगता होती है। कई अध्ययनों से यह साबित हुआ है कि लगभग सभी मरीज़ सर्जरी को अच्छी तरह से सहन करते हैं, आचरण करते रहते हैं सामान्य जीवन और काम करते हैं। उपचार के बाद, महिलाएं गर्भवती हो सकती हैं और एक स्वस्थ बच्चा पैदा कर सकती हैं।सर्जरी के बाद पहले हफ्तों में, एक व्यक्ति को गर्दन में दर्द का अनुभव हो सकता है, सूजन होती है। ये घटनाएं सभी के लिए सामान्य हैं और 1-2 महीनों में अपने दम पर गुजरती हैं। यह सीम को ठीक से संभालने के लिए पर्याप्त है। पहले 3-4 दिन, जबकि रोगी अस्पताल में होता है, ड्रेसिंग रूम में एक नर्स उसके लिए ड्रेसिंग बनाती है। डिस्चार्ज होने से पहले, डॉक्टर विस्तार से बताता है कि घाव का इलाज कैसे किया जाए, उपचार जारी रखने के लिए क्या दवाएँ और कब लेनी हैं।
ट्यूमर को हटाने के बाद, यह निर्धारित है:
- संभव मेटास्टेस को नष्ट करने के लिए रेडियोधर्मी आयोडीन की शुरूआत। सर्जरी के 4-5 सप्ताह बाद उपचार शुरू होता है।
- थायराइड हार्मोन, जो आमतौर पर थायरॉयड ग्रंथि में उत्पन्न होते हैं। आपको उन्हें जीवन भर लेने की आवश्यकता हो सकती है।
- उत्पादन को कम करने के लिए एल-थायरोक्सिन (लेवोथायरोक्सिन) थायराइड उत्तेजक हार्मोन पिट्यूटरी ग्रंथि। यह हार्मोन थायरॉयड कोशिकाओं को उत्तेजित करता है जो सर्जरी के बाद रह सकता है, जिसका अर्थ है कि यह ट्यूमर के फिर से बढ़ने का खतरा बढ़ाता है। डॉक्टर थायरॉयड-उत्तेजक हार्मोन के स्तर के आधार पर, व्यक्तिगत रूप से इस दवा की खुराक निर्धारित करता है।
- विटामिन डी और कैल्शियम के साथ खनिज पूरक। वे के लिए आवश्यक हैं जल्दी ठीक होना और उचित काम अधिकारियों।
थायरॉयड सर्जरी के बाद चिकित्सा अवलोकन
 ट्यूमर को हटाने के लिए ऑपरेशन के बाद डॉक्टरों के साथ संचार समाप्त नहीं होता है। लोग ऑन्कोलॉजी सेंटर में पंजीकृत हैं।
ट्यूमर को हटाने के लिए ऑपरेशन के बाद डॉक्टरों के साथ संचार समाप्त नहीं होता है। लोग ऑन्कोलॉजी सेंटर में पंजीकृत हैं। 3 सप्ताह के बाद ऑपरेशन के बाद, डॉक्टर इसके परिणामों का मूल्यांकन करता है और लेवोथायरोक्सिन (दमनात्मक टीएसएच थेरेपी) निर्धारित करता है।
6 सप्ताह के बाद आयोडीन -131 से पूरे शरीर को स्कैन करें। यह गर्दन या अन्य अंगों में अवशिष्ट थायरॉयड कोशिकाओं का पता लगाने के लिए आवश्यक है। यदि ऐसे मेटास्टेस का पता लगाया जाता है, तो रेडियोधर्मी आयोडीन निर्धारित किया जाता है, जो कि शेष कैंसर कोशिकाओं को जल्दी से नष्ट करता है।
6 महीने के बादऑपरेशन के बाद, आपको पुन: जांच के लिए क्लिनिक में आना चाहिए। डॉक्टर उसकी गर्दन को महसूस करता है और एक अल्ट्रासाउंड करता है।
हर 6 महीने में आपको नियमित जांच के लिए डॉक्टर के पास जाना चाहिए। डॉक्टर हार्मोन और ट्यूमर मार्करों के स्तर के आधार पर एक और अनुसूची भी स्थापित कर सकते हैं।
1 साल के बाद और 3 साल बाद सर्जरी के बाद, सभी रोगी एक बॉडी स्कैन से गुजरते हैं।
हार्मोन थायरोग्लोबुलिन और थायरोग्लोबुलिन के एंटीबॉडी की नियमित रूप से निगरानी की जाती है। यह बढ़ जाता है अगर शरीर में मेटास्टेस दिखाई देते हैं। इस मामले में, डॉक्टर एक अतिरिक्त परीक्षा और उपचार निर्धारित करता है।
पश्चात की जटिलताओं
पोस्टऑपरेटिव जटिलताओं का एक छोटा प्रतिशत है। यदि ऑपरेशन एक विशेष एंडोक्रिनोलॉजी विभाग में किया गया था, तो संभावना 1-2% है, और यदि सामान्य रूप से, तो यह 5-10% तक बढ़ जाती है।निरर्थक जटिलताओंजो किसी भी ऑपरेशन के बाद हो सकता है। यह रक्तस्राव, गंभीर सूजन या घाव का दमन है। डॉक्टर आसानी से एंटीबायोटिक दवाओं के साथ उनका सामना कर सकते हैं। इसके अलावा, उनकी घटना की संभावना 1% से कम है। ये जटिलताएं सर्जरी के बाद पहले दिन में होती हैं। इसलिए, अगर अस्पताल में ऐसा नहीं हुआ, तो खतरा टल गया।
विशिष्ट जटिलताओं थायराइड सर्जरी के बाद ही होता है। यह उन नसों को नुकसान है जो मुखर डोरियों के कामकाज और पैराथायरायड ग्रंथियों के विघटन के लिए जिम्मेदार हैं।
लेरिंजल आवर्तक तंत्रिकाएं थायरॉयड ग्रंथि के बहुत करीब से गुजरती हैं। उन्हें नुकसान न पहुंचाने के लिए, डॉक्टर एक उच्च-परिशुद्धता इलेक्ट्रिक उपकरण का उपयोग करते हैं। लेकिन कुछ मामलों में, चोट से बचा नहीं जा सकता। आवाज का कर्कश होना या खोना, खाँसना है। अक्सर यह घटना अस्थायी होती है, लेकिन कभी-कभी परिणाम जीवन के लिए रह सकते हैं।
पैराथायरायड ग्रंथियों में असामान्यता के साथ, हाइपोपैरैथायराइडिज्म होता है। यह स्थिति शरीर में कैल्शियम की कमी से जुड़ी है। यह मांसपेशियों में दर्द और अंगों और चेहरे में मांसपेशियों में ऐंठन, होंठ और उंगलियों में जलन और झुनझुनी में प्रकट होता है। स्थिति को ठीक करने के लिए, आपको कैल्शियम की तैयारी लेने की आवश्यकता है।
थायराइड सर्जरी के बाद पोषण
 थायराइड ट्यूमर को हटाने के लिए सर्जरी के बाद, आपको सख्त आहार का पालन करने की आवश्यकता नहीं है। मेनू विविध होना चाहिए और शरीर की सभी आवश्यकताओं को पूरा करना चाहिए। याद रखें, ऐसे कई उत्पाद हैं जो ट्यूमर कोशिकाओं के विकास को रोकते हैं। वैज्ञानिकों ने ट्यूमर की रोकथाम के लिए सबसे उपयोगी भोजन कहा। ये सब्जियां हैं: गोभी, शलजम, मूली, मूली की विभिन्न किस्में। फलियां: सोयाबीन, मटर, सेम, मसूर। और छाता परिवार के पौधे: गाजर, अजमोद, अजवाइन, अजवायन।
थायराइड ट्यूमर को हटाने के लिए सर्जरी के बाद, आपको सख्त आहार का पालन करने की आवश्यकता नहीं है। मेनू विविध होना चाहिए और शरीर की सभी आवश्यकताओं को पूरा करना चाहिए। याद रखें, ऐसे कई उत्पाद हैं जो ट्यूमर कोशिकाओं के विकास को रोकते हैं। वैज्ञानिकों ने ट्यूमर की रोकथाम के लिए सबसे उपयोगी भोजन कहा। ये सब्जियां हैं: गोभी, शलजम, मूली, मूली की विभिन्न किस्में। फलियां: सोयाबीन, मटर, सेम, मसूर। और छाता परिवार के पौधे: गाजर, अजमोद, अजवाइन, अजवायन। यदि आप अपने आहार में इन और अन्य "सही" खाद्य पदार्थों को शामिल करते हैं, तो आप बीमारी के एक रिलैप्स (पुनरावृत्ति) को रोक सकते हैं।
प्रोटीन – निर्माण सामग्री शरीर की कोशिकाओं और प्रतिरक्षा के आधार के लिए। मछली और समुद्री भोजन, पनीर, अंडे, फलियां और सोया, एक प्रकार का अनाज और दलिया से प्रोटीन प्राप्त करना सबसे अच्छा है। सप्ताह में कई बार आप लीन मीट खा सकते हैं।
कार्बोहाइड्रेट ऊर्जा का एक स्रोत है। ऑपरेशन के बाद, चीनी और कन्फेक्शनरी की मात्रा को सीमित करना बेहतर है। शहद, फल, ताजा रस, मार्शमॉलो, मुरब्बा, जैम से कार्बोहाइड्रेट प्राप्त करना सबसे अच्छा है। जटिल कार्बोहाइड्रेट - पेक्टिन और फाइबर सब्जियों, अनाज की रोटी, अनाज में पाए जाते हैं।
वसा - हार्मोन और कोशिका झिल्ली के लिए एक आवश्यक घटक। वांछित असंतृप्त फैटी एसिड का स्रोत वनस्पति तेल हो सकता है: जैतून और कनोला। वसा, मार्जरीन और अन्य पशु वसा से इनकार करना बेहतर है।
आहार में बहुत सारे विटामिन होने चाहिए। उनमें से ज्यादातर एंटीऑक्सिडेंट हैं और ट्यूमर से लड़ने में मदद करते हैं। ताजे फल और जड़ी बूटियों से विटामिन प्राप्त करना बेहतर है। लेकिन अगर ऐसी कोई संभावना नहीं है, तो विटामिन-मिनरल कॉम्प्लेक्स लेना आवश्यक है।
पारंपरिक थायराइड कैंसर के उपचार
थायराइड कैंसर के इलाज के वैकल्पिक तरीकों का उपयोग दो मामलों में किया जाता है।- ऑन्कोलॉजिस्ट द्वारा निर्धारित उपचार के अतिरिक्त, सर्जरी के पहले और बाद में टिंचर्स और काढ़े पिया जाता है। काल में सर्जिकल उपचार और कीमोथेरेपी केंद्रित संक्रमण नहीं ले सकते हैं जिसमें पौधे जहर होते हैं।
- इस घटना में कि आधिकारिक दवा किसी व्यक्ति की मदद करने में सक्षम नहीं है। उदाहरण के लिए, एक ऑपरेशन नहीं किया जा सकता है। वृद्धावस्था, हृदय रोगों या रोग के कारण रोगी इसे सहन नहीं कर सकता है श्वसन प्रणाली या क्योंकि ट्यूमर महत्वपूर्ण अंगों में विकसित हो गया है। तब वैकल्पिक विधियां स्थिति को सुधारने और सूजन को कम करने में मदद करती हैं।
सर्जरी से पहले वैकल्पिक तरीकों से उपचार
शरीर की सफाईसर्जरी के लिए शरीर को तैयार करने के लिए, आपको एक सफाई करने की आवश्यकता है। इसके लिए, सेब साइडर सिरका के साथ एनीमा अच्छी तरह से अनुकूल हैं: 2 कप पानी में एक बड़ा चमचा सिरका। एनीमा का पहला सप्ताह दैनिक, दूसरा सप्ताह - प्रत्येक दूसरे दिन, तीसरा - 2 दिनों के बाद, चौथा - प्रति सप्ताह 1 बार होता है। इस अवधि के दौरान, आपको पीना चाहिए अधिक पानी और पौधे के खाद्य पदार्थ खाएं। भोजन से एक दिन पहले 3 बार, एक चम्मच अलसी का तेल पियें।
तीन-घटक नुस्खा
 1.8 किग्रा के नींबू को धोएं और सुखाएं, बीज निकालें और एक मांस की चक्की में छिलके के साथ पीस लें। एक गिलास एलो जूस तैयार करें। एक सप्ताह के लिए पौधे को पानी न दें, फिर पत्तियों को धोने और सुखाने के लिए प्लक करें। चीज़क्लोथ के माध्यम से रस को पीसें और निचोड़ें। नींबू के साथ मिलाएं और आधा गिलास शहद जोड़ें। घटकों को अच्छी तरह मिलाएं। रेफ्रिजरेटर में उत्पाद को स्टोर करें, 1 चम्मच लें। भोजन से पहले दिन में 3 बार। उपचार का कोर्स 1 महीने का है।
1.8 किग्रा के नींबू को धोएं और सुखाएं, बीज निकालें और एक मांस की चक्की में छिलके के साथ पीस लें। एक गिलास एलो जूस तैयार करें। एक सप्ताह के लिए पौधे को पानी न दें, फिर पत्तियों को धोने और सुखाने के लिए प्लक करें। चीज़क्लोथ के माध्यम से रस को पीसें और निचोड़ें। नींबू के साथ मिलाएं और आधा गिलास शहद जोड़ें। घटकों को अच्छी तरह मिलाएं। रेफ्रिजरेटर में उत्पाद को स्टोर करें, 1 चम्मच लें। भोजन से पहले दिन में 3 बार। उपचार का कोर्स 1 महीने का है।
पारंपरिक चिकित्सा पारंपरिक रूप से उन पौधों का उपयोग करती है जिनमें थायरॉयड कैंसर का इलाज करने के लिए बहुत सारे आयोडीन और अन्य होते हैं। लाभकारी पदार्थ: स्टफ्ड कॉमन, स्टारलेट मिडलिंग, कूटवेयड, छोटा डकवाइड। उनका उपयोग पानी के स्नान में तैयार किए गए काढ़े के रूप में किया जाता है।
सर्जरी के बाद पारंपरिक उपचार
अखरोट की टिंचरजुलाई की शुरुआत में, 30 अखरोट इकट्ठा करें। उन्हें हरे छिलके के साथ एक साथ कुचलने की आवश्यकता है। 0.5 लीटर वोदका डालो और एक गिलास शहद जोड़ें। उत्पाद को एक ग्लास डिश में मिलाएं और एक अंधेरी जगह में डाल दें। 15-20 दिन आग्रह करें कमरे का तापमान। सुबह खाली पेट, 1 बड़ा चम्मच पर टिंचर पीएं। उपचार के एक कोर्स के लिए, आपको पूरा उपाय पीना चाहिए।
काली चिनार की कलियाँ
यह उपाय थायराइड उत्तेजक हार्मोन के उत्पादन को कम करने में मदद करता है। 2 बड़े चम्मच गुर्दे उबलते पानी का एक गिलास डालते हैं, लपेटते हैं और 2 घंटे जोर देते हैं। जलसेक तनाव। 1 बड़ा चम्मच लें। भोजन से पहले 3-4 बार।
पौध जहर
हेमलॉक और केलडाइन में निहित है विषाक्त पदार्थ। ये पदार्थ घातक कोशिकाओं को नष्ट कर देते हैं जो सर्जरी के बाद शरीर में रह सकती हैं। यह मत भूलो कि इन टिंचरों को विकिरण चिकित्सा या रेडियोधर्मी आयोडीन के साथ उपचार के दौरान नहीं लिया जाना चाहिए।
हेमलॉक टिंचर आप इसे स्वयं कर सकते हैं या फ़ार्मेसी पर समाप्त खरीद सकते हैं। टिंचर सेवन की योजना: पहले दिन में 3 बार 3 बूँदें पीने के लिए, दूसरे दिन 6 बूँदें दिन में 3 बार, और तीसरे दिन 9 बूँदें दिन में 3 बार। धीरे-धीरे खुराक को प्रति दिन 75 बूंदों तक समायोजित करें। यह उपचार 3 महीने तक रहता है। फिर खुराक धीरे-धीरे प्रति दिन 3 बूंदों तक कम हो जाती है।
Clandine टिंचर खुद खाना बनाना है। ऐसा करने के लिए, मई में पौधों की जड़ों को फूलने के दौरान काटा जाता है। जड़ों को एक तौलिया पर धोया जाता है, धोया जाता है और सूख जाता है। एक मांस की चक्की में पीसें और रस को चीज़क्लोथ के माध्यम से निचोड़ें। परिणामस्वरूप तरल वोदका के साथ आधा पतला है। एक अंधेरी जगह में 2 सप्ताह जोर देने की आवश्यकता है। दिन में 3 बार 1 चम्मच लें।
सर्जरी के बिना थायराइड कैंसर का इलाज
 इस घटना में कि ऑपरेशन contraindicated है और केवल सहायक उपचार किया जाता है, आप एक व्यक्ति को कैंसर से निपटने और सामान्य स्थिति में सुधार करने में मदद कर सकते हैं।
इस घटना में कि ऑपरेशन contraindicated है और केवल सहायक उपचार किया जाता है, आप एक व्यक्ति को कैंसर से निपटने और सामान्य स्थिति में सुधार करने में मदद कर सकते हैं। Dz अनुवादों की एकोनाइट जड़
आप स्वयं इस पौधे की टिंचर खरीद या तैयार कर सकते हैं। ऐसा करने के लिए, उच्च गुणवत्ता वाले वोदका के 20 ग्राम जड़ 200 मिलीलीटर डालें। एक अंधेरी जगह में कांच के पकवान में जोर दें।
योजना के अनुसार दवा लें। पहले दिन, भोजन से पहले दिन में 3 बार 1 बूंद। दो बूंदों में दूसरा दिन, तीन में तीसरा। इसलिए दसवें दिन तक, एक एकल खुराक पूरे दिन में 10 बूंद या 30 बूंद तक बढ़ जाती है। दिन 11 से, खुराक 1 बूंद से कम हो जाता है। इस प्रकार, पाठ्यक्रम में 20 दिन लगते हैं। उसके बाद, 2 सप्ताह का ब्रेक लें और उपचार दोहराएं। आपको लगातार 3 कोर्स पूरे करने होंगे।
याद रखें कि पौधे में जहर और मजबूत जैव सक्रिय पदार्थ होते हैं। खुराक से अधिक नहीं! उपचार के दौरान विषाक्त पदार्थों के शरीर को साफ करने के लिए, ऑन्कोलॉजिकल हर्बल संग्रह पीने की सलाह दी जाती है, जिसे फार्मेसियों में खरीदा जा सकता है।
थायराइड कैंसर के लिए रोग का निर्धारण क्या है?
 थायराइड कैंसर के लिए रोग का निदान अन्य घातक ट्यूमर की तुलना में बहुत अधिक आशावादी है। उदाहरण के लिए, 3 सेमी तक के ट्यूमर के आकार के साथ 45 वर्ष से कम आयु के लोगों में वसूली की पूरी गारंटी है। कैंसर के उन्नत रूपों वाले बुजुर्ग रोगियों में, रोग का निदान इतना अनुकूल नहीं है।
थायराइड कैंसर के लिए रोग का निदान अन्य घातक ट्यूमर की तुलना में बहुत अधिक आशावादी है। उदाहरण के लिए, 3 सेमी तक के ट्यूमर के आकार के साथ 45 वर्ष से कम आयु के लोगों में वसूली की पूरी गारंटी है। कैंसर के उन्नत रूपों वाले बुजुर्ग रोगियों में, रोग का निदान इतना अनुकूल नहीं है। लेकिन बहुत कुछ कैंसर के रूप और कैंसर के चरण पर निर्भर करता है।
- के साथ लोगों में पैपिलरी कैंसर पांच साल का अस्तित्व 95-100% है। इसका मतलब है कि उपचार के बाद सभी रोगी कम से कम 5 वर्षों तक जीवित रहे।
- के साथ लोगों में कूपिक कैंसर स्टेज IV पांच साल के 55% के जीवित रहने के लिए। लेकिन कम उन्नत मामलों में, यह सूचक भी 100% तक पहुंच जाता है।
- के साथ लोगों में मज्जा कैंसर स्टेज IV पांच साल का अस्तित्व कम है - 30%, लेकिन चरणों I और II के साथ, डॉक्टर 98% रोगियों की वसूली की गारंटी देते हैं।
- पर अप्लास्टिक कैंसरखराब होने का पूर्वानुमान। अधिकांश रोगी निदान के 6-12 महीने बाद रहते हैं।
लेकिन डॉक्टरों के निदान से कोई फर्क नहीं पड़ता, याद रखें कि मानव संभावनाएं अनंत हैं। यदि आप जीने की अपनी इच्छा, प्रकृति की ताकतों और एक डॉक्टर की मदद से गठबंधन करते हैं, तो आप सबसे गंभीर बीमारी से भी सामना करेंगे।
