कार्सिनोमा (कैंसर) थायरॉइड ग्रंथि यह चिकित्सा पद्धति में इतना आम नहीं है: यह सभी ऑन्कोलॉजिकल रोगों का लगभग 1% है। फिर भी, डॉक्टर और रोगी दोनों पर गंभीर ध्यान देने की आवश्यकता है: जितनी जल्दी उसका निदान किया जाता है, उतना ही बेहतर रोगी के लिए रोग का निदान।
इस लेख में हमारी विस्तृत समीक्षा और वीडियो यह समझने में मदद करेगी कि यह विकृति क्या है, यह रूपात्मक प्रकार क्या है, यह अलग है (पैपिलरी, मेडुलरी, कूपिक कार्सिनोमा थायरॉयड ग्रंथि) कैंसर को कैसे पहचानें प्रारंभिक चरण, और हमेशा के लिए बीमारी को हरा देते हैं।
वे सर्जरी के बाद कई संकेतकों की निगरानी के साथ केवल पीएम दमन का उपयोग करते हैं। सर्जनों की संख्या के लिए पर्याप्त नहीं है उदर गुहा और स्तन, जो पैराथाइरॉइड ग्रंथियों और स्वरयंत्र को होने वाली क्षति से बचने के लिए एक न्यूनतम अवशिष्ट थायरॉयड ग्रंथि छोड़ने की गलती नहीं है। रेडियोआयोडीन चिकित्सा थायरॉयड ग्रंथि को पूरी तरह से हटाने के बाद ही प्रभावी है। रेडियोआयोडीन चिकित्सा आयोजित करने के बाद, रोगी कम से कम 5 वर्षों तक ऑपरेटर की निगरानी में रहता है। दूसरे और तीसरे प्रकार के कैंसर में, रोगियों को रेडियोआयोडीन थेरेपी के संपर्क में नहीं लाया जाता है।
वे रासायनिक और विकिरण चिकित्सा हैं, लेकिन अस्तित्व छोटा है। प्रमुख अंतःस्रावी सर्जरी क्लीनिकों में, मेडुलरी कार्सिनोमा वाले रोगियों को आनुवंशिक रूप से जांच की जाती है, और उनके रक्त रिश्तेदारों की जांच परिवार के प्रकार को निर्धारित करने के लिए की जाती है। इस प्रकार, कार्सिनोमा का पता इसके नैदानिक \u200b\u200bअभिव्यक्ति से पहले और रोगनिरोधी रूप से थायरॉयड ग्रंथि को पूरी तरह से हटाने से पहले लगाया जा सकता है।
ऑन्कोलॉजी पर किए जा रहे व्यापक नैदानिक \u200b\u200bअनुसंधान के बावजूद, थायराइड कैंसर के सटीक कारणों का अभी तक पता नहीं चल पाया है।
कोशिकाओं के घातक अध: पतन को भड़काने वाले जोखिम कारकों में से हैं:
- पर्यावरण आयोडीन की कमी;
- गण्डमाला, थायरॉयड ग्रंथि के सौम्य ट्यूमर;
- वंशानुगत गड़बड़ी (करीबी रक्त संबंधियों में से एक में थायरॉयड कार्सिनोमा);
- महिलाओं में हार्मोन-निर्भर ट्यूमर (अंडाशय, गर्भाशय, स्तन ग्रंथियों का कैंसर);
- गर्भावस्था और प्रसव, रजोनिवृत्ति के कारण हार्मोनल उतार-चढ़ाव;
- कार्यस्थल में हानिकारक कारक (विकिरण को भारी करना, भारी धातुओं की क्रिया)।
ध्यान दो! थायराइड कार्सिनोमा के लिए आयु एक और जोखिम कारक है। यह बीमारी अक्सर 40-45 साल की उम्र की महिलाओं में और 55 साल से अधिक उम्र के पुरुषों में विकसित होती है।
रोगी को हस्तक्षेप के दिन लिया जाता है और अगले 24 घंटों में रिकॉर्ड किया जाता है। विभाग के प्रमुख - एसोसिएट प्रोफेसर प्रोफेसर। रुमेन पांडेव, बुल्गारिया में एकमात्र एंडोक्राइन सर्जन जो अंतःस्रावी सर्जरी में यूरोपीय संघ के डिप्लोमा के साथ है। ऐसी विशेषता वाला एकमात्र विशेषज्ञ पूर्वी यूरोप और बाल्कन देश यूरोपीय एसोसिएशन ऑफ एंडोक्रिनोलॉजिकल सर्जरी के बोर्ड में भी हैं। वह इस संगठन के राष्ट्रीय प्रतिनिधि परिषद के अध्यक्ष भी हैं। वह इस साल की शुरुआत में रोमन कैथोलिक चर्च के प्रमुख द्वारा आशीर्वाद दिया गया पहला बल्गेरियाई डॉक्टर है।
कार्सिनोमा थायरॉयड ग्रंथि के पैपिलरी या मेडुलरी एपिथेलियम से होता है।
ट्यूमर हो सकता है:
- मुख्यअंतःस्रावी अंग के ऊतकों से सीधे विकास;
- माध्यमिकअंकुरण द्वारा ट्रिगर किया गया कैंसर कोशिकाओं पड़ोसी अंगों से थायरॉयड ग्रंथि, साथ ही उनके हेमटोजेनस या लिम्फोजेनस वितरण।
महत्वपूर्ण! सौम्य ट्यूमर भी समय के साथ कार्सिनोमा में पतित हो सकते हैं। इसलिए, अधिकांश वैज्ञानिक स्रोतों में थायरॉयड एडेनोमा को एक प्रारंभिक स्थिति के रूप में माना जाता है और गतिशील अवलोकन की आवश्यकता होती है।
पांडव ने मज्जा संबंधी थायरॉयड कैंसर में आनुवंशिक विश्लेषण का परिचय दिया, साथ ही न्यूनतम इनवेसिव सर्जरी भी की थायरॉइड ग्रंथि दो संस्करणों में - वीडियो सहायता और खुलापन। थायराइड कैंसर के महामारी अन्य कैंसर? - हिस्टोलॉजिकल परीक्षा के आधार पर, उन्हें पैपिलरी, मेडुलरी और एनाप्लास्टिक में विभाजित किया जाता है। थायरॉयड ग्रंथि में नोड्यूल्स की उपस्थिति का मतलब जरूरी नहीं है कि आप बीमार हैं। आवश्यक अनुसंधान का संचालन करना और नोड्स के विकास की गतिशीलता की निगरानी करना अनिवार्य है।
अपने आकार के बावजूद, वे सनसनी पैदा कर सकते हैं कि गले में कुछ फंस गया है। गर्दन की परिधि में बड़ी इकाइयाँ छोटी या बड़ी वृद्धि का कारण बन सकती हैं। यह संभव है कि जकड़न, घुटन की भावना, और कुछ मामलों में निगलने में कठिनाई। थायराइड कैंसर के कारणों का पता नहीं चल पाया है। ऐसे कुछ कारक हैं जो इस बीमारी के जोखिम को बढ़ाने के लिए दिखाए गए हैं - एक्स-रे विकिरण बढ़े हुए विकिरण वाले छोटे बच्चों के गले में। थायराइड के कुछ ट्यूमर विरासत में मिल सकते हैं।
रूपात्मक वर्गीकरण
कई प्रकार के थायरॉयड कार्सिनोमा को रूपात्मक प्रकार की कोशिकाओं के आधार पर प्रतिष्ठित किया जाता है, जिनसे ट्यूमर विकसित होता है और उनके भेदभाव (परिपक्वता) की डिग्री होती है।
पैपिलरी कार्सिनोमा
पैपिलरी कैंसर का प्रचलन में पहला स्थान है। यह थायरॉयड ग्रंथि के सभी घातक ट्यूमर का लगभग 70% हिस्सा है।
यह मुख्य रूप से मेडुलरी कार्सिनोमा को संदर्भित करता है। लगभग 70% मेडुलरी कार्सिनोमा वंशानुगत नहीं हैं। यह पता चला कि ट्यूमर मार्कर के कुछ स्तरों पर, यह संभव है। इस प्रकार की दुर्भावना का कारण पीईटी प्रोटो-ओन्कोजेन में उत्परिवर्तन द्वारा विरासत में मिला है। लड़का इस बीमारी से पीड़ित परिवार से है। जर्मनी में किए गए आनुवंशिक विश्लेषण के आधार पर, यह पता चला कि उन्होंने नाम दिया था। 609 उत्परिवर्तन, जो बहुत जोखिम भरा है और जीवन के 10 वर्षों तक खुद को नैदानिक \u200b\u200bरूप से प्रकट कर सकता है, अर्थात। बच्चा बीमार हो जाता है और थायरॉयड कैंसर से मर जाता है।
कार्सिनोमा के इस रूप को इसकी विशेष रूपात्मक संरचना के कारण इसका नाम मिला। यदि आप एक माइक्रोस्कोप (फोटो में) के तहत ऊतक के एक खंड को देखते हैं, तो आप कैंसर कोशिकाओं की सतह पर विशेषता पैलिलरी (लैटिन पैपिला - पैपिलरी से) प्रोट्रूशियंस देख सकते हैं।
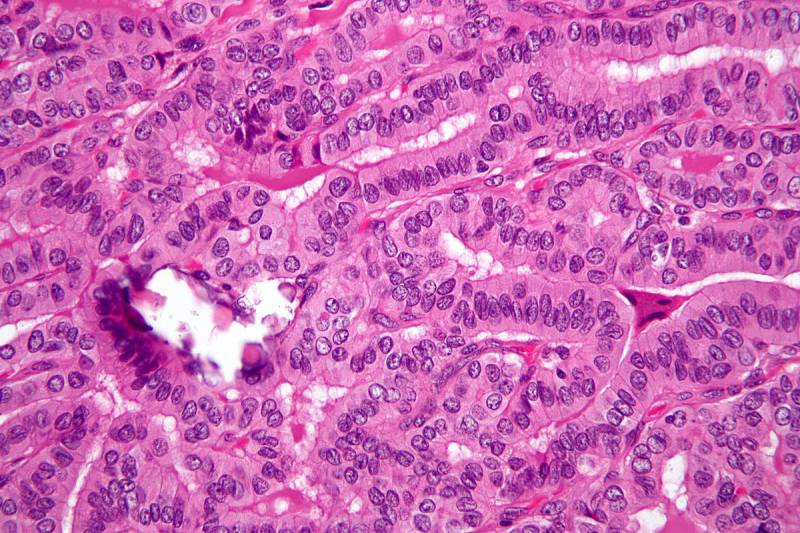
एक नियम के रूप में, इस तरह के कार्सिनोमा में एक अनुकूल रोग का निदान होता है: ट्यूमर धीरे-धीरे बढ़ता है और 80-90% मामलों में थायरॉयड ग्रंथि के केवल एक हिस्से को प्रभावित करता है। धीरे-धीरे वसूली की संभावना बिगड़ती है, आसन्न लिम्फ नोड्स के मेटास्टेसिस।
सवाल था कि कब काम करना है। एकमात्र मानदंड एक वर्ष में एक बार उत्तेजना के बाद कैल्सीटोनिन के ट्यूमर मार्करों के परिणाम से निर्धारित होता है। इसका मतलब था कि बच्चा कैंसर का विकास कर सकता है। इस प्रकार, हमने पूल में केंद्रीय ग्रीवा से लिम्फ नोड्स के साथ थायरॉयड ग्रंथि को कार्य करने और हटाने का फैसला किया। हमने तथाकथित का इस्तेमाल किया। न्यूनतम इनवेसिव खुला हस्तक्षेप। अब बच्चा थायरॉयड ग्रंथि के बिना है, लेकिन व्यवहार में यह मुश्किल है। ग्रंथि के मुद्दे में वंशानुगत और पारिवारिक कैंसर के बीच अंतर क्या है? - वंशानुगत थायरॉयड कैंसर में, यह उत्परिवर्तन शरीर के प्रत्येक कोशिका में होता है, क्योंकि बच्चा जनवरी में विरासत में मिला था।
कूपिक कार्सिनोमा
थायरॉयड ग्रंथि के कूपिक एडेनोकार्सिनोमा अंग के सभी घातक घावों के 5-10% मामलों में होता है। यह कूपिक (थायरॉयड हार्मोन का उत्पादन) कोशिकाओं से विकसित होता है।
ध्यान दो! एक वंशानुगत प्रवृत्ति के साथ, कूपिक थायराइड कैंसर के विकास का मुख्य कारक शरीर में आयोडीन की कमी है।
इस प्रकार, आनुवांशिक विश्लेषण रोगी के रक्त के नमूने पर किया जाता है। जब पारिवारिक रूपों में उत्परिवर्तन कैंसर का कारण बनता है, तो यह अभी भी अज्ञात है, और रोग सभी सदस्यों को प्रभावित नहीं करता है। उदाहरण के लिए, पैपिलरी कार्सिनोमा के वंशानुगत सदस्यों में, परिवार रोग के विकास के लिए पहले से मौजूद है, लेकिन जरूरी नहीं कि वंशानुक्रम द्वारा। अधिक बार नहीं, थायराइड कैंसर दोनों में से किसी एक से नहीं होता है। मंच ने हमारी थीसिस को स्वीकार नहीं किया। मूल रूप से, थायरॉयड कैंसर दुर्लभ है और सभी घातक ट्यूमर का 1% है।
सिद्धांत रूप में, यह किसी भी उम्र में हो सकता है, लेकिन इसकी आयु 40 वें और '50 मानव जीवन के बीच विख्यात है। महिलाओं में पुरुषों की तुलना में तीन गुना अधिक संभावना है। आपकी राय में, बुल्गारिया में शीघ्र निदान और इन वास्तविकता समस्याओं का उपचार क्या है? - क्या आपको बुल्गारिया में एक मध्यवर्गीय युगल स्कीइंग से सस्ता कैंसर से काम करना है, जो गुणवत्ता का संकेतक है। हममें से कोई भी बीमार हो सकता है। यह डरावना नहीं है कि राज्य खराब है, लेकिन लोगों को यह कहना होगा कि यदि हम इसे अफ्रीकी कीमतों पर वित्त देते हैं तो हम उच्च तकनीक वाला उत्पाद नहीं दे सकते।
घातक घाव का यह रूप अधिक आक्रामक माना जाता है, लेकिन शायद ही कभी थायरॉयड ग्रंथि से परे फैलता है। लिम्फ नोड्स, फेफड़े और के लिए मेटास्टेसिस अस्थि ऊतक देर से निदान और पर्याप्त उपचार की कमी के मामले में होता है।
मेडुलरी कार्सिनोमा
घातक थायरॉयड घाव का औसत दर्जे का प्रकार दुर्लभ है: यह लगभग 5% है। इस तरह के कार्सिनोमा पैराफोलिकुलर ऑर्ग सेल्स (C सेल्स) से विकसित होते हैं, जो हार्मोन कैल्सीटोनिन के उत्पादन के लिए जिम्मेदार होते हैं।
हमारी अर्थव्यवस्था फूलों की स्थिति में नहीं है। सामान्य तौर पर, स्वास्थ्य बजट छोटा होता है, लेकिन यह बजट के साथ असंगत होता है पश्चिमी यूरोप। वियना में एक विश्वविद्यालय अस्पताल है और सोफिया में केवल 19, जिसका अर्थ है 19 गुना अधिक स्वास्थ्य, बेहतर गुणवत्ता और अधिक महंगे स्वास्थ्य उत्पाद नहीं! यह स्वास्थ्य देखभाल में प्रशासनिक उप-उत्पाद वित्तपोषण नामक एक पेशेवर भाषा में है। नीदरलैंड्स ने बुल्गारिया का दौरा किया और प्रांत में अस्पताल की इमारतों को देखा, उनकी टिप्पणी: आप अस्पतालों की इमारतों को क्यों कहते हैं जहां डॉक्टर और मरीज इकट्ठा होते हैं?
मेडुलरी कैंसर फैलने का खतरा होता है, इसलिए इसके सुदूर मेटास्टेसिस से लिम्फ नोड्स, ट्रेकिआ, फेफड़े और यकृत को प्राथमिक फोकस के निर्धारण से पहले ही निदान किया जा सकता है।
microcarcinoma
थायराइड माइक्रोकार्सिनोमा थायरॉयड ट्यूमर का एक विशिष्ट उपसमूह है, जिसका आकार 1 सेमी से अधिक नहीं है। कैंसर का यह रूप किसी भी प्रकार के सेल से विकसित हो सकता है - पैपिलरी, कूपिक या मज्जा। के बावजूद छोटे आकार, इस तरह के एक कार्सिनोमा बहुत आक्रामक हो सकता है और निकटतम लिम्फ नोड्स में फैल सकता है।
यूरोप में, अस्पताल की इमारत बनने के लिए, इसे कई स्वच्छ और तकनीकी आवश्यकताओं को पूरा करना होगा। अन्यथा, डॉक्टर और मरीज कैफे में मिल सकते हैं और बात कर सकते हैं। हमारे देश में समस्याओं को जादू की छड़ी की तरह हल नहीं किया जा सकता है, लेकिन प्रमुख विशेषज्ञों के रूप में हमारा काम रोगियों और समाज को पहचानना है, जो अपर्याप्त धन के साथ, यहां तक \u200b\u200bकि पूछने के लिए, हम यूरोपीय मानकों पर विचार नहीं कर सकते हैं। हमें पश्चिम में कीमतों को नहीं देखना चाहिए, लेकिन हमें अनुपात और मानकों को देखना चाहिए।
लगभग सभी यूरोपीय देशों में, एक 4-सितारा होटल में एक रात में अस्पताल में सोना 2-3 गुना अधिक महंगा है, क्योंकि कर्मचारी और उपकरण महंगे हैं। यह रोगी द्वारा भुगतान नहीं किया जाता है, लेकिन उपयुक्त स्वास्थ्य बीमा कोष द्वारा। पश्चिम में आधुनिक चिकित्सा निवेश के माध्यम से नवाचार उत्पन्न करती है, और हमारे देश में हम ऋण जमा नहीं करने के लिए एक "विधि" हैं। कुछ पूर्वी देशों में, तथाकथित रक्तहीन संचालन में कई लेप्रोस्कोपिक डिस्पोजेबल उपकरणों का उपयोग करने का प्रचलन आम है।
नैदानिक \u200b\u200bसंकेत: रोग के पहले संकेतों को कैसे पहचानना है
थायराइड कार्सिनोमा के लक्षण हमेशा स्पष्ट नहीं होते हैं, इसलिए एक लंबा समय रोग किसी का ध्यान नहीं जा सकता है। गर्दन पर घने घने नोड्यूल, जिसका आयाम 5 मिलीमीटर से लेकर कई सेंटीमीटर तक है, जो आपको रोगी की स्वास्थ्य समस्याओं पर ध्यान देता है।
यह अभ्यास आमतौर पर हमें करीब लाता है अफ्रीकी महाद्वीपसभ्य यूरोप की तुलना में। थायराइड कैंसर को तीन श्रेणियों में विभाजित किया गया है, जिसमें शामिल हैं: विभेदित, मज्जा और एनाप्लास्टिक। पैपिलरी थायरॉयड कार्सिनोमा सबसे आम हिस्टोलॉजिकल संस्करण है, जो लगभग 80% मामलों में होता है।
दस साल की जीवित रहने की दर लगभग 75% है, लेकिन मुख्य रूप से निदान के समय रोग की अवस्था पर निर्भर करता है। थेरेपी में सर्जिकल उपचार, बाहरी विकिरण चिकित्सा और प्रणालीगत कीमोथेरेपी शामिल हैं, लेकिन प्रभावशीलता बहुत कम है। अन्य एजेंटों, जैसे कि पेक्सिलिटैक्सेल, डॉक्सोरूबिसिन के साथ संयोजन में बेवलिज़ुमाब, सॉराफेनीब, इंट्रानिब और पाज़ोपानिब जैसे टाइरोसिन किनसे अवरोधकों का नैदानिक \u200b\u200bपरीक्षणों में अध्ययन किया गया था।
क्या थायरॉयड ग्रंथि हमेशा एक कैंसर है?
समय से पहले डरें नहीं: अधिकांश थायरॉयड ग्रंथि में पिंड कैंसर नहीं है। भले ही नोड एक महत्वपूर्ण आकार तक पहुंचता है, 95% मामलों में यह सौम्य है। उम्र के साथ गांठदार गण्डमाला की व्यापकता बढ़ती है: यह 35-40 वर्ष से अधिक उम्र के लोगों के लिए एक आम समस्या है।
थायराइड कार्सिनोमा से पीड़ित नए रोगियों को उनके कैंसर के कारण मृत्यु के जोखिम के अनुसार स्तरीकृत किया जाना चाहिए। कम जोखिम वाले समूह में 45 वर्ष से कम उम्र के युवा रोगी और 4 सेमी से कम आकार के ट्यूमर वाली महिलाएं और पूरी तरह से इंट्रा-आर्टिकुलर शामिल हैं और दूर के मेटास्टेस का कम जोखिम है। इस समूह में, कार्सिनोमा सभी मौतों का केवल 1% होगा।
कैंसर: यह क्या है?
उच्च जोखिम वाले समूह में 45 वर्ष से अधिक आयु के रोगी और 4 सेमी से अधिक ट्यूमर वाले पुरुष, आसपास के ऊतक को आकर्षित करना और दूर के मेटास्टेस के उच्च जोखिम में शामिल हैं। इस समूह में, कार्सिनोमा सभी मौतों का 50% से अधिक का कारण होगा। मध्यम जोखिम में, वहाँ रोगियों के साथ कर रहे हैं मिश्रित विशेषताओंजबकि कार्सिनोमा इनमें से लगभग 15% मामलों में मृत्यु का प्रमुख कारण है।
हालांकि, प्रत्येक रोगी के लिए गुजरना महत्वपूर्ण है व्यापक परीक्षासाइट की रूपात्मक संरचना को सही ढंग से निर्धारित करने के लिए।
कार्सिनोमा के विशिष्ट संकेत
सबसे अधिक बार, थायराइड कैंसर के रोगी निम्नलिखित शिकायतों के साथ डॉक्टर से परामर्श करते हैं:
- गर्दन पर एक या एक से अधिक नोड्स। कार्सिनोमा के साथ, गठन स्पर्श के लिए तंग है, पहाड़ी किनारे हैं।
- गर्दन की सूजन गांठदार संरचनाओं के एक महत्वपूर्ण आकार के साथ ध्यान देने योग्य हो सकती है, खासकर जब रोगी निगलने की गति बनाता है।
- बढ़े हुए क्षेत्रीय ग्रीवा लिम्फ नोड्स।
- कर्कशता तब होती है जब एक बड़ा ट्यूमर नोड स्वरयंत्र को संकुचित करता है और सामान्य ध्वनि गठन की प्रक्रिया को बाधित करता है।
- नि: शुल्क श्वास और निगलने का उल्लंघन तब प्रकट होता है जब श्वासनली और अन्नप्रणाली पर ट्यूमर नोड दबाव होता है।
- गले और गर्दन के क्षेत्र में दर्द भी कभी-कभी थायरॉयड कार्सिनोमा के साथ होता है। वे बीमारी का एक विशिष्ट लक्षण नहीं हैं, लेकिन पड़ोसी अंगों को कैंसर के व्यापक नुकसान या प्रसार का संकेत दे सकते हैं।
शीघ्र निदान के तरीके
संदिग्ध थायराइड कैंसर के रोगियों की जांच के लिए मानक एल्गोरिथ्म नीचे प्रस्तुत किया गया है:
क्या थायरॉयड ग्रंथि हमेशा एक कैंसर है?
रोग के निदान के साथ रोगियों में पसंद का थेरेपी सर्जिकल उपचार है। डॉक्सोरूबिसिन के आधार पर, सिस्प्लैटिन और डकार्बाज़िन रेजिमेंस अस्थायी प्रतिक्रिया की कम डिग्री प्रदान करते हैं। रेडियोधर्मी आयोडीन के साथ पृथक्करण। जब पश्चात पूरे शरीर scintigraphy का प्रदर्शन किया जाता है, तो पहले से रोग के अनजाने foci जो चरण को बदल सकता है, का पता लगाया जा सकता है।
लेवोथायरोक्सिन की उच्च खुराक का दीर्घकालिक उपयोग ऑस्टियोपोरोसिस और कार्डियक अतालता के बढ़ते जोखिम से जुड़ा हुआ है। बचे हुए ट्यूमर थेरेपी, रिलैप्स या मेटास्टेसिस। बाह्य विकिरण चिकित्सा के साथ एक अस्पष्टीकृत अवशिष्ट ट्यूमर, रिलैप्स या मेटास्टेसिस का इलाज किया जा सकता है।
- शिकायतों और चिकित्सा इतिहास का संग्रह। डॉक्टर को इस बारे में विस्तार से बताएं कि आपको इस बीमारी के पहले लक्षण कब हुए थे, क्या आपने कोई ड्रग्स या ड्रग्स लिया था पारंपरिक चिकित्साखुद के द्वारा बनाया गया।
- थायराइड परीक्षा और तालुका डॉक्टर को ट्यूमर के नोड के आकार, घनत्व और स्थिरता का निर्धारण करने की अनुमति देगा।
- प्रयोगशाला परीक्षण:
- सामान्य नैदानिक \u200b\u200bपरीक्षण रक्त और मूत्र: कार्सिनोमा, ल्यूकोसाइटोसिस, एनीमिया (हीमोग्लोबिन स्तर में कमी) के साथ, ईएसआर का त्वरण मनाया जाता है;
- थायराइड हार्मोन के लिए विश्लेषण: टीएसएच, टी 3, टी 4; यह थायरॉयड ग्रंथि के अंतःस्रावी कार्य का आकलन करने के लिए निर्धारित है;
- थायरोग्लोबुलिन के स्तर का निर्धारण - एक विशिष्ट वाहक प्रोटीन, जिसकी एकाग्रता थायराइड कैंसर के साथ बढ़ जाती है। यह हमें इस पदार्थ को एक ट्यूमर मार्कर के रूप में विचार करने की अनुमति देता है।
- कैल्सीटोनिन परीक्षण (मेडुलरी थायरॉयड कैंसर के साथ वृद्धि)।
- वाद्य अनुसंधान विधियाँ:
- थायरॉयड ग्रंथि और गर्भाशय ग्रीवा लिम्फ नोड्स का अल्ट्रासाउंड;
- प्राप्त बायोमेट्रिक की रूपात्मक परीक्षा के साथ बायोप्सी।
आकृति विज्ञान अनुसंधान - कैंसर के निदान के लिए मुख्य विधि
मज़बूती से ट्यूमर नोड की कोशिकाओं की रूपात्मक संरचना का निर्धारण करने और कार्सिनोमा के निदान की पुष्टि या खंडन करने के लिए, प्राप्त अध्ययन के साथ एक ठीक सुई बायोप्सी करना आवश्यक है जैविक सामग्री। प्रक्रिया अल्ट्रासाउंड की देखरेख में की जाती है और इसमें गर्दन का एक पंचर होता है और थायरॉयड ऊतक का एक छोटा टुकड़ा होता है।
यह ध्यान में रखा जाना चाहिए कि साइटोटोक्सिक दवाओं की प्रभावशीलता, जैसे कि डॉक्सोरूबिसिन, मोनोथेरेपी के रूप में या संयोजन में, इन मामलों में बहुत सीमित है। हाइपरफंक्शनल नोड्स देखे जा सकते हैं; यदि हाइपरफंक्शनल नोड्स स्थापित नहीं हैं, तो लोबेक्टोमी या सामान्य थायरॉयडेक्टॉमी।
थायराइड कैंसर का निदान
सर्जिकल उपचार का दायरा रोगी के कारकों और सर्जन के अनुभव पर आधारित है; स्किंटिग्राफी की जरूरत नहीं है। एक पृथक, अनिश्चित, एकान्त नोडल, हेमिथिएक्टेक्टोमी के रोगियों में। दो-चरण थायरॉयडेक्टॉमी और सामान्य थायरॉयडेक्टॉमी के परिचालन जोखिम समान हैं।
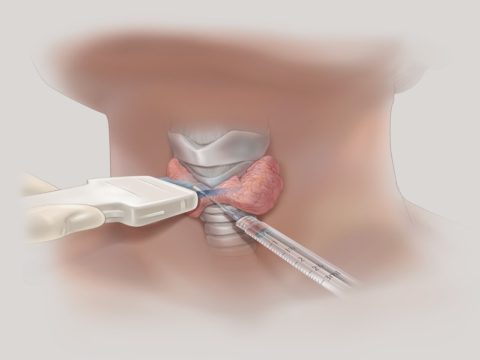
प्राप्त नमूने की माइक्रोस्कोपी गठन की कोशिका संरचना का निर्धारण करेगी और ट्यूमर के प्रकार और प्रसार सहित सही निदान करेगी।
तालिका 1: बायोप्सी के लिए संकेत:
| ट्यूमर का आकार 1 सेमी से अधिक | ट्यूमर का आकार 1 सेमी से कम | |
| एक अल्ट्रासाउंड स्कैन पर दुर्भावना के संकेत हैं। | यदि बीमारी के नैदानिक \u200b\u200bलक्षण हैं, या कैंसर के जोखिम का इतिहास है, तो एक उल्लेख है | |
| एक बायोप्सी उपस्थिति और किसी नैदानिक \u200b\u200bअभिव्यक्तियों की अनुपस्थिति में दोनों की जाती है। | एक बायोप्सी के साथ किया जाता है:
|
एक बायोप्सी के साथ किया जाता है:
|
उपचार के सिद्धांत
कार्सिनोमा के कट्टरपंथी उपचार की मुख्य विधि थायरॉयड ग्रंथि का सर्जिकल हटाने है। कैंसर के अत्यधिक विभेदित रूपों के उपचार में एक आशाजनक दिशा रेडियोधर्मी आयोडीन (आइसोटोप I131) का उपयोग है।
सर्जिकल उपचार रोगी के कारकों और सर्जन के अनुभव से निर्धारित होता है। गर्भाशय ग्रीवा लिम्फ नोड्स की भागीदारी के साथ, गर्भाशय ग्रीवा का एक चिकित्सीय केंद्रीय विच्छेदन किया जाता है। एक बायोप्सी के साथ, पार्श्व ग्रीवा नोड्यूल का एक सिद्ध बायोप्सी, चिकित्सीय केंद्रीय और पार्श्व ग्रीवा विच्छेदन।
सोरफेनिब थेरेपी तब तक जारी रहती है जब तक कोई नैदानिक \u200b\u200bप्रभाव या विषाक्तता नहीं होती है। एटीसी के लिए चिकित्सीय सिफारिशें। चूंकि अधिकांश रोगियों में निदान के समय एक प्रारंभिक बीमारी होती है, इसलिए अक्सर सर्जिकल उपचार की सिफारिश नहीं की जाती है। यदि ट्यूमर ग्रंथि के अंदर, ipsilateral पर स्थानीयकृत होता है नरम ऊतक या संयोजन चिकित्सा, लोबेक्टॉमी की एक विस्तृत श्रृंखला का प्रदर्शन किया जा सकता है।
यह उपचार पद्धति ट्यूमर कोशिकाओं के लक्षित विनाश को प्राप्त करने की अनुमति देती है जो ऑपरेशन के दौरान नहीं हटाए गए थे, साथ ही दूर के मेटास्टेस से लड़ने के लिए।
महत्वपूर्ण! आधुनिक चिकित्सा निर्देशों में छोटे (1 सेमी से कम) थायरॉयड नोड्स को हटाने की आवश्यकता नहीं होती है, जो एक अल्ट्रासाउंड स्कैन पर एक आकस्मिक खोज बन गई है। यदि रोगी शिकायत नहीं करता है, और हार्मोनल पृष्ठभूमि परेशान नहीं है, तो गतिशील अवलोकन बेहतर है।
लेवोथायरोक्सिन तैयार करने से थायरॉयड हार्मोन की शरीर की आवश्यकता को सुनिश्चित करने और थायराइड ऊतक के फिर से विकास को रोकने में मदद मिलेगी। दवा की खुराक का चयन और समायोजन डॉक्टर द्वारा व्यक्तिगत रूप से प्रयोगशाला और नैदानिक \u200b\u200bडेटा के आधार पर किया जाता है।
दृष्टिकोण
ज्यादातर मामलों में, थायरॉयड कार्सिनोमा एक इलाज योग्य बीमारी है। पैपिलरी, फॉलिक्युलर और कुछ हद तक, कैंसर के औसत दर्जे के रूप में युवा रोगियों के लिए एक अनुकूल प्रैग्नेंसी माना जाता है।
रोगी के जीवन और स्वास्थ्य के प्रतिकूल कारक कहे जा सकते हैं:
- उन्नत आयु;
- प्राथमिक ट्यूमर का बड़ा आकार (4 सेमी और ऊपर);
- मस्तिष्क और आंतरिक अंगों में मेटास्टेस की उपस्थिति।
ध्यान दो! थायरॉयड कार्सिनोमा का पूर्वानुमान न केवल ट्यूमर प्रक्रिया के चरण पर निर्भर करता है, बल्कि कैंसर कोशिकाओं के विभेद की डिग्री पर भी निर्भर करता है। ट्यूमर के अत्यधिक विभेदित (परिपक्व) रूपों को कम आक्रामक माना जाता है और शायद ही कभी पड़ोसी अंगों को नुकसान होता है या रक्त वाहिकाओं में अंकुरण होता है। कम-विभेदित (अपरिपक्व, स्टेम कोशिकाओं की संरचना के समान) रूप अधिक घातक होते हैं और जटिलताओं के विकास की ओर ले जाते हैं।
घातक थायरॉयड ट्यूमर, पैपिलरी, कूपिक या के निदान और उपचार में कठिनाइयों के बावजूद मेडुलरी कार्सिनोमा रोगी के लिए अपेक्षाकृत अनुकूल पाठ्यक्रम और रोग का निदान है। उपचार के बाद, अधिकांश रोगियों को बरामद किया जाता है, और दैनिक हार्मोनल दवा की आवश्यकता के अपवाद के साथ, उनका जीवन सामान्य हो जाता है।
मरीज कैंसर के निदान से घबराते हैं, लेकिन थायरॉयड ग्रंथि के घातक नवोप्लाज्म में सभी अंग कार्सिनोमा का सबसे अनुकूल निदान होता है। थायरॉइड ग्रंथि के पैपिलरी कैंसर का नाम वाइस्टी के कारण है - हिस्टोलॉजिकल सेक्शन पर फर्न या ताड़ के पत्ते। एक जटिल पत्ती के छोटे पत्तों के ब्लेड की तरह, इस प्रकार के कार्सिनोमा में कई पेपिला (पेपिल्ली) होते हैं।
थायराइड कार्सिनोमा वाले पांच में से चार रोगियों में एक पेपिलरी नियोप्लाज्म पाया जाता है। पैथोलॉजी अंतःस्रावी अंग की थायरॉयड कोशिकाओं से उत्पन्न होती है और विकसित होती है। एक घातक ट्यूमर बहुत धीरे-धीरे विकसित होता है, इसलिए परीक्षा के दौरान इसे खोजने वाले रोगी को सफल उपचार का हर मौका मिलता है। पैपिलरी कार्सिनोमा और निरंतर सक्रिय जीवन के साथ रोगियों का प्रतिशत बहुत अधिक है।
पैपिलरी कार्सिनोमा मेटास्टेस केवल गर्दन में लिम्फ नोड्स में पाए जाते हैं, अगर पिछले चरणों में उपचार नहीं किया गया था। पैथोलॉजी के लक्षण व्यावहारिक रूप से अनुपस्थित हैं। उपचार में कठिनाइयों का पता लगाया जाता है जब कार्सिनोमा कैप्सूल थायरॉयड ग्रंथि के साथ फ़्यूज़ होता है, जो अत्यंत दुर्लभ है।
कैंसर का एक पैपिलरी रूप क्यों विकसित होता है?
पैथोलॉजी की उत्पत्ति के विश्वसनीय स्रोतों की पहचान नहीं की गई थी, लेकिन ऑन्कोलॉजिस्ट के अनुसार, कुछ कारक ट्यूमर के विकास को उत्तेजित करते हैं। जोखिम कारक कैंसर के इस रूप के लिए विशिष्ट नहीं हैं, क्योंकि वे 4 प्रकार के थायरॉयड कार्सिनोमस के गठन में योगदान करते हैं। चूंकि पैपिलरी थायरॉयड कैंसर का अक्सर अन्य प्रकारों की तुलना में आबादी में निदान किया जाता है, हम किसी भी थायरॉयड कार्सिनोमा के गठन के लिए उत्तेजक कारकों के सभी समूहों पर ध्यान देते हैं:
- थायरॉयड ग्रंथि में पैथोलॉजिकल परिवर्तनों की वंशानुगत प्रकृति। वंशावली में कार्सिनोमा के गठन के लिए वंशावली में ऑन्कोलॉजी एक पूर्वापेक्षा नहीं है, रोग की स्वप्रतिरक्षी प्रकृति थायराइड गोइटर के गठन में योगदान देती है, जो सौम्य प्रकृति दुर्दम में पतित हो सकती है।
- पिछली पीढ़ियों में थायराइड ऑन्कोलॉजी।
- उच्च स्थायी पृष्ठभूमि विकिरण या सामान्य प्राकृतिक पृष्ठभूमि से अधिक विकिरण खुराक के लिए एकल संपर्क।
- संचार और लसीका प्रणालियों के विस्फोटों के साथ विकिरण।
- भस्म भोजन और पीने के पानी में आयोडीन की कमी।
- मल्टीपल हैमर्टोमा सिंड्रोम, जो थायराइड कैंसर के लिए ट्रिगर का कारण बनता है।
पैथोलॉजी के विकास के लिए, एक घातक प्रकार में थायरॉयड रोम के अध: पतन के लिए सबसे अधिक खतरा होने वाले आकस्मिक छूट नहीं दी जा सकती है। ये प्रजनन आयु की महिलाएं हैं, हालांकि पुरुषों और वृद्ध लोगों को पूरी तरह से जोखिम समूह से बाहर नहीं रखा गया है। बुजुर्गों में कैंसर के अधिक खतरनाक रूप होते हैं, जो बीमारी के पूर्वानुमान को खराब करते हैं।
एक पैपिलरी ट्यूमर के लक्षण
ध्यान देने योग्य लक्षणों के साथ शुरुआती चरणों में खुद को प्रकट किए बिना, थायराइड रोग वर्षों में विकसित होते हैं। 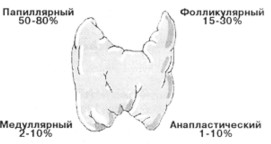 रोगियों और संवेदनाओं की आंतरिक स्थिति भी तुरंत नहीं बदलती है। इन नियमों का कोई अपवाद कैंसर नहीं है। केवल एक ही बिंदु जो रोगी ध्यान दे सकता है वह है थायरॉयड ग्रंथि में एक नोडल प्रकार का गठन, उंगलियों द्वारा छेड़ा हुआ, कभी-कभी काफी ध्यान देने योग्य।
रोगियों और संवेदनाओं की आंतरिक स्थिति भी तुरंत नहीं बदलती है। इन नियमों का कोई अपवाद कैंसर नहीं है। केवल एक ही बिंदु जो रोगी ध्यान दे सकता है वह है थायरॉयड ग्रंथि में एक नोडल प्रकार का गठन, उंगलियों द्वारा छेड़ा हुआ, कभी-कभी काफी ध्यान देने योग्य।
नोड की उपस्थिति दर्द का पता लगाने की गारंटी नहीं देती है, लेकिन समय में इसके एटियलजि और निदान के भेदभाव को स्थापित करने के लिए एंडोक्रिनोलॉजिस्ट की तत्काल अपील की आवश्यकता का संकेत देती है। शेष लक्षण अनुपस्थित हो सकते हैं, केवल नोड का प्रसार श्वासनली और अन्नप्रणाली को निचोड़कर खुद को प्रकट करेगा, यही कारण है कि बाद में आवाज के समय में परिवर्तन, गले में दर्द और निगलने की कोशिश करते समय कठिनाइयों के रूप में देखा जाता है।
कभी-कभी यह एंडोक्रिनोलॉजिस्ट द्वारा पैल्पेशन द्वारा भी स्पष्ट नहीं किया जाता है, रोगी के लिए पैपिलरी थायरॉयड कैंसर पर संदेह करने का एकमात्र तरीका है कि उनकी संरचना में घातक कोशिकाओं या रोगजनकों के प्रवास के कारण गर्भाशय ग्रीवा लिम्फ नोड्स का इज़ाफ़ा हो।
सूजन लिम्फ नोड्स को पैपिलरी कैंसर के मेटास्टेटिक अंगों के रूप में नहीं माना जाना चाहिए। ज्यादातर मामलों में, वे वायरल, बैक्टीरियल और फंगल रोगों के सर्दी में संक्रमण में देरी करते हैं। यदि एंटीबायोटिक दवाओं और एंटीवायरल दवाओं के साथ एक otorhinolaryngologist के साथ उपचार के बाद, नोड्स सामान्य से अधिक आकार में रहते हैं, परीक्षा के लिए एंडोक्रिनोलॉजिस्ट से संपर्क करें और अल्ट्रासाउंड परीक्षा अंतःस्रावी अंग।
बीमारी की डिग्री
- फर्स्ट डिग्री कार्सिनोमा किसी भी ट्यूमर के आकार के साथ अन्य अंगों में बढ़े हुए लिम्फ नोड्स और मेटास्टेस की अनुपस्थिति की विशेषता है।
- यदि रोगी की आयु 45 वर्ष से कम है, तो दूसरी डिग्री के ट्यूमर का कोई विशिष्ट आकार नहीं होता है। 1 सेमी या उससे अधिक नोड वाले पुराने रोगी एक दूसरे डिग्री के पैपिलरी कैंसर के रोगियों से संबंधित हैं। कैंसर का यह चरण गर्दन के लिम्फ नोड्स में मेटास्टेस की उपस्थिति को बाहर नहीं करता है।
- बढ़े हुए लिम्फ नोड्स तीसरे डिग्री के पैपिलरी कैंसर की एक विशिष्ट विशेषता है।
- पैपिलरी कार्सिनोमा की चौथी डिग्री अंगों और आस-पास के ऊतकों को अनिवार्य मेटास्टेसिस की विशेषता है, और चरण निर्धारण करते समय मेटास्टेस के साथ कार्सिनोमा और लिम्फ नोड्स के आकार को ध्यान में नहीं रखा जाता है। सबसे कम अनुकूल रोग का निदान चौथे चरण में है, लेकिन मौत की सजा का उल्लेख तब तक नहीं किया जाता है जब तक कि सभी उपचार विधियों की कोशिश नहीं की जाती है।
पहले बीमारी की डिग्री निर्धारित की जाती है और इस चरण के लिए आवश्यक सभी उपचार उपाय किए जाते हैं, जितना अधिक रोग के निदान के अनुकूल होता है।
कार्सिनोमा का निदान
19 वीं और 20 वीं शताब्दी में, पैपिलरी कार्सिनोमा का निदान करना आसान नहीं था। वर्तमान में, नैदानिक \u200b\u200bउपकरण आपको समय में ट्यूमर की पहचान करने और रोग का निदान करने की अनुमति देते हैं। सबसे आम निम्नलिखित नैदानिक \u200b\u200bतरीके हैं:
- थायरॉइड ग्रंथि की स्थिति और गतिशीलता में इसकी संरचना की निगरानी करने का अवसर प्रदान करता है। मॉनिटर स्क्रीन पर गांठदार संरचनाएं संरचना और सामग्री में भिन्न हैं, इसलिए, वे एक चिकित्सा विशेषज्ञ को नोड की सामग्री को भेद करने की अनुमति देते हैं। यदि नोड्स द्रव से भरे हुए हैं, तो थायरॉयड ग्रंथि में एक या अधिक सिस्टिक संरचनाएं होती हैं। गठन में तरल पदार्थ की अनुपस्थिति में, वे एक ठोस नोड की बात करते हैं, जिनमें से घातक प्रकृति को बाहर नहीं किया जाता है। अध्ययन शारीरिक रूप से अंतःस्रावी अंग के ग्रंथि ऊतक पर आक्रमण नहीं करता है, इसलिए इसे सुरक्षित माना जाता है और दर्दनाक नहीं है। विधि के नुकसान में सौम्य या घातक नियोप्लाज्म निर्धारित करने की असंभवता शामिल है।
- प्रकार का निर्धारण करने के बाद नोडल शिक्षा एक ठीक सुई विधि द्वारा किया जाता है। एक पतली सुई के साथ एक सिरिंज नोड के अंदर डाला जाता है और ऊतक द्रव लिया जाता है, जो आगे के अध्ययन के अधीन है प्रयोगशाला की स्थिति (ऑर्गन हिस्टोलॉजी)। केवल यह विधि नोड के घातक या सौम्य प्रकृति पर विश्वसनीय डेटा देती है।
- पैपिलरी थायरॉयड कैंसर का प्रत्यक्ष संकेत नहीं देता है, हालांकि, अगर एक बढ़ी हुई एकाग्रता का पता चला है थायराइड उत्तेजक हार्मोन बिगड़ा हुआ थायरॉयड फ़ंक्शन के संकेत के रूप में कार्य करता है। रक्त विश्लेषण द्वारा पहचान की गई हार्मोनल असामान्यताएं अन्य तरीकों से आगे की जांच के अधीन हैं।
- कभी-कभी आपको चुंबकीय अनुनाद इमेजिंग का उपयोग करके एक अध्ययन की आवश्यकता होती है, कम बार - कंप्यूटेड टोमोग्राफी। एक ठंडा या गर्म गाँठ का विचार देता है। एक ठंडा नोड अक्सर घातक होता है और पिट्यूटरी ग्रंथि द्वारा थायरॉयड-उत्तेजक हार्मोन के बढ़े हुए उत्पादन को इंगित करता है। गर्म नोड शायद ही कभी कैंसर है, यह पिट्यूटरी थायरोट्रोपिन के स्राव में कमी को प्रकट करता है।
पैपिलरी कैंसर का इलाज
पैपिलरी कैंसर कीमोथेरेपी दवाओं और रेडियोलॉजिकल एक्सपोज़र के प्रभावों के प्रति संवेदनशील नहीं है। उपचार के अधिकांश मामलों में, एकमात्र तरीका सर्जरी है, जो ग्रंथि या एकल लोब को पूरी तरह से हटा सकता है। ऑपरेशन के बाद, कई चिकित्सीय उपायों को करना आवश्यक है, इसलिए सभी उपचारों में तीन चरण होते हैं:
- कुल या आंशिक एक्टोमी।
- ड्रग थेरेपी।
कुल थायरॉयडेक्टॉमी
![]() इस्थमस के साथ सभी थायरॉयड ऊतक को हटा दिया जाना चाहिए। यदि लिम्फ नोड्स में मेटास्टेस का पता लगाया जाता है, तो बाद वाले को उत्तेजित किया जाना चाहिए। ऑपरेशन की अवधि 200-250 मिनट तक होती है। थायरॉयड ग्रंथि के नीचे ग्रीवा क्षेत्र की त्वचा में एक चीरा लगाया जाता है, जिसमें से लगभग सभी ऊतक निकाले जाते हैं। आवर्तक तंत्रिका को नुकसान न करने के लिए, जो आवेग को ग्रसनी को भेजता है, इसे उस पर छोड़ दिया जाता है छोटी राशि कोशिकाओं।
इस्थमस के साथ सभी थायरॉयड ऊतक को हटा दिया जाना चाहिए। यदि लिम्फ नोड्स में मेटास्टेस का पता लगाया जाता है, तो बाद वाले को उत्तेजित किया जाना चाहिए। ऑपरेशन की अवधि 200-250 मिनट तक होती है। थायरॉयड ग्रंथि के नीचे ग्रीवा क्षेत्र की त्वचा में एक चीरा लगाया जाता है, जिसमें से लगभग सभी ऊतक निकाले जाते हैं। आवर्तक तंत्रिका को नुकसान न करने के लिए, जो आवेग को ग्रसनी को भेजता है, इसे उस पर छोड़ दिया जाता है छोटी राशि कोशिकाओं।
इसके बाद, सिंथेटिक मूल के हार्मोन को प्राकृतिक थायरोक्सिन और ट्राईआयोडोथायरोनिन का उत्पादन करने वाली थायरॉयड कोशिकाओं की अनुपस्थिति में मुआवजा दिया जाना है।
आंशिक थायरॉयडेक्टॉमी
 ट्यूमर का आकार 1 सेमी से अधिक नहीं होने के साथ, मेटास्टेस की अनुपस्थिति और एक लोब में ट्यूमर का स्थानीयकरण दूसरे में पूरी तरह से अनुपस्थिति के साथ, ग्रंथि का एक आंशिक एक्टोमी किया जाता है, केवल रोग संबंधी संरचना को हटाते हुए। ऑपरेशन की अवधि 100-120 मिनट है।
ट्यूमर का आकार 1 सेमी से अधिक नहीं होने के साथ, मेटास्टेस की अनुपस्थिति और एक लोब में ट्यूमर का स्थानीयकरण दूसरे में पूरी तरह से अनुपस्थिति के साथ, ग्रंथि का एक आंशिक एक्टोमी किया जाता है, केवल रोग संबंधी संरचना को हटाते हुए। ऑपरेशन की अवधि 100-120 मिनट है।
शेष कोशिकाएं थायराइड हार्मोन के उत्पादन की कमी की भरपाई करती हैं, खोए हुए कोशिकाओं के कार्यों को स्थानांतरित करती हैं, इसलिए हाइपोथायरायडिज्म, एक नियम के रूप में, नहीं होता है। सर्जरी के बाद रक्त परीक्षण के आधार पर पूरी तरह से प्रतिस्थापन चिकित्सा को बाहर नहीं रखा गया है।
पश्चात की अवधि
यद्यपि थायरॉइड सर्जरी जटिल ऑपरेशन की श्रेणी से संबंधित है, रोगी भोजन और पेय की गुणवत्ता और मात्रा में पश्चात की अवधि में खुद को सीमित नहीं करता है। आमतौर पर, मरीज ऑपरेशन के संभावित परिणामों को देखने और रोकने के लिए अगले दिन तक क्लिनिक में रहते हैं, जिसमें आवर्ती तंत्रिका को नुकसान शामिल होता है। किसी भी मामले में, स्वरयंत्र के लिगामेंटस तंत्र के शोफ के परिणाम आवाज के समय को प्रभावित करेंगे। आवाज 3-6 महीने के बाद पूरी तरह से ठीक हो जाएगी।
अनुभव वाले सर्जन थोड़े थायरॉयड ऊतक छोड़ते हैं, जिसकी मोटाई में पैराथाइरॉइड ग्रंथियां स्थित होती हैं जो शरीर में कैल्शियम और फास्फोरस के आदान-प्रदान को नियंत्रित करती हैं। सर्जरी के बाद, क्षतिग्रस्त पैराथाइरॉइड ग्रंथियां खुद को हाइपोपैरैथायराइडिज्म की स्थिति के रूप में प्रकट करती हैं।
उपचार का दूसरा चरण
जब रक्त में पेश किया जाता है, तो आयोडीन का रेडियोधर्मी आइसोटोप, थायरोसाइट्स को प्रभावित करता है। सर्जरी के बाद, थायरोसाइट्स की संख्या कम है, लेकिन उनमें से कुछ सावधानीपूर्वक हटाने (पैराथायरायड ग्रंथियों के लिए आधार, आवर्तक तंत्रिका पर अवशेष, आदि) के साथ भी रहते हैं। रेडियोधर्मी आयोडीन का एक समस्थानिक मेटास्टेस को नष्ट कर देता है, यदि कोई हो, तो हड्डियों और फेफड़ों में, लिम्फ नोड्स। थायरॉयड ग्रंथि के शेष रोम में, घातक परिवर्तन की प्रक्रिया फिर से शुरू हो सकती है, इसलिए, ऑपरेशन के बाद, रेडियोधर्मी आयोडीन के साथ "सफाई" की आवश्यकता होती है।
रेडियोधर्मी आयोडीन उपचार
ड्रग थेरेपी
सर्जरी के बाद सबस्टीट्यूशन थेरेपी रोगी के लिए उसके जीवन के लिए आवश्यक है, क्योंकि उसके पास थायरॉयड कोशिकाओं की अनुपस्थिति में स्रावित हार्मोन नहीं होंगे। T4 की तैयारी में, सिंथेटिक एनालॉग्स, जो एक विस्तृत वर्गीकरण द्वारा दर्शाए गए हैं, कृत्रिम लोगों (सूखे सुअर थायरॉयड) की तुलना में बेहतर अनुशंसित हैं। सिंथेटिक दवाओं की श्रेष्ठता खुराक और दवा के प्रकार के सटीक पालन के कारण है।
पैपिलरी कैंसर से छुटकारा
हालांकि रिलैप्स दुर्लभ है, वे कई वर्षों के बाद, यहां तक \u200b\u200bकि दशकों तक भी हो सकते हैं। पैपिलरी कैंसर की पुनरावृत्ति के शीघ्र निदान के साथ, इसे सफलतापूर्वक ठीक किया जा सकता है। लेकिन हमें रोगी की उम्र के बारे में नहीं भूलना चाहिए, इसलिए, निरंतर निगरानी और नैदानिक \u200b\u200bपरीक्षणों को पारित करने से रोगी को बार-बार सर्जरी या मृत्यु से रोका जा सकेगा।
रोग का निदान
पैपिलरी कैंसर के लिए एक अनुकूल रोग का कारण गर्दन के बाहर मेटास्टेस के दुर्लभ प्रसार के कारण होता है, मुख्य रूप से ग्रीवा लिम्फ नोड्स मेटास्टेस से प्रभावित हो सकते हैं। पैपिलरी-प्रकार के कैंसर के 20 में से 19 रोगियों को एक और 5 साल जीवित रहते हैं। पैपिलरी कार्सिनोमा के एक दशक तक जीवित रहने के बाद 20 में से 17 एक्टोमाइज्ड, तीन चौथाई मरीज 15 साल से अधिक समय तक रिलैप्स नहीं दिखाते हैं। यदि हड्डियों और फेफड़ों में पैठ के साथ पैपिलरी कार्सिनोमा का एक दुर्लभ रूप हुआ है, तो सर्जरी और रेडियोधर्मी आयोडीन की कार्रवाई के साथ, रोगी इसे हराने के लिए प्रबंधन करते हैं। बाद के मामले में भी, पूर्वानुमान अच्छा बना हुआ है।
