थायरॉइड ग्रंथि घातक संरचनाएँ बहुत कम पाई जाती हैं। आंकड़े कहते हैं कि वे सभी प्रकार के कार्सिनोमा के 1% पर कब्जा करते हैं।
पैपिलरी कैंसर थायरॉयड ग्रंथि ग्रंथि की कोशिकाओं से बनती है। यह एक घना है, सबसे अधिक बार एकल, नोड, हालांकि कई नोड्स भी हैं। इसका आकार 5 सेमी तक पहुंच सकता है और इससे भी अधिक, संरचना पैपिलरी है। इस प्रकार का कैंसर सबसे शांतिपूर्ण है, यह धीरे-धीरे बढ़ता है और सफलतापूर्वक इलाज किया जाता है। पैपिलरी कैंसर मुख्य रूप से केवल पड़ोसी ऊतकों और लिम्फ नोड्स को प्रभावित करता है। पैपिलरी कैंसर के दूर के मेटास्टेस थायरॉइड ग्रंथि दुर्लभ हैं, ज्यादातर मामलों में वे फेफड़े और हड्डियों को प्रभावित करते हैं।
रोग की डिग्री के आधार पर, कम रोगियों में असममित संरचनाओं को बचाया जाता है। एनाप्लास्टिक कार्सिनोमा पेट का एनाप्लास्टिक कार्सिनोमा कैंसर का एक गंभीर लेकिन बेहद दर्दनाक रूप है, जो 8 महीने से कम समय के ज्यादातर मामलों में औसत जीवित रहता है। इस कार्सिनोमा की घटना सभी कुत्तों के 1% से 10% तक होती है, लेकिन 70 साल से अधिक उम्र के रोगियों में 30% तक पेट के कैंसर की होती है। त्वचा पर लाल पड़ने के साथ सबसे आम नैदानिक \u200b\u200bसंकेत गर्दन पर तेजी से बढ़ता मांस है।
पैपिलरी थायरॉयड कैंसर: उपचार और प्रतिस्थापन चिकित्सा
अन्य लक्षणों में आस-पास के अंगों पर आक्रमण, कठोरता, स्वर बैठना, विकारों को निगलना और यांत्रिक सिंड्रोम शामिल हैं। निदान के दौरान एनाप्लास्टिक कार्सिनोमा को व्यापक एक्सट्रैथायरॉयड स्कारिंग द्वारा विशेषता है। आमतौर पर वह एक कट्टरपंथी सर्जिकल प्रक्रिया को पूरा करता है। सर्जरी में कीमोथेरेपी और कीमोथेरेपी की सिफारिश की जाती है, लेकिन परिणाम रोगी के अस्तित्व में सुधार नहीं करते हैं। प्रक्रिया के पहले चरण में, हम एक ऑन्कोलॉजिस्ट के साथ सहयोग में एक प्रतिक्रिया या सहवर्ती रसायन चिकित्सा का चयन करते हैं।
जोखिम में 30 से 50 वर्ष की उम्र के लोग हैं, हालांकि बच्चों (यहां तक \u200b\u200bकि नवजात शिशुओं) में बीमारी के मामले हैं। पुरुषों की तुलना में महिलाओं को प्रोस्टेट कैंसर से पीड़ित होने की 2.5 गुना अधिक संभावना है।
पीटीसी के वर्गीकरण
हिस्टोलॉजिकल संकेतों के अनुसार पैपिलरी थायरॉयड कैंसर के प्रकार:
- विशिष्ट पैपिलरी कैंसर;
- microcarcinoma (जिसे छिपा हुआ कैंसर भी कहा जाता है)। नोड का आकार 1 सेमी तक है। यह प्रजाति शायद ही कभी महत्वपूर्ण नियोप्लाज्म में बदल जाती है, अक्सर यह लगभग समय के साथ नहीं बढ़ती या बहुत धीरे-धीरे बढ़ती है। इन कारणों के लिए, माइक्रोकार्सिनोमा के लिए रोग का निदान बहुत अनुकूल है।
- पैपिलरी कूपिक कार्सिनोमा (पीसीए का 30%)। दोनों प्रकार की संरचनाएं शामिल हैं। सबसे अधिक बार यह एक गुप्त ट्यूमर है, यह है निम्न स्तर विशिष्ट पीआर की तुलना में मेटास्टेसिस, और कम आक्रामक भी। दूर के मेटास्टेस नहीं देखे जाते हैं। इसलिए, कूपिक उपस्थिति सबसे अनुकूल है।
- ठोस। ज्यादातर मामलों में, इस प्रकार का कैंसर विकिरण के संपर्क में आने वाले लोगों में होता है। ठोस थायरॉयड पैपिलरी कार्सिनोमा, लिम्फ नोड्स के आक्रमण और मेटास्टेसिस से अधिक होता है और विशिष्ट प्रकार के पीआर से रक्तप्रवाह होता है।
- Onkotsitarny। एक दुर्लभ प्रजाति (5% मामले)। पैपिलरी थायरॉयड कैंसर का यह प्रकार अधिक आक्रामक है और इसमें दूर के मेटास्टेसिस का एक उच्च स्तर है।
- डिफ्यूज़ स्केलेरोटिक। यह बहुत दुर्लभ है (थायरॉयड ग्रंथि रोग के सभी मामलों में 1% तक), यह अक्सर 7-14 वर्ष की आयु के बच्चों में पाया जाता है। यह बड़े आकार की विशेषता है, थायरॉयड ग्रंथि और फाइब्रो-स्क्लेरोटिक ऊतक परिवर्तन में कई foci स्थानीयकृत हैं। लगभग हमेशा मेटास्टेसिस लिम्फ नोड्स में विकसित होते हैं, और दूर के फेफड़े में होते हैं। पीसीएससी का सबसे प्रतिकूल प्रकार।
- लाइट सेल वैरिएंट। यह सभी पेपिलरी कार्सिनोमस का केवल 0.3% हिस्सा है, इसका बहुत कम अध्ययन किया गया है। यह केवल ज्ञात है कि स्पष्ट कोशिका पैपिलरी थायरॉयड कार्सिनोमा अक्सर गुर्दे को मेटास्टेस करता है।
- Vysokoletochny। आक्रामक विकल्प यह ग्रंथि से परे तेजी से विकास की विशेषता है, कैंसर कोशिकाओं की उच्च ऊंचाई, साथ ही साथ स्थानीय और दूर के मेटास्टेसिस का स्तर।
- मिश्रित। यह 50% मामलों में होता है। यह समान मात्रा में पैपिलरी, ठोस और कूपिक संरचनाओं की उपस्थिति से प्रतिष्ठित है।
साथ ही OL को भी विभाजित किया गया है जीता पैपिलरी और unencapsulated। पहले विकल्प में अपने स्वयं के कैप्सूल से घिरा हुआ ट्यूमर शामिल है। अघोषित कैंसर की तुलना में एनकैप्सुलेटेड कैंसर में अधिक अनुकूल प्रैग्नोज होते हैं।
पैपिलरी थायराइड कैंसर के लक्षण
कीमोथेरेपी आमतौर पर सहवर्ती प्रतिरोध के साथ डॉक्सोरूबिसिन और सिस्प्लैटिन को जोड़ती है। मुर्गियों का स्पिनकोसेलुलर कार्सिनोमा। गर्भाशय ग्रीवा का एक बहुत ही गंभीर सुझाव स्पिनोसेलुलर कार्सिनोमा है। इस बीमारी का निदान करते समय, यह हमेशा खारिज किया जाना चाहिए कि यह एक कार्सिनोमा मेटास्टेसिस है, उदाहरण के लिए। आसपास की संरचनाओं से कार्सिनोमा का प्रसार।
घातक ग्रीवा लिम्फोमा पेट में लिम्फोमा का इतिहास आमतौर पर गैर-हॉजकिन बी-लिम्फोमा के रूप में वर्णित किया गया है। मात्सुजुका एट अल। उनके विश्लेषण में, 119 मामले घातक लिम्फोमा और हाशिमोटो के थायरॉयडिटिस के संयोग को दर्शाते हैं। सरकोमा पेट की सुगंध सारकोमा लोकप्रिय हैं। उनके जीविकोपार्जन उनके बहुत ही प्रतिकूल जैविक व्यवहार से जटिल हैं। एक नियम के रूप में, कोई भी व्यापक प्रदर्शन रोगी के पूर्वानुमान को प्रभावित नहीं करेगा।
बीमारी के कारण
थायराइड कैंसर के कारणों का ठीक-ठीक पता नहीं है, लेकिन ऑन्कोलॉजी में कई कारक हैं जो ट्यूमर के विकास को प्रभावित कर सकते हैं:
- विकिरण, विभिन्न विकिरण, रासायनिक कार्सिनोजेन्स का प्रभाव;
- बुरी आदतों (धूम्रपान और शराब प्रतिरक्षा को कम करते हैं, शरीर की रक्षा को कमजोर करते हैं);
- आनुवंशिकता (यदि आपको एक जीन विरासत में मिला है जो थायरॉयड कैंसर की उपस्थिति को भड़काता है, तो इसे प्राप्त करने की संभावना लगभग 100% है);
- शरीर में आयोडीन की कमी;
- हार्मोन के उत्पादन के लिए जिम्मेदार अंगों के रोग (उदाहरण के लिए, अंडाशय, स्तन ग्रंथि या स्वयं थायरॉयड ग्रंथि) और शरीर में भड़काऊ प्रक्रियाएं;
- हार्मोनल परिवर्तन (रजोनिवृत्ति या गर्भावस्था);
- गंभीर तनाव, अवसाद।
जोखिम में बुजुर्ग लोग और वे हैं जिन्होंने अन्य बीमारियों के लिए विकिरण चिकित्सा प्राप्त की है।
सरवाइकल मेटास्टेसिस गैस्ट्रिक पेट मेटाबेस को प्राथमिक कृत्रिम अंग के प्रकार के अनुसार प्रशासित किया जाता है। Otorhinolaryngology और सिर और गर्दन की सर्जरी विभाग। थायरॉयड ग्रंथि के घातक नवोप्लाज्म अपेक्षाकृत दुर्लभ हैं: लोबेक्टोमी या थायरॉयडेक्टोमी के दौरान गलती से खोजे गए लगभग 80% डिस्कोलेड फोकल घावों या चोटों को हिस्टोपैथोलॉजिकल दुर्बलता के अन्य लक्षणों से बाहर रखा गया है।
घातक थायरॉयड ट्यूमर में, कैंसर के चार मुख्य हिस्टोपैथोलॉजिकल रूप प्रतिष्ठित हैं: पैपिलरी, फॉलिक्युलर, मेडुलरी और एनाप्लास्टिक, साथ ही अन्य घातक ट्यूमर: थायराइड लिम्फोमा और थायरॉयड सरकोमा।
थायरॉयड ग्रंथि का एक घातक ट्यूमर एक सौम्य से विकसित हो सकता है, जैसे कि बहुकोशिकीय गण्डमाला या एडेनोमा। पैपिलरी थायरॉयड कैंसर भी अन्य अंगों से मेटास्टेस के कारण होता है।
पैपिलरी थायराइड कैंसर: लक्षण
एक कार्सिनोमा का इलाज उस चरण पर निर्भर करता है जिस पर इसका पता लगाया गया था और इसका आकार। इसलिए, समय में पीआर का पता लगाना महत्वपूर्ण है। ऐसा करने के लिए, आपको पैपिलरी थायरॉयड कैंसर के संकेतों को जानना होगा:
थायराइड कैंसर को प्रभावित करने वाले कारकों में शामिल हैं, लेकिन यह सीमित नहीं हैं। निम्न प्रकार के थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। थायराइड कैंसर। स्क्वैमस सेल कार्सिनोमा। कुछ प्रकार के ऊतक विज्ञान की घटना क्षेत्र पर निर्भर करती है; कुछ प्रकार आनुवंशिक भार से जुड़े होते हैं, कारकों के संपर्क में पर्यावरण और अन्य।
अक्सर ऐसा होता है कि थायराइड कैंसर के रोगियों को सीधे कैंसर के विकास से जुड़ी कोई खास बीमारी महसूस नहीं होती है। थायराइड कैंसर का पहला लक्षण गांठ हो सकता है - गलती से अन्य संकेत या दर्द रहित के अनुसार लगातार अंतःस्रावी नियंत्रण वाले लोगों में अल्ट्रासाउंड द्वारा पता लगाया जाता है, लेकिन थायरॉयड ग्रंथि में गर्दन के आसपास ध्यान देने योग्य है।
- गर्दन में एक नोड की उपस्थिति, जिसे महसूस किया जाता है, पहले लक्षणों में से एक है (यदि ट्यूमर का आकार बहुत छोटा है, तो आप इसे नोटिस नहीं कर सकते हैं), कभी-कभी यह नेत्रहीन दिखाई देता है। समय के साथ, नोड बढ़ता है और अधिक दिखाई देता है;
- ग्रीवा लिम्फ नोड्स का इज़ाफ़ा। यह भी एक प्रारंभिक संकेत है, लेकिन इसे अक्सर अनदेखा किया जाता है;
- निगलने या सांस लेने में असुविधा, गले में एक "गांठ";
- दर्द हो सकता है;
- कर्कशता, कारणहीन खांसी।
आखिरी संकेत तब दिखाई देते हैं जब नोड एक बड़े आकार तक पहुंच जाता है और श्वासनली के साथ अन्नप्रणाली को निचोड़ना शुरू कर देता है। एक व्यक्ति भी अपनी आवाज बदल सकता है। आखिरी चरणों में सामान्य स्थिति एक व्यक्ति बिगड़ता है, वह अपनी भूख खो देता है और नाटकीय रूप से वजन कम करता है। इसके अलावा शरीर के तापमान में वृद्धि, कमजोरी, थकान है।
पैपिलरी थायरॉयड कार्सिनोमा की विशेषता क्या है
यह ध्यान में रखा जाना चाहिए कि कई वयस्कों में छोटे स्ट्रोक होते हैं, जिनमें से 5% से कम को घातक माना जाता है। जैसे-जैसे ट्यूमर बढ़ता है, गर्दन की परिधि की प्रगति न केवल ट्यूमर के कारण होती है, बल्कि आसपास के ऊतकों के पार्श्व एडिमा से, साथ ही साथ क्षेत्रीय लिम्फ नोड्स के विस्तार के उन्नत चरणों में होती है। उपर्युक्त के अलावा, गर्दन के सामने दर्द, स्वर में बदलाव और स्वर तंत्र में ट्यूमर के यांत्रिक दबाव के कारण स्वर की गड़बड़ी या स्वर तंत्र के लिए जिम्मेदार नसों या नसों, धीरे-धीरे निगलने या साँस लेने में समस्या बढ़ाना, बाद के चरणों में दर्द।
मूल रूप से, प्रारंभिक अवस्था में थायरॉयड ट्यूमर के कोई लक्षण नहीं होते हैं। वह है सबसे बड़ा खतरा, इसलिए आपको अपने शरीर के प्रति चौकस रहने की जरूरत है, और नियमित परीक्षा से भी गुजरना होगा।
सबसे अधिक बार, वयस्कों को घातक ट्यूमर नहीं मिलते हैं, और केवल 5% रोगियों में कैंसर का निदान किया जाता है। लेकिन अगर आप अपनी गर्दन पर एक गाँठ नोटिस करते हैं, यहां तक \u200b\u200bकि दर्द रहित भी, तो अपने आप को बचाने के लिए डॉक्टर से परामर्श करना सुनिश्चित करें। यह बच्चों के लिए विशेष रूप से सच है, क्योंकि उनके पास सौम्य संरचनाएं नहीं हो सकती हैं।
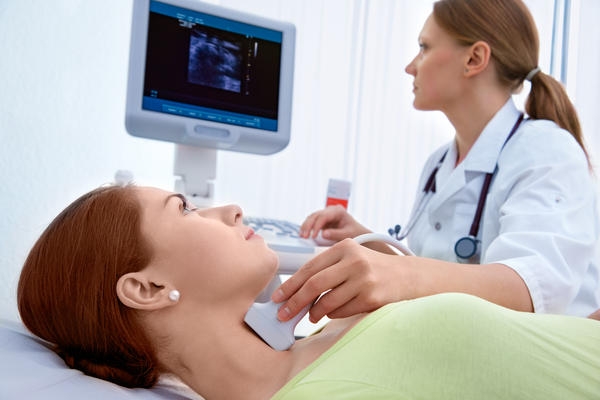
अल्ट्रासोनोग्राफी थायरॉयड परिवर्तनों के निदान में प्राथमिक और सबसे अधिक बार किया जाने वाला इमेजिंग अध्ययन है। एक अनुभवी अल्ट्रासोनोग्राफ ट्यूमर के ऊतकीय सूई को निर्धारित करने के लिए ग्रंथियों के विकृति विज्ञान, संभावित घातक घावों और लक्षित बायोप्सी के संकेतों को सटीक रूप से निर्धारित कर सकता है।
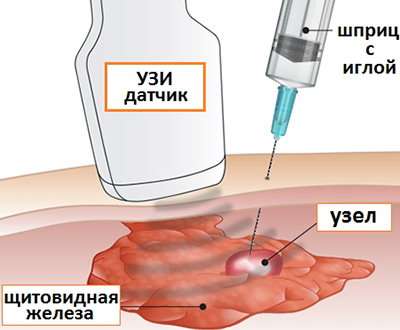
थायराइड अल्ट्रासाउंड के लिए संकेत। नैदानिक \u200b\u200bअभ्यास में, अल्ट्रासोनोग्राफी के साथ एक ठीक सुई बायोप्सी की जाती है, जिससे सही साइटोलॉजिकल सामग्री प्राप्त करने की सटीकता और संभावना बढ़ जाती है। यदि थायरॉयड ग्रंथि में अधिक परिवर्तन होते हैं, नकारात्मक परिणाम कई नोड्यूल्स घातक नवोप्लाज्म के जोखिम को बाहर करने के लिए पर्याप्त हैं। यदि थायरॉयड नोड्यूल गर्दन में एक संदिग्ध लिम्फ नोड के साथ है, तो पतली सुई के साथ आकांक्षा सुई की बायोप्सी भी की जानी चाहिए।
PRCHZH चरणों
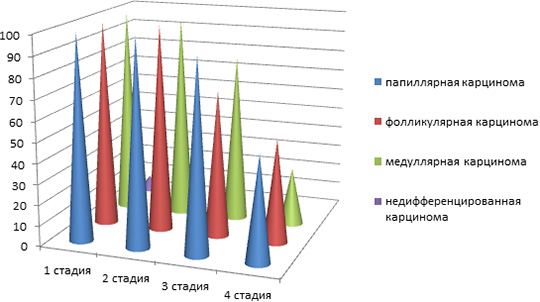
पैपिलरी थायराइड कैंसर के 4 चरण हैं:
- स्टेज 1 एक छोटे आकार का गठन 2 सेमी तक होता है। इसमें मेटास्टेसिस नहीं होता है और थायरॉयड ग्रंथि के कैप्सूल के बाहर नहीं बढ़ता है। पैपिलरी थायरॉयड कैंसर चरण 1 अच्छी तरह से इलाज योग्य है, लेकिन इसका पता लगाना मुश्किल है।
- 2 चरण। नोड 4 सेमी तक बढ़ जाता है, लेकिन थायरॉयड ग्रंथि से आगे नहीं बढ़ता है। यह पहले से ही palpation द्वारा पता लगाया जा सकता है, गले में असुविधा की भावना है। कोई मेटास्टेस नहीं हैं। पैपिलरी थायराइड कैंसर की इस डिग्री तक, 95% मामलों में उपचार सफल होता है।
- 3 चरण। गठन का आकार 4 सेमी से अधिक है। यह थायरॉयड ग्रंथि से परे फैली हुई है और पड़ोसी अंगों को संपीड़ित करना शुरू कर देता है। रोगी की स्थिति खराब हो जाती है, नए लक्षण दिखाई देते हैं (सांस की तकलीफ, दर्द, सांस की तकलीफ, स्वर बैठना)। इस चरण में लिम्फ नोड्स में वृद्धि और द्विपक्षीय मेटास्टेस की उपस्थिति भी विशेषता है।
- 4 चरण। ट्यूमर के बड़े आकार ग्रंथि को विकृत करते हैं, यह स्थिर हो जाता है। आवश्यक रूप से आसपास के ऊतकों में मेटास्टेस की उपस्थिति, साथ ही साथ अन्य अंगों को उनका वितरण। नए लक्षण दिखाई देते हैं जो इस बात पर निर्भर करते हैं कि कौन सा अंग प्रभावित है।
पैपिलरी थायराइड कैंसर का निदान
बायोप्सी के दौरान एकत्रित सामग्री का मूल्यांकन माइक्रोस्कोप के तहत किया जाता है। पैथोलॉजिस्ट एक समूह में परिवर्तन को वर्गीकृत करता है। एक हल्का परिवर्तन, जब दुर्भावना का जोखिम कम से कम होता है - तस्वीर कैंसर की चिंता का कारण नहीं बनती है। कूपिक रसौली का संदेह - एडेनोकार्सिनोमा और के बीच अधिक सामग्री और भेदभाव प्राप्त करने के लिए सर्जरी की आवश्यकता को इंगित करता है कूपिक कार्सिनोमा थायरॉइड ग्रंथि। कूपिक परिवर्तन को परिभाषित नहीं किया जाता है - यह एक श्रेणी है जिसमें सिस्टिक छवियां शामिल हैं जो दूसरी श्रेणी में नहीं आती हैं। उच्च सांद्रता से कैंसर का निदान करना संभव हो जाता है जिसमें सर्जरी की मात्रा के पूर्वसक्रिय और संभावित संशोधन की उच्च संभावना होती है। मेनिंगोकोकल कैंसर, अन्य मेटास्टेस और लिम्फोमा में इम्यूनोहिस्टोकेमिस्ट्री की आवश्यकता होती है। एक ऑफ-डायग्नोस्टिक बायोप्सी सामग्री प्राप्त करने के लिए असामान्य नहीं है, जिसमें से किसी भी उपरोक्त समूह को वर्गीकृत नहीं किया जा सकता है। यह केवल परीक्षण के अनुभव का मामला नहीं है, बल्कि एक विधि त्रुटि, सामग्री का अनुचित भंडारण, शव परीक्षण और अन्य कारक भी हैं, जो मुश्किल निदान करते हैं। बायोप्सी को फिर दोहराया जाता है, या, बायोप्सी की सीमा पर ट्यूमर के मामले में, कुछ महीनों के फॉलो-अप की सिफारिश की जाती है, और परीक्षण एक सुविधाजनक समय पर दोहराया जाता है। कूपिक परिवर्तन कम या ज्यादा अनिश्चित होता है। । बेथेस्डा के वर्गीकरण में एक पतली सुई बायोप्सी से प्राप्त थायरॉइड घावों के साइटोलॉजिकल वर्गीकरण का भी वर्णन किया गया है।
थायरॉयड ग्रंथि का निदान एक एंडोक्रिनोलॉजिस्ट द्वारा किया जाता है। यह एक दृश्य परीक्षा और तालमेल के साथ शुरू होता है। आप 1 सेमी से कार्सिनोमा महसूस कर सकते हैं। गले और मुखर डोरियों की स्थिति को देखने के लिए लैरींगोस्कोपी भी आवश्यक है। यदि डॉक्टर को कोई असामान्यताएं, नोड्यूल्स या बढ़े हुए लिम्फ नोड्स मिलते हैं, तो एक अल्ट्रासाउंड स्कैन आवश्यक होगा। इस तरह के एक अध्ययन से अंग की स्थिति, इसकी संरचना, आकृति, साथ ही नोड्स के स्थान और आकार का निर्धारण करने में मदद मिलेगी।
थायरॉयड कैंसर का प्राथमिक उपचार क्षेत्रीय लिम्फ नोड्स के साथ थायरॉयड ग्रंथि का सर्जिकल निष्कासन है। सर्जिकल उपचार की तैयारी। यदि परीक्षण के 3 सप्ताह के भीतर स्किंटिग्राफी या रेडियोआयोडीन थेरेपी की योजना बनाई जाती है, तो आयोडीन के विपरीत परीक्षण नहीं किया जाना चाहिए।
थायराइड कैंसर का प्रकार
एनाप्लास्टिक, लिम्फोमा और सरकोमा और माध्यमिक ट्यूमर के मामले में, आगे के नैदानिक \u200b\u200bऔर बहु-चिकित्सीय नैदानिक \u200b\u200bनिर्णय लेने के साथ ही सर्जिकल उपचार की शुरुआत से पहले चिकित्सीय चरणों की योजना की आवश्यकता होती है। थायरॉयड कैंसर के निदान वाले रोगियों को प्राथमिक प्रक्रिया पर ध्यान केंद्रित किया जाना चाहिए - थायरॉयड ग्रंथि का अलगाव - अधिमानतः इस क्षेत्र में प्रासंगिक अनुभव के साथ एक विशेष केंद्र में।
कार्सिनोमा के विकास की एक स्पष्ट तस्वीर चुंबकीय अनुनाद और गणना किए गए टमाटर द्वारा प्रदान की जाती है। लेकिन, अल्ट्रासाउंड की तरह, इस तरह के तरीकों से यह जानना संभव नहीं है कि यह घातक है या नहीं।
पैपिलरी थायराइड कैंसर के निदान की पुष्टि करने के लिए, एक महीन-सुई आकांक्षा बायोप्सी का उपयोग किया जाता है। यह एक ट्यूमर नमूना लेने के लिए एक प्रक्रिया है, यह एक बहुत पतली सुई का उपयोग करके किया जाता है, जिसे एक अल्ट्रासाउंड मशीन की देखरेख में थायरॉयड ग्रंथि की गुहा में डाला जाता है। परिणामी कोशिकाओं को एक प्रयोगशाला में भेजा जाता है जहां वे ट्यूमर की दुर्दमता और इसकी उपस्थिति का निर्धारण कर सकते हैं। यदि एक ठीक सुई बायोप्सी के परिणाम संदिग्ध हैं, तो एक खुली बायोप्सी की जाती है। यह एक ऑपरेशन है जिसमें एक डॉक्टर ट्यूमर का एक छोटा सा नमूना लेता है। वह समग्र चित्र और व्यापकता की सराहना करने में भी सक्षम होगा।
थायराइड कैंसर के लिए नोडल विच्छेदन के नोड के नोड को गर्दन के लिए केंद्रीय डिब्बे के नोड्स को शामिल करना चाहिए, जो रोग से छुटकारा पाने के जोखिम को कम करता है। कुल सर्जरी या सबोटल ग्रंथि में कमी के साथ प्राथमिक सर्जरी के बाद निदान किए गए थायरॉयड कैंसर के सभी मामलों में माध्यमिक पूर्ण थायरॉयडेक्टॉमी किया जाना चाहिए।
यदि एक पूर्ण लैपरोटॉमी या सबटोटल थायरॉयड चीरा किया गया है, और पश्चात निदान car 1 सेमी के व्यास के साथ फोकल पैपिलरी कार्सिनोमा को इंगित करता है, तो मेटास्टेसिस लिम्फ नोड्स और डिस्टेंट गैसों के लिए होता है और वृद्धि मल्टीफ़ोकल को बाहर करने के लिए पोस्टऑपरेटिव सामग्री की एक अच्छी तरह से पोस्टऑपरेटिव परीक्षा, आप ऑपरेशन छोड़ सकते हैं। रोगी की सावधानीपूर्वक निगरानी और आवधिक जांच।
उपरोक्त अध्ययनों के अलावा, रोगी को जांच के लिए रक्त दान करना चाहिए, साथ ही साथ थायरॉयड ग्रंथि द्वारा स्रावित हार्मोन के स्तर की जांच करनी चाहिए। इनमें शामिल हैं: थायराइड-उत्तेजक और पैराथाइरॉइड हार्मोन, ट्राईआयोडोथायरोनिन, थायरोक्सिन।
थायरॉयड ग्रंथि की स्थिति का निर्धारण करने के लिए एक और, दुर्लभ तरीका, जिसका उपयोग कार्सिनोमा के निदान में किया जाता है, रेडियोओसोटोप स्कैनिंग है।
उच्च स्तर के कैंसर के लिए बार-बार होने वाली सर्जरी को भी बंद कर दिया जाना चाहिए, यदि उपलब्ध क्लिनिकल डेटा से संकेत मिलता है कि कट्टरपंथी सर्जरी संभव नहीं है। कट्टरपंथी हटाने की संभावना होने पर, आस-पास के अंगों की घुसपैठ के मामले में लंबी सर्जिकल प्रक्रियाएं की जानी चाहिए।
उपचार के बाद संभव जटिलताओं
सर्जरी के बाद सबसे आम जटिलताओं हैं।
पश्चात प्रबंधन
प्रतिगामी स्वरयंत्र तंत्रिका का पक्षाघात, हाइपोपाराथायरायडिज्म। । तत्काल पश्चात की अवधि में आवश्यक है। पुनरावृत्ति के जोखिम का न्यूनतमकरण - चिकित्सा इतिहास के गहन अध्ययन और व्यक्तिगत मूल्यांकन के बाद, पुनरावृत्ति का खतरा, संभावित जटिलताओं, प्रतिकूल प्रतिक्रियाओं की निगरानी। यहां तक \u200b\u200bकि एक छोटी सी उत्तेजना पलटा ऐंठन का कारण बन सकती है। । एक सामान्य और प्रगतिशील बीमारी वाले व्यक्तियों को नियंत्रित नैदानिक \u200b\u200bपरीक्षणों में शामिल किया जाना चाहिए - आणविक-उन्मुख दवाओं के उपयोग से थायरॉयड कैंसर के नए चिकित्सीय अवसर हो सकते हैं।पैपिलरी थायरॉयड कैंसर: उपचार और प्रतिस्थापन चिकित्सा
निदान के बाद, तुरंत उपचार शुरू करना आवश्यक है। लगभग सभी मामलों में, यह ट्यूमर हटाने का ऑपरेशन है। कुल थायरॉयडेक्टॉमी को प्राथमिकता दी जाती है (थायरॉइड ग्रंथि पूरी तरह से हटा दी जाती है)। वे प्रभावित होने पर क्षेत्रीय ऊतकों और लिम्फ नोड्स को भी हटा सकते हैं। बीमारी से छुटकारा पाने के लिए ये उपाय आवश्यक हैं।
यह सबसे आम अंतःस्रावी कैंसर है, जो लगभग 1% घातक ट्यूमर और लगभग 5% ट्यूमर का प्रतिनिधित्व करता है। वर्तमान प्रवृत्ति लगातार प्रचलन और घटना को बढ़ाने के लिए है। थायराइड कैंसर में से, पैपिलरी थायरॉयड कार्सिनोमा, जो लगभग 75% है, सबसे आम है।
थायरॉयड कूपिक कार्सिनोमा के साथ, पैपिलरी थायराइड कार्सिनोमा विभेदित थायरॉयड कैंसर का हिस्सा है, जो थायरॉयड ग्रंथि का शुरुआती बिंदु है। विभेदक कार्सिनोमा और एनाप्लास्टिक कैंसर कुछ रोगियों में सह-अस्तित्व में हो सकते हैं, यह सुझाव देते हैं कि बाद वाले विभेदित हैं।
यदि ट्यूमर का आकार छोटा है (1 सेमी तक), तो आंशिक थायरॉयडेक्टॉमी किया जा सकता है। इस ऑपरेशन के दौरान, ग्रंथि और इस्थमस के केवल प्रभावित हिस्से को हटा दिया जाता है। यह विधि कम दर्दनाक है, लेकिन यह खतरनाक है क्योंकि कुछ कोशिकाएं रह सकती हैं।
पैपिलरी थायराइड कैंसर को हटाने का ऑपरेशन 1 से 3 घंटे तक किया जाता है। सर्जिकल उपचार के बाद पुनर्वास अवधि कम है (3 दिन तक), जिसके दौरान रोगी का जीवन अभ्यस्त रहता है।
पैपिलरी कार्सिनोमा थायरॉयड ग्रंथि अक्सर दर्द रहित के रूप में पाया जाता है। इसका पता या तो मरीज को लगाया जा सकता है, या पेट में दर्द हो सकता है, या यहाँ तक कि पूर्वकाल गर्भाशय ग्रीवा में सूजन हो सकती है, या एक चिकित्सक द्वारा जो एक शारीरिक परीक्षा या छवि परीक्षा के दौरान एक नोड पता चलता है।
थायरॉइड ग्रंथि का अल्ट्रासाउंड एक महत्वपूर्ण नैदानिक \u200b\u200bभूमिका निभाता है, कुछ विशेषताओं के साथ जो नोड को अधिक संभावना या कम घातक बनाता है। इसके अलावा, एक पतली सुई बायोप्सी, जो साइटोलॉजिकल निदान की अनुमति देती है, निदान में बहुत महत्वपूर्ण भूमिका निभाती है।
कुल थायराइडेक्टोमी के बाद, रोगियों को प्रतिस्थापन चिकित्सा से गुजरना पड़ता है, क्योंकि शरीर को थायरॉयड हार्मोन की आवश्यकता होती है। थेरेपी में सिंथेटिक या जानवरों के हार्मोन T4 लेने होते हैं। थायरॉयड ग्रंथि को आंशिक रूप से हटाने के बाद, प्रतिस्थापन चिकित्सा भी आवश्यक हो सकती है, केवल दवाओं की खुराक कम होगी। इसे निर्धारित करने के लिए, हार्मोन के स्तर का लगातार विश्लेषण किया जाता है।
सर्जरी कराने वाले व्यक्ति को निरंतर निगरानी की आवश्यकता होती है। 6 सप्ताह के बाद, आपको रेडियोधर्मी आयोडीन के साथ एक स्कैन से गुजरना होगा, जो अवशिष्ट मेटास्टेस या ट्यूमर कोशिकाओं की उपस्थिति को दिखाएगा। छह महीने के बाद, रोगी को एक अल्ट्रासाउंड स्कैन किया जाता है, हार्मोन के स्तर का विश्लेषण और जांच करता है। ऐसी परीक्षाओं को नियमित रूप से हर 6 महीने में किया जाना चाहिए, और 3 साल बाद एक अतिरिक्त पूर्ण शरीर स्कैन किया जाता है। इन सभी उपायों का उद्देश्य कैंसर की पहचान करना है जो फिर से लौट सकते हैं।
सर्जरी के बाद रोग का निदान अच्छा है: लोग सभी सामान्य क्रियाएं कर सकते हैं, महिलाओं को गर्भवती होने और बच्चा पैदा करने का अवसर मिलता है।
थायरॉयड ग्रंथि के पैपिलरी कैंसर के उपचार पर सूचनात्मक वीडियो
पश्चात उपचार
पैपिलरी कार्सिनोमा को हटाने के लिए सर्जरी के बाद उपचार में रेडियोधर्मी आयोडीन थेरेपी शामिल है। इस विधि का उपयोग किया जाता है यदि ट्यूमर बड़ा था, बहुराष्ट्रीय या आसपास के ऊतकों और लिम्फ नोड्स में मेटास्टेस की उपस्थिति में। शेष थायरॉयड कोशिकाओं को पूरी तरह से नष्ट करने के लिए रेडियोधर्मी आयोडीन के साथ उपचार आवश्यक है। ऑपरेशन के 2 महीने बाद इसे खर्च करें। थायरॉयड ग्रंथि में आयोडीन को अवशोषित करने की क्षमता होती है। जब इसका रेडियोधर्मी रूप अवशोषित होता है, तो ग्रंथि कोशिकाएं नष्ट हो जाती हैं। प्रक्रिया की प्रभावशीलता बढ़ाने के लिए, आपको कुछ प्रशिक्षण से गुजरना होगा। आरएच के लिए चिकित्सा की शुरुआत से 5 सप्ताह पहले, प्रतिस्थापन चिकित्सा को रद्द करना होगा ताकि शरीर में टीएसएच हार्मोन का स्तर बढ़ जाए। यह कैंसर कोशिकाओं द्वारा रेडियोधर्मी आयोडीन के अवशोषण को उत्तेजित करता है। दूसरा तरीका इसका सिंथेटिक लुक लेना है। एक ऊंचा टीएसएच स्तर भी हाइपोथायरायडिज्म की ओर जाता है, इसलिए, टी 3 हार्मोन, विटामिन डी और कैल्शियम इसके अतिरिक्त निर्धारित हैं। रेडियोधर्मी आयोडीन के साथ इलाज की प्रक्रिया काफी सुरक्षित है, क्योंकि अन्य अंग इसे अवशोषित नहीं करते हैं।
ऐसी चिकित्सा के बाद एक सप्ताह के भीतर, आपको लोगों (विशेषकर अपने परिवार के साथ) के संपर्क में रहना चाहिए, ताकि उन्हें नुकसान न पहुंचे। ऐसा करने के लिए, एक अलग कमरे में सोएं और 2 मीटर से अधिक दूसरों के करीब न आएं। केवल व्यक्तिगत वस्तुओं और बर्तनों का उपयोग करें।
ऑपरेशन के बाद भी, लेवोथायरोक्सिन का आजीवन उपयोग निर्धारित है, जो थायराइड हार्मोन के उत्पादन को कम करता है।
थायराइडेक्टोमी के बाद जटिलताओं और relapses
थायराइडेक्टोमी के साथ, ऐसी जटिलताएं हैं:
- सर्जरी के दौरान, मुखर डोरियों के कामकाज के लिए जिम्मेदार लेरिंजल तंत्रिका क्षतिग्रस्त हो सकती है, जिससे आवाज और स्वर बैठना बदल जाता है। ज्यादातर यह समय के साथ दूर हो जाता है, लेकिन कभी-कभी आवाज जीवन के लिए बदल जाती है;
- गलत सर्जन क्रियाएं पैराथायरायड ग्रंथियों को प्रभावित कर सकती हैं, जो बहुत करीब हैं;
- हाइपोपाराटेरियोसिस की घटना। कैल्शियम की खुराक लेने के बाद इस स्थिति में सुधार होता है;
- खून बह रहा है, सूजन। साथ ही खत्म कर दिया।
पैपिलरी थायराइड कैंसर के साथ विकलांगता केवल सामान्य मानव गतिविधि सीमित होने पर आवर्तक तंत्रिका, श्वसन विफलता और गंभीर हाइपोथायरायडिज्म को गंभीर नुकसान के मामलों में होती है। एक रोगी जिसके पास निरंतर रिलेपेस है, और उपचार परिणाम नहीं देता है, उसे अभी भी अक्षम के रूप में पहचाना जा सकता है।
ये सभी जटिलताएं बहुत दुर्लभ हैं, उनकी घटना की संभावना 1-2% है, बशर्ते कि ऑपरेशन एक विशेष विभाग में किया गया था।
पैपिलरी थायराइड कैंसर से छुटकारा तब हो सकता है जब डॉक्टर ट्यूमर को पूरी तरह से नहीं हटाता है, लेकिन कभी-कभी कैंसर पूरी तरह से हटाने के बाद भी वापस आ जाता है, जो इसकी आक्रामकता का संकेत देता है। यह वर्षों में होता है, और दशकों तक भी। सबसे अधिक बार, ट्यूमर फिर से लिम्फ नोड्स और अन्य अंगों (फेफड़ों में, उदाहरण के लिए) में होता है। लेकिन, समय पर पता चला, कैंसर फिर से इलाज योग्य है। इसे उसी योजना के अनुसार किया जाता है जो प्राथमिक है, लेकिन जटिलताओं का जोखिम पहले से ही अधिक है।
थायरॉइड ग्रंथि को पूरी तरह से हटाया नहीं गया है, तो ज्यादातर मामलों में रिलैप्स होते हैं। ट्यूमर फिर से ग्रंथि के एक और लोब में पाया जाता है। अन्य कारक जो कैंसर की वापसी को प्रभावित कर सकते हैं वे हैं: बड़ा आकार ट्यूमर, व्यापक और मल्टीफ़ोकल घाव। साथ ही, उम्र के साथ रिलेप्स का खतरा बढ़ जाता है।
पहले दो चरणों के लिए पूर्वानुमान अनुकूल है: कुल उपचार के 85% मामलों में पूर्ण छूट होती है।
यह उन लोगों के लिए contraindicated है, जिन्होंने किसी भी विकिरण के लिए खुद को उजागर करने और भारी भार (मनोवैज्ञानिक सहित) के साथ काम करने के लिए सर्जरी की है।
पैपिलरी थायरॉयड कैंसर: रोग का निदान
अत्यधिक विभेदित थायराइड कैंसर (जिसमें पैपिलरी कार्सिनोमा भी शामिल है) में अन्य प्रकार के ट्यूमर की तुलना में एक अच्छा रोग का निदान होता है। जीवन प्रत्याशा कई कारकों पर निर्भर करती है:
- बीमारी का चरण;
- ट्यूमर का आकार;
- व्यापक मेटास्टेस;
- रोगी की आयु;
- उपचार की प्रभावशीलता।
विशेष मूल्यांकन तालिकाओं के अनुसार पूर्वानुमान व्यक्तिगत रूप से संकलित किया गया है। यदि स्टेज 1 में कैंसर का पता चला था, तो मृत्यु दर लगभग शून्य है। इस स्तर पर 5 साल का अस्तित्व 97% है, 10 साल का अस्तित्व 90% है, 75% रोगी 10 से अधिक वर्षों तक जीवित रहते हैं। और अगर थायरॉयड ग्रंथि में ट्यूमर बहुत छोटा था, तो आप 25 साल रह सकते हैं, लेकिन यह लगातार एक डॉक्टर द्वारा इलाज और मनाया जाता है।
स्टेज 2 के लिए, 5-वर्षीय उत्तरजीविता 55% है, 3 के लिए - 35%, 4 के लिए - 15%। रिलैप्स के आगमन के साथ, जीवन प्रत्याशा में काफी कमी आती है (60% तक), खासकर उन मामलों के लिए जब कैंसर थायरॉयडेक्टॉमी के बाद लौटता है और रेडियोधर्मी आयोडीन के साथ उपचार होता है। और दोहराया मामलों के साथ, मृत्यु की उच्च संभावना है।
रोगियों के लिए प्रैग्नेंसी भी काफी खराब है, जिसमें 5 सेमी से अधिक दूर के मेटास्टेस या ट्यूमर का पता लगाया जाता है। थायराइड कैंसर में मृत्यु का कारण अक्सर अन्य अंगों को मेटास्टेस होता है।
घातक ट्यूमर की रोकथाम
कैंसर को रोकने के लिए क्या किया जा सकता है?
- जब भी संभव हो एक्सपोज़र से बचें। यदि आपको किसी प्रकार की बीमारी के इलाज के रूप में एक्सपोज़र का कोर्स करने की पेशकश की जाती है, तो पेशेवरों और विपक्षों को अच्छी तरह से तौलना चाहिए। केवल चरम मामलों में सहमत हैं। हालांकि विकिरण (एक्स-रे सहित) कैंसर का कारण नहीं बनता है, लेकिन वे इसके विकास के जोखिम को बढ़ाते हैं।
- यदि आप परमाणु ऊर्जा संयंत्रों के पास रहते हैं, तो रोकथाम के लिए पोटेशियम आयोडाइड लें। पाठ्यक्रम से दूर जाना बेहतर है
- कारण जीन की पहचान करने के लिए एक आनुवंशिक परीक्षा की जा सकती है। उनकी उपस्थिति की पुष्टि के मामले में, यह निकाय हटा दिया जाता है। लेकिन ऐसे विश्लेषण हमेशा सटीक नहीं होते हैं।
- उन खाद्य पदार्थों को खाएं जिनमें आयोडीन होता है, या अपने खाना पकाने में आयोडीन युक्त नमक का उपयोग करें।
- हार्मोनल और सूजन संबंधी बीमारियों का समय पर इलाज करें।
- बुरी आदतों को छोड़ दें जो आपके स्वास्थ्य पर प्रतिकूल प्रभाव डालती हैं।
- पर्याप्त समय आराम करें।
- उचित पोषण के बारे में याद रखें।
- तनाव और चिंता से बचें।
अपने स्वास्थ्य को देखें, यदि आप खतरे में हैं, तो एक नियमित परीक्षा से गुजरें। एक थायरॉयड ट्यूमर के लक्षणों पर ध्यान दें। इससे समय पर पता लगाने में मदद मिलेगी।
सूचनात्मक वीडियो: विभेदित थायरॉयड कैंसर का निदान और उपचार
सामग्री संदर्भ के लिए प्रकाशित की जाती है, और उपचार के लिए डॉक्टर के पर्चे नहीं हैं! हम अनुशंसा करते हैं कि आप अपने अस्पताल में अपने एंडोक्रिनोलॉजिस्ट से संपर्क करें!
कार्सिनोमा - सामान्य नाम सभी प्रकार के थायराइड कैंसर के लिए। बीमारी का सफलतापूर्वक मुकाबला करने के लिए, यह जानना उपयोगी है कि एक घातक ट्यूमर क्या है और यह क्यों होता है। पर प्रारंभिक चरण कार्सिनोमा का सफलतापूर्वक इलाज किया जाता है, और रोगियों के लिए जीवित रहने का पूर्वानुमान अनुकूल है।
कई के लिए "थायराइड कार्सिनोमा" का निदान एक झटका बन जाता है। हालांकि, कई मामलों में, कैंसर को हराया जा सकता है। प्रारंभिक अवस्था में, कार्सिनोमा का सफलतापूर्वक इलाज किया जाता है।
कैंसर: यह क्या है?
थायराइड कार्सिनोमा सभी प्रकार के ग्रंथि कैंसर का सामान्य नाम है। थायरॉयड कोशिकाओं के अनियंत्रित विकास के परिणामस्वरूप एक घातक ट्यूमर होता है। कोशिकाएँ विभाजित होती हैं और बढ़ती हैं, एक गाँठ बनाती हैं।
विभेदित कैंसर के साथ, कोशिकाओं को समझाया जाता है और आसानी से अल्ट्रासाउंड द्वारा नियोप्लाज्म के रूप में पहचाना जाता है।
यह महत्वपूर्ण है। यदि एटिपिकल कोशिकाएं एक कैप्सूल से घिरी नहीं हैं, तो उन्हें पता लगाना अधिक कठिन है। यह कार्सिनोमा आक्रामक है, इसके मेटास्टेस लिम्फ नोड्स और गर्दन के अन्य अंगों में तेजी से प्रवेश करते हैं।
कारण और संकेत
आज, कोई भी वैज्ञानिक यह कहने का उपक्रम नहीं कर सकता कि थायराइड कार्सिनोमस क्यों होता है। हालांकि, कई संभावित कारणों को जाना जाता है। इसके अलावा, विभिन्न प्रकारों के उद्भव के कारण कुछ अलग हैं। 20% मामलों में, एक आनुवंशिक गड़बड़ी, मेडुलरी कार्सिनोमा की घटना का एक कारक होगा।
सबसे आम संभावना है कि निम्नलिखित कारक हैं:
- सौम्य थायरॉयड संरचनाओं की उपस्थिति। 25% मामलों में, कैंसर एडेनोमा, नोड्स और गोइटर से उत्पन्न होता है।
- आयोडीन की कमी वाले क्षेत्रों में रहना और अपर्याप्त आयोडीन खाना।
- आयोडीन युक्त उत्पादों को अधिक मात्रा में पीना।
- सिर का विकिरण जोखिम।
- महिला जननांग क्षेत्र की पुरानी बीमारियां।
महत्वपूर्ण! एंडोक्रिनोलॉजिस्ट बढ़ती उम्र के साथ मामलों की संख्या में वृद्धि दर्ज करते हैं। तो, जीवन के प्रत्येक 10 वर्षों के लिए थायरॉयड कार्सिनोमा की घटनाओं के आंकड़े लगभग 10% बढ़ जाते हैं।
पहले चरणों में थायरॉयड कार्सिनोमा के कोई लक्षण नहीं हैं।। वे सबसे अधिक बार होते हैं जब ट्यूमर लिम्फ नोड्स या गर्दन के अन्य अंगों में बढ़ता है। प्रत्येक प्रकार के कैंसर के अपने विशिष्ट लक्षण होते हैं, लेकिन उनमें से कई आम हैं:
- आवाज बदलना, स्वर बैठना।
- निगलने में कठिनाई।
- गले में खराश होना।
- सांस की तकलीफ, सूखी खांसी।
- रात में दम घुटना।
आक्रामक कार्सिनोमस में, मल विकार और वजन में कमी अक्सर कारण के बिना होती है। एडेनोकार्सिनोमा के साथ - व्यवहार में बदलाव, कमजोरी, चिड़चिड़ापन, लगातार थकान।

सभी घातक ट्यूमर को उनके आकार से विभाजित किया जा सकता है:
- विशाल कार्सिनोमस - ट्यूमर के व्यास में 40 मिमी से आकार।
- पारंपरिक ट्यूमर का आकार 10 से 40 मिमी तक होता है।
- माइक्रोकार्सिनोमा - व्यास में 10 मिमी तक।
खतरनाक कार्सिनोमा क्या हैं?
थायराइड कार्सिनोमा एक बहुत ही छोटा घातक थायरॉयड ट्यूमर है जो धीरे-धीरे बढ़ता है लेकिन मेटास्टेसाइज करता है। (इसमें वे सौम्य संरचनाओं से भिन्न हैं)।
हाल ही में प्रकाशित अध्ययनों में, अमेरिकी वैज्ञानिकों का दावा है कि थायरॉयड ग्रंथि में माइक्रोकार्सिनोमा 30 साल तक मौजूद रह सकता है, जबकि धीरे-धीरे विकसित हो रहा है, पहली बार में, गर्दन के अन्य अंगों को मेटास्टेस नहीं दे रहा है। हालांकि, ऐसे उदाहरण हैं जब माइक्रोकार्सिनोमा ने न केवल गर्दन के अंगों को मेटास्टेसाइज किया, बल्कि दूर के अंगों को भी। वे हिस्टोलॉजी के दौरान पहचान करने में सक्षम थे।
तथ्य यह है। इसके सूक्ष्म आकार के कारण ऐसे कार्सिनोमा का पता लगाना मुश्किल है। कुछ मामलों में, थायरॉयड ग्रंथि के सर्जिकल एक्सपोजर के बाद भी ट्यूमर का पता नहीं चला था। यह हिस्टोलॉजिकल परीक्षा के दौरान पता चला था।
कार्सिनोमस पर विचार करते समय, यह ट्यूमर का आकार नहीं है जो महत्वपूर्ण है, लेकिन इसकी आक्रामकता। बहुत अधिक होने के कारण माइक्रोकार्सिनोमा खतरनाक होते हैं छोटे आकार 10 मिमी तक, वे मेटास्टेस दे सकते हैं।
थायरॉइड माइक्रोकार्सिनोमा का समय पर पता लगाने के साथ, प्रैग्नेंसी अनुकूल है।

थायराइड कैंसर के 4 प्रकार
वास्तव में, वैज्ञानिक कार्सिनोमस एक बड़ी संख्या में अंतर करते हैं, 4 प्रकार सबसे आम हैं। यह पैपिलरी, फॉलिक्युलर, मेडुलरी और एनाप्लास्टिक थायरॉयड कैंसर है।
पैपिलरी कार्सिनोमा
75-80% मामलों में इसका निदान किया जाता है। यह वसूली के लिए सबसे अच्छा रोग का निदान है, चरण 1 और 2 के साथ, 5 साल का मील का पत्थर 100% रोगियों को जीवित करता है। पैपिलरी कैंसर रेडियोधर्मी आयोडीन के साथ उपचार करने के लिए अच्छी तरह से उधार देता है, और पहले चरण में सर्जिकल उपचार के दौरान, यह संभव है अधिकांश थायरॉइड ग्रंथि। मेटास्टेस केवल 3 चरणों में दिखाई देते हैं।
महत्वपूर्ण! यह ट्यूमर अक्सर ग्रंथि के अंदर विकसित होता है और बहुत धीरे-धीरे मेटास्टेस देता है। लगभग कोई पुनरावृत्ति नहीं।
रोगियों की औसत आयु 40 वर्ष है। पुरुषों की तुलना में महिलाएं 5 गुना अधिक बीमार पड़ती हैं।
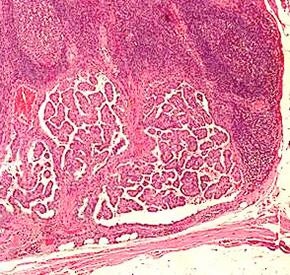
कूपिक
यह 15% रोगियों में पाया जाता है। यह एक अधिक आक्रामक पाठ्यक्रम और मेटास्टेस की तेजी से शुरुआत की विशेषता है।सबसे अधिक बार, मेटास्टेस गर्दन के अंगों में विकसित होते हैं, फिर फेफड़ों, मस्तिष्क, यकृत, हड्डियों और त्वचा में।
रोगियों की औसत आयु 47 वर्ष है। महिलाएं पुरुषों की तुलना में 3 गुना अधिक बीमार पड़ती हैं।
कूपिक कैंसर का गर्टल सेल प्रकार
T3 हार्मोन का उत्पादन करने वाले एडेनोफोलिक्युलर ट्यूमर आक्रामक होते हैं। वे 1-2% मामलों में पाए जाते हैं, संरचना में कूपिक के समान।
महत्वपूर्ण! पूर्वानुमान प्रतिकूल है। ट्यूमर आक्रामक है, मृत्यु का उच्च प्रतिशत है। इस प्रकार का कार्सिनोमा किसी भी उम्र में होता है और इसमें लिंग भेद नहीं होता है।
दिमाग़ी
इस ट्यूमर का पता लगाने की आवृत्ति लगभग 8% मामलों में है। यह महत्वपूर्ण आक्रामकता की विशेषता है। बहुत जल्दी गर्दन और लिम्फ नोड्स के अंगों को मेटास्टेस देता है। अक्सर एक कैप्सूल नहीं होता है, जो बहुत तेजी से फैलने में योगदान देता है। यह कीमोथेरेपी और विकिरण के लिए असंवेदनशील है।
कैंसर के इस रूप को एडेनोकार्सिनोमा के रूप में वर्गीकृत किया जाता है, क्योंकि यह हार्मोन कैल्सीटोनिन के बढ़े हुए उत्पादन में योगदान देता है।
20% मामलों में मेडुलरी कार्सिनोमा आनुवांशिक कारकों के कारण, और 80% छिटपुट कैंसर हैं (अन्य सामान्य कारणों से)।
रोगियों की औसत आयु 46 वर्ष है। छिटपुट कैंसर की घटना के साथ, महिलाएं (40) अधिक बार (3 बार) बीमार होती हैं। वंशानुगत रूप से, लिंग द्वारा कोई मतभेद नहीं हैं।
स्वास्थ्य-संधान संबंधी
यह थायराइड कार्सिनोमा का एक बहुत ही आक्रामक, दुर्लभ (2% मामलों में) रूप है, जो बुजुर्ग लोगों (औसत आयु 72 वर्ष) को प्रभावित करता है। वह बहुत तेजी से विकास कर रही है। यह गर्दन के मोर्चे पर एक बड़ी गाँठ की विशेषता है।
महत्वपूर्ण! कैंसर का यह रूप उच्च स्तर की मौतों की विशेषता है, 5 साल के मील के पत्थर तक 7% रोगी जीवित रहते हैं।
एडेनोकार्सिनोमा क्या है?
एडेनोकार्सिनोमा एक ट्यूमर है जो ग्रंथि (जो हार्मोन का उत्पादन करता है) थायरॉयड कोशिकाओं से विकसित होता है। एडेनोकार्सिनोमा हार्मोन का उत्पादन करता है और यह दोगुना खतरनाक है।
एडेनोकार्सिनोमा में लगभग सभी प्रकार के थायरॉयड कैंसर शामिल हैं: पैपिलरी, कूपिक, मेडुलरी और कुछ मामलों में एनाप्लास्टिक।
इलाज
कार्सिनोमा के उपचार में 4 घटक शामिल हैं:
- कीमोथेरपी। इसका उपयोग विकिरण और थायरॉयडेक्टॉमी सर्जरी के बाद किया जाता है। पैपिलरी और कूपिक कैंसर के साथ, रेडियोधर्मी आयोडीन के साथ उपचार संभव है, अन्य प्रकार के कार्सिनोमा के मामले में, अधिक आक्रामक दवाओं का उपयोग किया जाता है।
- प्रभावित अंग का सर्जिकल हटाने। थायराइडेक्टोमी का संचालन करते समय, परीक्षा के सभी पहलुओं और कैंसर के प्रकार को ध्यान में रखा जाता है। पैपिलरी कार्सिनोमा के साथ, ग्रंथि का एक आंशिक हटाने संभव है। हालांकि, अन्य प्रकार थायरॉयड ग्रंथि के लगभग पूर्ण रूप से, साथ ही साथ ग्रीवा लिम्फ नोड्स का सुझाव देते हैं।
- विकिरण जोखिम। गर्दन में मेटास्टेस का पता लगाने के लिए उपयोग किया जाता है। यह मेडुलरी और एनाप्लास्टिक प्रकार के कैंसर के लिए सबसे अधिक प्रासंगिक है।
- हार्मोन रिप्लेसमेंट थेरेपी लगभग हमेशा उपयोग किया जाता है (थायरॉयड ग्रंथि के आंशिक हटाने के मामलों को छोड़कर)। परित्यक्त छोटी राशि थायरॉयड कोशिकाएं सही मात्रा में थायराइड हार्मोन नहीं दे सकती हैं। एक आजीवन हार्मोनल सुधार की आवश्यकता है।
रिकवरी के लिए सम्भावना