इस तरह के परिवर्तन इस अंग के अन्य रोगों के साथ पहले से ही देखे जाते हैं। किस पर?
इस प्रश्न का उत्तर देने के लिए, आइए पहले समझने की कोशिश करें:
यह क्या है - फोकल थायरॉयड परिवर्तन
पंचर एक ऐसी हेरफेर है, जिसके दौरान एक पतली सुई का उपयोग करके, ऊतक का एक छोटा सा टुकड़ा नोड से लिया जाता है, और फिर इस ऊतक की जांच एक माइक्रोस्कोप के तहत की जाती है। ऊतक नमूनाकरण के सभी हेरफेर को अल्ट्रासाउंड नियंत्रण के तहत किया जाता है।
थायराइड नोड्यूल
एक नोड क्या है? थायरॉइड ग्रंथि हम दूसरे लेख में बात करेंगे। अब मैं इस बारे में बात करूंगा कि यह गठन एक अल्ट्रासाउंड मशीन की स्क्रीन पर कैसा दिखता है।
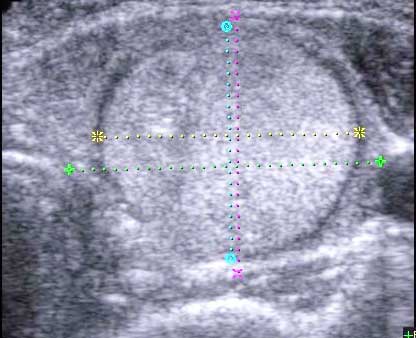
एक सामान्य थायराइड नोड्यूल या एडेनोमा सामान्य ग्रंथि ऊतक की पृष्ठभूमि के खिलाफ एक फोकल गठन (या फोकल संरचनाओं) है।
एक नियम के रूप में, नोड में सामान्य ग्रंथि ऊतक के समान है। लेकिन यह घटी हुई इकोोजेनेसिटी की एक पतली पट्टी से घिरा हुआ है। इस अंधेरे पट्टी के साथ, गाँठ को सामान्य ऊतक से सीमांकित किया जाता है।
प्रोटोकॉल में अल्ट्रासाउंड परीक्षा नोड को हाइपोचोइक रिम के साथ एक इयोचेकिक गठन के रूप में वर्णित किया गया है। यह सफेद कागज पर काली पेंसिल में खींचे गए चक्र के समान दिखता है।
एक नियम के रूप में, एक नोड में काफी स्पष्ट और यहां तक \u200b\u200bकि सीमाएं हैं। इसकी आंतरिक संरचना शायद ही कभी सजातीय है। सबसे अधिक बार, नोड के भीतर कम और बढ़ी हुई इकोोजेनेसिटी के क्षेत्र होते हैं। यदि नोड बड़ा है और पहले से ही जीवित है " लंबा जीवन", इसकी आंतरिक संरचना बहुत विषम हो जाती है। नोड के अंदर, आप छोटे सिस्टिक संरचनाओं और कैल्सीफिकेशन दोनों को देख सकते हैं।
पुटीय संरचनाएं द्रव से भरी हुई गुहाएं होती हैं।
कैलक्लाइजेशन छोटे लेकिन बहुत घने निशान होते हैं।
इतने घने कि वे सफेद संरचनाओं के समान दिखते हैं जो अल्ट्रासोनिक तरंगों को प्रसारित नहीं करते हैं। इसलिए, उनके पीछे एक अंधेरा रास्ता बनता है - एक छाया। या, जैसा कि डॉक्टर अनुसंधान प्रोटोकॉल में लिखते हैं, एक ध्वनिक छाया।
थायरॉयड ग्रंथि में फोकल बदलावों में कैंसर जैसी बीमारी शामिल है
थायराइड कैंसर एक सामान्य नोड या एडेनोमा से अलग होता है, जिसमें पता चला गठन का समोच्च असमान, कंद है। सीमाएँ स्पष्ट, धुंधली नहीं हैं। यह सामान्य थायराइड ऊतक की तुलना में सबसे अधिक बार गहरा होता है। और बहुत ही विषम।
यह आमतौर पर होता है एक बड़ी संख्या सिस्टिक समावेशन और कैल्सीफिकेशन। इसका कैप्सूल (परिधि पर एक ही अंधेरे रिम) आंतरायिक और फजी है।
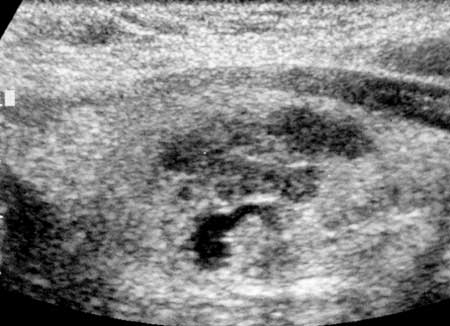
लेकिन अक्सर थायराइड कैंसर एक सामान्य नोड से अलग नहीं होता है। इसके सभी अल्ट्रासाउंड लक्षण सौम्य एडेनोमा के लिए समान हैं। इस मामले में एडेनोमा से कैंसर को कैसे भेद किया जाए?
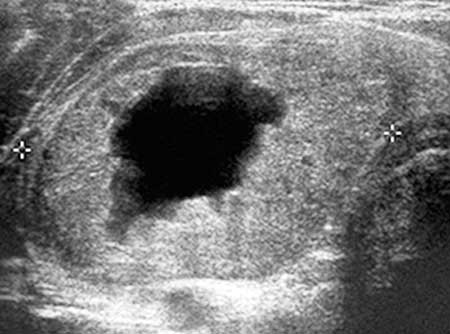
यहां आपको नोड के पंचर का सहारा लेना चाहिए और माइक्रोस्कोप के तहत इसकी संरचना की जांच करनी चाहिए।
यही कारण है कि सभी नए खोजे गए थायरॉयड ग्रंथि, यदि उनका व्यास एक सेंटीमीटर के बराबर या उससे अधिक है, तो उन्हें पंचर होना चाहिए। यह शरीर में अपरिवर्तनीय परिवर्तनों की शुरुआत से पहले भी गठन (सौम्य या घातक) की प्रकृति को सटीक रूप से स्थापित करना संभव बनाता है। यह समय पर ऑपरेशन करना और किसी व्यक्ति के जीवन को बचाने के लिए संभव बनाता है।
मुझे आशा है कि मैं आपको यह समझाने में सक्षम था कि फोकल थायराइड में क्या परिवर्तन होते हैं। जैसा कि आप देख सकते हैं, वे बहुत अलग हो सकते हैं।
अक्सर आप एक ही समय में दोनों फैलाने और फोकल परिवर्तन देख सकते हैं।
इस मामले में, पूरे थायरॉयड ग्रंथि के एक असामान्य, परिवर्तित ऊतक की पृष्ठभूमि के खिलाफ, व्यक्तिगत क्षेत्र निर्धारित किए जाते हैं जो बाकी ऊतक से संरचना में भिन्न होते हैं। ये foci या फोकल परिवर्तन हैं। इस मामले में, वे फैलाना फोकल परिवर्तन की बात करते हैं।
थायराइड नोड्यूल - किसी भी आकार की थायरॉयड ग्रंथि के फोकल निर्माण, एक कैप्सूल होने, तालु द्वारा निर्धारित या इमेजिंग अध्ययन का उपयोग करते हैं। थायराइड अल्सर तरल पदार्थ से भरी गुहा के साथ थायरॉयड ग्रंथि के गांठदार रूप हैं। थायरॉइड ग्रंथि के नोड्यूल और सिस्ट बिना किसी लक्षण के लंबे समय तक बह सकते हैं, फिर गले में विभिन्न असुविधाजनक घटनाएं होती हैं और गर्दन को देखते हुए नोड ध्यान देने योग्य हो जाता है। थायरॉयड ग्रंथि के हार्मोनल नोड हाइपरथायरायडिज्म के विकास में प्रवेश करते हैं। संदिग्ध नोड या पुटी के लिए नैदानिक \u200b\u200bएल्गोरिथ्म में थायरॉयड ग्रंथि का एक अल्ट्रासाउंड, गठन और हार्मोनल अध्ययन की एक पंचर बायोप्सी शामिल है।
एक एकल (एकान्त) नोड, जो सामान्य थायराइड ऊतक के बीच स्थित है, एक से अधिक नोड्स में से एक घातक ट्यूमर से अधिक संदिग्ध है, अधिक बार फैलाना नोड्यूलर गोइटर की अभिव्यक्ति के रूप में कार्य करता है। घातक नोड्स को तेजी से विकास की विशेषता होती है, एक ठोस स्थिरता होती है, अक्सर ग्रीवा लिम्फ नोड्स में वृद्धि के साथ। हालाँकि पर शुरुआती चरण द्वारा साइट की अच्छाई को पहचानें जावक संकेत बहुत मुश्किल है।
अल्सर और थायरॉयड नोड्यूल की जटिलताओं
थायराइड अल्सर सूजन और दमन से गुजर सकते हैं। इससे गर्दन में तेज दर्द होता है, उच्च तापमान, नशा, इज़ाफ़ा और क्षेत्रीय लिम्फ नोड्स की सूजन के लक्षण।
थायरॉयड ग्रंथि के बड़े नोड्स और सिस्ट आस-पास के अंगों और गर्दन के जहाजों पर दबाव बढ़ा सकते हैं। थायरॉयड ग्रंथि के नोड्यूल्स घातक ट्यूमर में पतित हो सकते हैं।
थायराइड नोड्यूल का निदान
थायरॉयड ग्रंथि के गांठदार गठन के तालमेल के साथ, इसके विभेदक निदान को बाद में किया जाता है। थायरॉयड ग्रंथि के एक अल्ट्रासाउंड का संचालन करते समय, शिक्षा की उपस्थिति की पुष्टि की जाती है, इसका आकार और संरचना (गोइटर, एडेनोमा, थायरॉयड पुटी, आदि) निर्धारित की जाती है।
नोड (सौम्य या घातक) के साइटोमोर्फोलॉजिकल संरचना का निर्धारण करने के लिए, एक ठीक सुई पंचर बायोप्सी किया जाता है। अध्ययन के दौरान, साइट से कोशिका की संरचना को एक सुई और सिरिंज का उपयोग करके लिया जाता है और एक साइटोलॉजिकल परीक्षा के लिए भेजा जाता है।
पंचर विधि का उपयोग करके, थायरॉयड पुटी की सामग्री भी प्राप्त की जा सकती है। आमतौर पर पुटी की सामग्री (एक सौम्य या घातक पाठ्यक्रम के साथ) रक्तस्रावी, लाल-भूरे रंग की होती है और इसमें थायरॉयड ग्रंथि के पुराने रक्त और नष्ट सेलुलर तत्व होते हैं। जन्मजात थायरॉयड अल्सर में एक स्पष्ट, थोड़ा पीला तरल पदार्थ होता है। जब पंचर के दौरान एक थायरॉयड फोड़ा होता है, तो मवाद प्राप्त होता है।
थायरॉयड पुटी की एक महीन सुई पंचर बायोप्सी की मदद से, आप न केवल अनुसंधान के लिए सामग्री प्राप्त कर सकते हैं और गुहा गठन के दमन या घातकता के संकेतों को निर्धारित कर सकते हैं, बल्कि संचित तरल पदार्थ की पूरी आकांक्षा भी कर सकते हैं, साथ ही साथ स्केलेरिंग ड्रग्स भी दर्ज कर सकते हैं। थायराइड अल्सर के बारे में आधे के बाद सामग्री को जमा करने के लिए कम और खत्म हो गया।
थायराइड की शिथिलता का आकलन करने के लिए, थायरॉयड हार्मोन (टीएसएच, टी 4, टी 3) निर्धारित किए जाते हैं। जब स्किन्टिग्राफी - आयोडीन I-123, I-131 या टेक्नेटियम Tc-99 के रेडियोधर्मी आइसोटोप की मदद से थायरॉयड ग्रंथि को स्कैन करना, नोड की प्रकृति, इसकी हार्मोनल गतिविधि, आसपास के थायरॉयड ऊतक की स्थिति का निर्धारण करता है।
गठन और आसपास के ऊतकों द्वारा रेडियोधर्मी आयोडीन जमा करने की क्षमता से, नोड्स में विभाजित किया जाता है:
- "वार्म" - गैर-गांठदार ग्रंथि ऊतक (कामकाजी नोड्स) के रूप में रेडियोआयोडीन की समान मात्रा को अवशोषित करने वाले नोड्स;
- "हॉट" - नोड्स जो कि थायरॉयड ऊतक (स्वायत्त रूप से काम करने वाले नोड्स) के आसपास अपरिवर्तित रेडियोधर्मी की अधिक मात्रा जमा करते हैं;
- "कोल्ड" - नोड्स जो रेडियोधर्मी आयोडीन जमा नहीं करते हैं; निदान पदार्थ थायरॉयड ग्रंथि के अपरिवर्तित ऊतक में वितरित किया जाता है। थायराइड कैंसर को "कोल्ड" नोड्स के रूप में जाना जाता है, हालांकि, "कोल्ड" नोड्स के केवल 10% घातक होते हैं।
थायरॉयड ग्रंथि के नोड्स और अल्सर के एक महत्वपूर्ण आकार के साथ या उनके घातक प्रकृति के साथ, गणना की गई टोमोग्राफी की जाती है। गर्दन की संरचनाओं के संपीड़न के लक्षणों के साथ, लैरींगोस्कोपी (मुखर डोरियों और स्वरयंत्र की जांच के लिए) और ब्रोन्कोस्कोपी (ट्रेकिआ की जांच के लिए) का प्रदर्शन किया जाता है। थायरॉइड नोड्यूल्स और सिस्ट के लिए रेडियोलॉजिकल तकनीकों में से, थायरॉयड न्यूमोग्राफी (आसपास के ऊतकों के अंकुरण को स्पष्ट करने के लिए), एंजियोग्राफी (संवहनी नेटवर्क विकारों का पता लगाने के लिए), बेरियम के साथ एसोफैगल फ्लोरोस्कोपी और ट्रेकिअल रेडियोग्राफी (ट्यूमर के अंकुरण या संपीड़न को निर्धारित करने के लिए) का उपयोग किया जाता है।
अल्सर और थायरॉयड नोड्यूल्स का उपचार
1 सेमी से कम के व्यास के साथ थायरॉयड ग्रंथि के नोड्यूल और सिस्ट गतिशील अवलोकन के अधीन हैं और यदि उनका आकार बढ़ता है तो छिद्रित होता है। थायरॉयड अल्सर का उपचार उनके पंचर खाली करने के साथ शुरू होता है। थायरॉइड के मामले में सूजन के संकेत के बिना सौम्य थायराइड अल्सर बार-बार छिद्रित हो सकते हैं। कभी-कभी sclerosants (विशेष रूप से, एथिल अल्कोहल) को दीवारों के बेहतर आसंजन के लिए खाली करने के बाद सिस्टिक गुहा में पेश किया जाता है। यदि थायरॉयड पुटी जल्दी से सामग्री जमा करती है, तो एक सप्ताह में प्रारंभिक आकार तक पहुंचते हुए, इसे तुरंत हटाने के लिए बेहतर है।
थायरॉइड ग्रंथि के छोटे आकार के नोड्स और अल्सर जो रोगी के बिगड़ा हुआ भलाई के साथ नहीं होते हैं, रूढ़िवादी रूप से एक ही फार्मास्यूटिकल्स का उपयोग करके इलाज किया जाता है जो कि गैर-विषाक्त गोइटर के इलाज के लिए उपयोग किया जाता है: थायराइड हार्मोन और आयोडीन की तैयारी। थायरॉयड हार्मोन की तैयारी के साथ उपचार की प्रक्रिया को TSH स्तर (प्रत्येक 3-4 सप्ताह) और थायरॉयड ग्रंथि की एक अल्ट्रासाउंड परीक्षा (3 महीने में 1 बार) के एक अध्ययन द्वारा नियंत्रित किया जाता है।
आयोडीन युक्त दवाओं के साथ उपचार अल्ट्रासाउंड की देखरेख और रक्त में थायरॉयड ऊतक के एंटीबॉडी की उपस्थिति (चिकित्सा की शुरुआत के 1 महीने बाद) के तहत किया जाता है। ऑटोइम्यून थायरॉयडिटिस को बाहर करने के लिए एंटीबॉडी का अध्ययन आवश्यक है, कभी-कभी एक नोड के रूप में विकसित होता है और आयोडीन की तैयारी के साथ उपचार के दौरान तेज होता है। रक्त में एंटीबॉडी के एक उच्च अनुमापांक का निर्धारण करते समय, आयोडीन की तैयारी को रद्द कर दिया जाता है।
यदि थायरॉयड पुटी में एक भड़काऊ प्रक्रिया के संकेत हैं, तो प्रेरक एजेंट और एंटीबायोटिक दवाओं के प्रति इसकी संवेदनशीलता निर्धारित की जाती है और जीवाणुरोधी दवाओं के साथ विरोधी भड़काऊ उपचार जुड़ा हुआ है।
एक सौम्य थायरॉयड पुटी के शीघ्र हटाने के संकेत इसके बड़े आकार, गर्दन के अंगों का संपीड़न, पंचर खाली करने के बाद द्रव संचय की तेजी से राहत है। अधिक बार, एक थायरॉयड पुटी की उपस्थिति में, एक हेमिस्टुमेक्टॉमी (हेमिथायरॉइडोमी) का प्रदर्शन किया जाता है - थायरॉयड लोब को हटाने। इस तरह के ऑपरेशन के बाद थायराइड समारोह आमतौर पर बिगड़ा नहीं है। थायरॉयड ग्रंथि के दोनों लोब में सौम्य नोड्स की उपस्थिति में, वे द्विपक्षीय सबटोटल स्टुमेक्टोमी का सहारा लेते हैं - अधिकांश थायरॉयड ग्रंथि का।
गांठदार गठन के तेजी से हटाने के लिए एक पूर्ण संकेत इसकी कुरूपता है। ऑपरेशन के दौरान, नोड और उसके आकार की दुर्दमता का एक तत्काल हिस्टोलॉजिकल निर्धारण किया जाता है। जब एक घातक ट्यूमर की उपस्थिति की पुष्टि करता है थायरॉइड ग्रंथि कभी-कभी वे आसपास के वसा ऊतक और लिम्फ नोड्स के साथ-साथ इसके पूर्ण निष्कासन (कुल स्टमक्टोमी) का सहारा लेते हैं।
कुल stumectomy के बाद, थायरॉयड ग्रंथि का गंभीर हाइपोथायरायडिज्म विकसित होता है, जो पश्चात की अवधि में रोगी को थायराइड हार्मोन की नियुक्ति की आवश्यकता होती है। चूंकि थायरायड ग्रंथि को हटाने के लिए पैराथायराइड ग्रंथियों के साथ मिलकर किया जाता है, कैल्शियम की तैयारी भी निर्धारित है। थायरॉयड ग्रंथि पर संचालन के बाद लगातार जटिलता मुखर डोरियों के कार्यों का उल्लंघन है।
थायराइड नोड्यूल की भविष्यवाणी और रोकथाम
के लिए पूर्वानुमान नोडल फॉर्मेशन थायरॉयड ग्रंथि उनके हिस्टोलॉजिकल रूप से निर्धारित होती है। थायरॉयड ग्रंथि के नोड्स और अल्सर के सौम्य संरचना के साथ, एक पूर्ण इलाज की संभावना है। थायराइड अल्सर फिर से हो सकता है। मेटास्टेटिक स्क्रीनिंग की अनुपस्थिति में मध्यम खराबी के थायराइड ट्यूमर 70-80% रोगियों में ठीक हो जाते हैं। घातक नियोप्लाज्म के लिए सबसे खराब रोग का निदान पड़ोसी अंगों को छिड़कना और दूर के मेटास्टेस देना है।
थायरॉइड ग्रंथि के नोड्स और अल्सर के गठन की रोकथाम का तात्पर्य है आयु शारीरिक मानक के भीतर आयोडीन की दैनिक खपत, विटामिन की पर्याप्त मात्रा, गर्भाधान की रोकथाम, विकिरण और गर्दन पर फिजियोथेरेपी। थायरॉयड पुटी को ठीक करने के बाद, वर्ष में एक बार नियंत्रण अल्ट्रासाउंड आयोजित करना आवश्यक है। एक एंडोक्रिनोलॉजिस्ट द्वारा छोटे नोड्स और थायरॉयड अल्सर वाले मरीजों को पंजीकृत किया जाना चाहिए और गतिशील अवलोकन के तहत।
बुनियादी जानकारी
परिभाषा
फेफड़े में फोकल गठन को फुफ्फुसीय क्षेत्रों (छवि। 133) के प्रक्षेपण में एक गोल आकार के रेडियोलॉजिकल रूप से निर्धारित एकल दोष कहा जाता है।इसके किनारे चिकने या असमान हो सकते हैं, लेकिन दोष के समोच्च को निर्धारित करने और दो या अधिक अनुमानों में इसके व्यास को मापने की अनुमति देने के लिए पर्याप्त रूप से पर्याप्त होना चाहिए।
अंजीर। 133. रेडियोग्राफ़ वक्ष 40 वर्ष के रोगी के प्रत्यक्ष और पार्श्व प्रक्षेपण में।
स्पष्ट सीमाओं के साथ फोकल डिमिंग दिखाई दे रहा है। पिछले रेडियोग्राफ के साथ तुलना करने पर, यह पाया गया कि 10 से अधिक वर्षों की अवधि में, गठन आकार में नहीं बढ़ा। उन्हें सौम्य माना जाता था और कोई भी प्रदर्शन नहीं किया जाता था।
आसपास के फुफ्फुसीय पैरेन्काइमा को अपेक्षाकृत सामान्य दिखना चाहिए। दोष के अंदर, साथ ही साथ छोटे गुहाओं में कैल्सीफिकेशन संभव है। अगर अधिकांश यदि दोष गुहा द्वारा कब्जा कर लिया जाता है, तो एक पुनर्गठित पुटी या पतली दीवारों वाली गुहा को ग्रहण किया जाना चाहिए, इन नासोलॉजिकल इकाइयों को चर्चा के तहत विकृति के प्रकार में शामिल करने के लिए अवांछनीय हैं।
दोष का आकार भी फेफड़े में फोकल घावों के निर्धारण के मानदंडों में से एक है। लेखकों का सुझाव है कि "फेफड़े में फोकल गठन" शब्द को 4 सेमी से अधिक नहीं के दोष आकार तक सीमित किया जाना चाहिए। 4 सेमी से अधिक के व्यास वाले गठन अधिक बार घातक होते हैं।
इसलिए, इन बड़े संरचनाओं के लिए विभेदक निदान और परीक्षा रणनीति की प्रक्रिया विशिष्ट छोटे फोकल ब्लैकआउट की तुलना में कुछ अलग है। बेशक, फेफड़े में फोकल घावों के एक समूह के रूप में एक विकृति को वर्गीकृत करने के लिए एक कसौटी के रूप में 4 सेमी के व्यास को गोद लेना एक निश्चित सीमा तक सशर्त है।
कारण और व्यापकता
फेफड़ों में फोकल ब्लैकआउट के कारण भिन्न हो सकते हैं, लेकिन सिद्धांत रूप में उन्हें दो मुख्य समूहों में विभाजित किया जा सकता है: सौम्य और घातक (तालिका 129)। सौम्य कारणों में, कोक्सीडायकोसिस, हिस्टोप्लास्मोसिस के कारण होने वाले ग्रैनुलोमा सबसे अधिक पाए जाते हैं।सारणी 129. फेफड़ों में फोकल द्रव्यमान का कारण
डिमिंग, ब्रोन्कोजेनिक कैंसर और गुर्दे, कोलन और स्तन ग्रंथि के ट्यूमर के मेटास्टेसिस के घातक कारणों में सबसे अधिक पाए जाते हैं। विभिन्न लेखकों के अनुसार, ब्लैकआउट्स का प्रतिशत, जो बाद में घातक हो जाता है, 20 से 40 तक होता है।
इस परिवर्तनशीलता के कारण कई हैं। उदाहरण के लिए, सर्जिकल क्लीनिकों में किए गए अध्ययनों में, कैल्सीफाइड दोषों को आमतौर पर बाहर रखा जाता है, इसलिए, ऐसी आबादी में, रोगियों के समूहों की तुलना में घातक ट्यूमर का एक उच्च प्रतिशत प्राप्त किया जाता है जिसमें से कैल्सीफाइड दोषों को बाहर नहीं किया जाता है।
में किए गए अध्ययनों में भौगोलिक क्षेत्रकोक्सीडायकोसिस या हिस्टोप्लाज्मोसिस के लिए स्थानिक, निश्चित रूप से, सौम्य परिवर्तनों के एक उच्च प्रतिशत का पता लगाया जाएगा। आयु भी एक महत्वपूर्ण कारक है, 35 वर्ष से अधिक उम्र के लोगों में एक घातक घाव की संभावना छोटी (1% या उससे कम) है, और पुराने रोगियों में यह काफी बढ़ जाती है। छोटे लोगों की तुलना में बड़े काले लोगों के लिए घातक प्रकृति की अधिक संभावना है।
इतिहास
फोकल पल्मोनरी घाव वाले अधिकांश रोगियों में कोई नैदानिक \u200b\u200bलक्षण नहीं हैं। फिर भी, रोगी की सावधानीपूर्वक पूछताछ के साथ, आप कुछ जानकारी प्राप्त कर सकते हैं जो निदान में मदद कर सकती हैं।फुफ्फुसीय विकृति के नैदानिक \u200b\u200bलक्षण सौम्य दोष वाले रोगियों की तुलना में डिमिंग के एक घातक उत्पत्ति वाले रोगियों में अधिक आम हैं।
वर्तमान बीमारी के एनामनेसिस
ऊपरी श्वसन पथ, इन्फ्लूएंजा और फ्लू जैसी स्थितियों, निमोनिया के हाल के संक्रमणों के बारे में जानकारी एकत्र करना महत्वपूर्ण है, क्योंकि कभी-कभी न्यूमोकोकल घुसपैठ गोल होती है।रोगी की पुरानी खांसी, थूक, वजन घटाने या हेमोप्टीसिस की उपस्थिति से दोष के एक घातक उत्पत्ति की संभावना बढ़ जाती है।
व्यक्तिगत प्रणालियों की स्थिति
सही ढंग से प्रस्तुत किए गए प्रश्नों का उपयोग करते हुए, एक रोगी में गैर-मेटास्टेटिक पैराओनोप्लास्टिक सिंड्रोम की उपस्थिति की पहचान करना संभव है। इस तरह के सिंड्रोम में शामिल हैं: हाइपरट्रॉफिक पल्मोनरी ओस्टियोअर्थोपैथी के साथ "ड्रमस्टिक्स" प्रकार की उंगलियां, हार्मोन का एक्टोपिक स्राव, प्रवासी थ्रोम्बोफ्लिबिटिस, और कई न्यूरोलॉजिकल विकार।हालांकि, यदि किसी रोगी की फेफड़ों में अलग-थलग अंधेरा होने से ही एक घातक प्रक्रिया होती है, तो ये सभी संकेत दुर्लभ हैं। इस तरह के सर्वेक्षण का मुख्य उद्देश्य आम तौर पर बाह्य लक्षणों की पहचान करने की कोशिश करना है, जो अन्य अंगों में प्राथमिक घातक ट्यूमर की उपस्थिति का संकेत दे सकता है या प्राथमिक फेफड़े के ट्यूमर के दूर के मेटास्टेसिस का पता लगा सकता है।
एक अतिरिक्त प्राथमिक ट्यूमर की उपस्थिति को लक्षणों में देखा जा सकता है जैसे कि मल में बदलाव, मल या मूत्र में रक्त की उपस्थिति, स्तन के ऊतकों में संघनन का पता लगाना, निप्पल से निर्वहन की उपस्थिति।
विगत रोग
फेफड़ों में फोकल ब्लैकआउट के एक संभावित एटियलजि को यथोचित रूप से संदेह किया जा सकता है यदि रोगी को पहले किसी अंग के घातक ट्यूमर या एक ग्रैनुलोमेटस संक्रमण (ट्यूबरकुलस या फंगल) की उपस्थिति की पुष्टि की गई थी।अन्य प्रणालीगत रोग जो फेफड़ों में पृथक ब्लैकआउट की उपस्थिति के साथ हो सकते हैं उनमें संधिशोथ और इम्यूनोडिफ़िशियेंसी स्थितियों से जुड़े पुराने संक्रमण शामिल हैं।
सामाजिक और पेशेवर इतिहास, यात्रा
लंबे समय तक धूम्रपान के इतिहास की उपस्थिति फेफड़ों में फोकल परिवर्तन के एक घातक प्रकृति की संभावना को काफी बढ़ाती है। अल्कोहलवाद तपेदिक की वृद्धि की संभावना के साथ है। रोगी के निवास या कुछ भौगोलिक क्षेत्रों (फंगल संक्रमण के लिए स्थानिक क्षेत्र) की यात्रा के बारे में जानकारी से किसी भी आम (कोक्सीडायमाइकोसिस, हिस्टोप्लास्मोसिस) या दुर्लभ (इकोनोसाइटोसिस, डायरोफिलारिस) रोगों के रोगी पर संदेह करना संभव होता है जो फेफड़ों में ब्लैकआउट के कारण होता है।रोगी को अपने काम की स्थितियों के बारे में विस्तार से प्रश्न करना आवश्यक है, चूंकि कुछ प्रकार पेशेवर गतिविधियों (एस्बेस्टस उत्पादन, यूरेनियम और निकल खनन) फेफड़े की खराबी के बढ़ते जोखिम से जुड़े हैं।
फोकल शिक्षा प्रदर्शन करने वाले डॉक्टरों के लिए शब्द है नैदानिक \u200b\u200bप्रक्रिया एक नियम के रूप में, अल्ट्रासाउंड या एमआरआई की मदद से, इसके पीछे निहित है जिसे केवल एक ट्यूमर कहा जा सकता है। इस तरह का एक गठन ऊतकों का एक अतिवृद्धि है, जो सामान्य या विकृति वाले कोशिकाओं से मिलकर बनता है। गुर्दे में ट्यूमर काफी आम हैं, और उनका "व्यवहार" बहुत अलग हो सकता है: अभिव्यक्तियों की पूर्ण कमी से लेकर तीव्र गुर्दे की विफलता के विकास तक।
फोकल संरचनाओं के प्रकार
सभी फोकल संरचनाओं को विभिन्न मानदंडों के अनुसार वर्गीकृत किया जा सकता है। उदाहरण के लिए, सौम्य ट्यूमर हैं:
- Kista,
- ग्रंथ्यर्बुद,
- तंत्वर्बुद,
- वाहिकार्बुद,
- फाइब्रॉएड,
- पैपिलोमा,
- रक्तवाहिकार्बुद,
- Dermoid।
निंदनीय के बीच - विभिन्न प्रकार सारकोमा, स्क्वैमस, पैपिलरी कैंसर।
सबसे आम गुर्दे का गठन एक पुटी है। साधारण अल्सर आमतौर पर सौम्य होते हैं, वे एक घातक ट्यूमर में परिवर्तित नहीं होते हैं। लेकिन जटिल अल्सर हो सकते हैं कैंसर कोशिकाओं। इसलिए, वे कुछ शर्तों के तहत घातक हो जाते हैं।
फोकल किडनी संरचनाओं को उनके विकास के चरण के आधार पर वर्गीकृत किया जाता है। सबसे आम वर्गीकरण चार चरणों में है:
1. ट्यूमर गुर्दे के कैप्सूल के भीतर है,
2. ट्यूमर का प्रसार संवहनी पेडिकल और पेरिनियल वसा ऊतक के लिए,
3. लिम्फ नोड्स की हार,
4. मेटास्टेस की उपस्थिति।
गुर्दे में फोकल घावों के कारण
किडनी के ट्यूमर सहित किसी भी ट्यूमर के विकास का कारण एंटीट्यूमोर प्रोटेक्शन की कमी माना जाता है, अर्थात शरीर में कुछ समूहों की अपर्याप्त संख्या। ट्यूमर के गठन की प्रक्रिया धूम्रपान, खराब पोषण (वसा के प्रति पूर्वाग्रह), दवाओं के अनियंत्रित सेवन (दर्द निवारक, हार्मोन) द्वारा उकसाया जा सकता है। जोखिम कारक पुरानी बीमारियां, चोटें हैं।
गुर्दे में फोकल घावों का सबसे विशेषता लक्षण
गुर्दे के कई फोकल गठन काफी समय से खुद को प्रकट नहीं करते हैं। एक नियम के रूप में, ये छोटे ट्यूमर (3 सेमी तक) हैं। कुछ मामलों में, प्रक्रिया बहुत धीरे-धीरे विकसित होती है, और रोगी परिवर्तनों को नोटिस नहीं करता है। निदान अक्सर एक अल्ट्रासाउंड परीक्षा के दौरान गलती से किया जाता है।
लक्षणों का जटिल, जो एक रसौली की उपस्थिति को इंगित करता है:
- हेमट्यूरिया (मूत्र में रक्त की उपस्थिति),
- गुर्दे में दर्द, पीठ के निचले हिस्से या पेट में,
- पैल्पेबल ट्यूमर।
हालांकि, सभी तीन लक्षणों की उपस्थिति हमेशा संभव नहीं होती है और सबसे अधिक बार रोग की उपेक्षा और ट्यूमर के विकास के देर से चरण की बात करते हैं।
सबसे पहले, कोई लक्षण नहीं हो सकता है। एक छोटा माइक्रोमैटूरिया हो सकता है। इस मामले में, मूत्र में रक्त का केवल तभी पता चलता है सूक्ष्म परीक्षा, और नेत्रहीन मूत्र सामान्य लग सकता है। जैसे ही ट्यूमर बढ़ता है, दर्द प्रकट होता है जो रीढ़ की समस्याओं के लिए गलत हो सकता है। दर्द रक्त वाहिकाओं के रसौली द्वारा संपीड़न के कारण होता है, गुर्दे की श्रोणि की दीवारों पर दबाव।
ट्यूमर में वृद्धि अनिवार्य रूप से बिगड़ा गुर्दे समारोह की ओर जाता है। रक्तचाप में वृद्धि भी इसका संकेत हो सकती है।
रोग के विकास के बाद के चरणों में, सामान्य लक्षण दिखाई देते हैं:
- सामान्य कमजोरी, थकान,
- वजन कम होना
- अवर वेना कावा (गहरी शिरा घनास्त्रता, पैर की सूजन, यकृत की शिथिलता और अन्य) का संपीड़न सिंड्रोम।
मेटास्टेस के विकास के साथ सामान्य स्थिति बदतर, अंग क्षति के लक्षणों में शामिल होना, जहां मेटास्टेस स्थानीयकृत हैं। गुर्दे के ट्यूमर के मामले में, ये सबसे अधिक बार फेफड़े, हड्डियों होते हैं।
गुर्दे में फोकल नियोप्लाज्म का निदान
डॉक्टरों के पास आज निदान के कई अवसर हैं:
- एक्स-रे,
- Urography (विपरीत माध्यम के साथ एक्स-रे),
- Nefrostsintigrafiya,
ट्यूमर की प्रकृति (चाहे वह सौम्य या घातक हो) स्थापित करने के लिए, बायोप्सी के बाद ऊतकों की हिस्टोलॉजिकल जांच की जाती है। विश्लेषण के परिणामों के आधार पर, निदान और संभावित उपचार के बारे में एक निष्कर्ष निकाला जाता है।
किडनी में नियोप्लाज्म का इलाज कैसे किया जाता है?
उपचार की रणनीति को चुनने में महत्वपूर्ण बिंदु ट्यूमर का आकार है। लक्षणों की अनुपस्थिति में और छोटे आकार नियोप्लाज्म को गतिशील अवलोकन तक सीमित किया जा सकता है। यदि ट्यूमर बढ़ता नहीं है और नकारात्मक परिणाम नहीं देता है, तो यह आमतौर पर छुआ नहीं जाता है।
 एक नियोप्लाज्म के साथ जो गुर्दे के कार्य का उल्लंघन करता है, उपचार का मुख्य तरीका सक्रिय रूप से बढ़ रहा है सर्जरी है। इस मामले में, यह भी महत्वपूर्ण है कि ट्यूमर कितना बड़ा है, लेकिन इसकी प्रकृति को भी ध्यान में रखा जाना चाहिए। एक सौम्य ट्यूमर के साथ, एक नियम के रूप में, गुर्दे का एक लकीर केवल गठन को हटाने के साथ आयोजित किया जाता है। घातक ट्यूमर के मामलों में, यह पर्याप्त नहीं है, और वे प्रभावित गुर्दे को हटाने के लिए सर्जरी का सहारा लेते हैं।
एक नियोप्लाज्म के साथ जो गुर्दे के कार्य का उल्लंघन करता है, उपचार का मुख्य तरीका सक्रिय रूप से बढ़ रहा है सर्जरी है। इस मामले में, यह भी महत्वपूर्ण है कि ट्यूमर कितना बड़ा है, लेकिन इसकी प्रकृति को भी ध्यान में रखा जाना चाहिए। एक सौम्य ट्यूमर के साथ, एक नियम के रूप में, गुर्दे का एक लकीर केवल गठन को हटाने के साथ आयोजित किया जाता है। घातक ट्यूमर के मामलों में, यह पर्याप्त नहीं है, और वे प्रभावित गुर्दे को हटाने के लिए सर्जरी का सहारा लेते हैं।
आज, गुर्दे की सर्जरी की जाती है विभिन्न तरीकों से, जिसमें लेप्रोस्कोपी, लेजर तकनीक का उपयोग करना शामिल है। एक साइबर चाकू की स्थापना का उपयोग कर परिचालन का वादा। हालांकि, ऐसे उपकरण केवल बड़े क्लीनिकों में पाए जाते हैं, और ऑपरेशन काफी महंगे हैं।
गुर्दे में घातक ट्यूमर के उपचार के लिए शल्य चिकित्सा पद्धति के अलावा, विकिरण और कीमोथेरेपी का भी उपयोग किया जाता है। इन विधियों का उपयोग सहायक के रूप में, ऑपरेशन से पहले या उसके बाद किया जाता है। मुख्य के रूप में - उन मामलों में जब ऑपरेशन नहीं किया जा सकता है।
क्या रोकथाम है?
बेशक, कई बीमारियों को रोकने के लिए, आपको एक सही जीवन शैली का नेतृत्व करना चाहिए, बुरी आदतों का अधिग्रहण न करें, संतुलित भोजन करें, समय पर आराम करें। हालांकि, गुर्दे में फोकल संरचनाएं उन लोगों में भी पाई जाती हैं जो सभी नियमों का पालन करते हैं। यह याद रखना महत्वपूर्ण है कि एक नियोप्लाज्म का समय पर पता लगाने से कई बार एक अनुकूल परिणाम की संभावना बढ़ जाती है, भले ही वह एक घातक ट्यूमर हो।
नियमित चिकित्सा परीक्षानैदानिक \u200b\u200bपरीक्षा कार्यक्रमों में भाग लेने से रोग प्रक्रिया की शुरुआत में परेशानी को नोटिस करने में मदद मिलेगी। इसके अलावा, अल्ट्रासाउंड मशीनें और कई अन्य नैदानिक \u200b\u200bक्षमताएं आज लगभग हर जिला क्लिनिक में उपलब्ध हैं।
जिगर में फोकल संरचनाओं का अर्थ है पाठ्यक्रम और विकास की एक अलग प्रकृति के साथ कुछ निश्चित बीमारियां, लेकिन एक सामान्य लक्षण के साथ - तरल के साथ गुहाओं के साथ अंग पैरेन्काइमा की जगह। इस तरह के एक अंग विकृति का आज बहुत बार निदान किया जाता है, और यह न केवल गलत जीवन शैली के साथ जुड़ा हुआ है या एक प्रतिकूल पारिस्थितिक क्षेत्र में रह रहा है, बल्कि नए शोध विधियों के आगमन के साथ भी है जो आपको यकृत में क्या हो रहा है, इसकी सही तस्वीर देखने की अनुमति देता है।
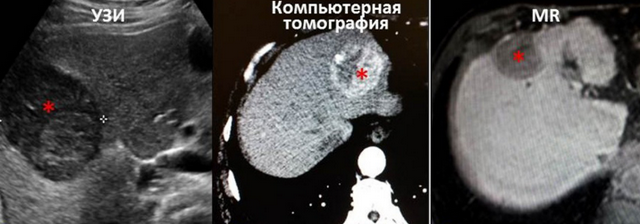
नियोप्लाज्म को अल्ट्रासाउंड, सीटी या एमआरआई द्वारा निर्धारित किया जा सकता है। और अगर रोगी को फोकल यकृत गठन का निदान किया गया था, तो इसका क्या मतलब है?
यदि डॉक्टरों का निदान फोकल घावों या यकृत में परिवर्तन की तरह लगता है, तो आपको निराशा नहीं करनी चाहिए - सबसे अधिक बार, विशेषज्ञों का मतलब इन अवधारणाओं से एक छोटे से स्थानीयकरण के साथ भड़काऊ विकृति है। उचित जटिल चिकित्सा के साथ, फोकल अंग के घावों को पूरी तरह से समाप्त किया जा सकता है।
यकृत में फोकल घावों का पता चलने पर स्थिति अधिक गंभीर होती है। इस मामले में, डॉक्टर ट्यूमर रोगों की उपस्थिति का सुझाव देते हैं। तरल सामग्री के साथ नियोप्लाज्म एकल या एकाधिक गुहाओं का रूप ले सकते हैं - स्राव, मवाद, रक्त या अन्य तरल। गैर-कैंसर या कैंसर कोशिकाओं से ऊतक के अप्राकृतिक प्रसार को भी निर्धारित किया जा सकता है।
रोगजनक कोशिकाओं के साथ यकृत पैरेन्काइमा को बदलने के कारण हो सकते हैं:

फोकल पैथोलॉजी के साथ है:

फोकल पैथोलॉजी के लक्षण रोग के प्रकार और इसके विकास की डिग्री के आधार पर भिन्न हो सकते हैं। इसके अलावा, प्रत्येक जीव रोगों के लिए अलग तरह से प्रतिक्रिया करता है।
जिगर में फोकल संरचनाओं का वर्गीकरण
नियोप्लाज्म के किस वर्ग में हेपेटिक सिस्ट शामिल हैं, केवल एक हेमेटोलॉजिस्ट रोगी की एक उपयुक्त परीक्षा आयोजित करने के बाद कह सकता है।
फोकल यकृत विकृति का उपचार घावों के एटियलजि पर निर्भर करता है। सामान्य तौर पर, अंग में सौम्य, घातक और संक्रामक संरचनाएं निर्धारित की जाती हैं। संक्रामक घावों का इलाज करना आसान होता है, क्योंकि वे अधिक बार अन्य बीमारियों का परिणाम होते हैं।
एक सौम्य या घातक जीन के एक नियोप्लाज्म को चिकित्सीय विधियों के सावधानीपूर्वक चयन की आवश्यकता होती है, क्योंकि घटना इसके परिणामों के साथ खतरनाक है।
सौम्य रूप
अंग पैरेन्काइमा को सौम्य कोशिकाओं के साथ प्रतिस्थापित करने पर होता है:
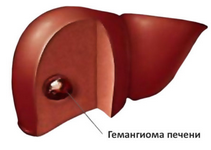
कुछ शर्तों के तहत, सौम्य ट्यूमर को घातक में परिवर्तित किया जा सकता है, हालांकि यह अत्यंत दुर्लभ है।
गैर-कैंसर वाले ट्यूमर नैदानिक \u200b\u200bरूप से खुद को प्रकट नहीं करते हैं। अल्ट्रासाउंड, सीटी या किसी अन्य विधि के साथ एक नियमित परीक्षा के दौरान संयोग से पता चला। यदि गठन बड़ा है, तो यह सही हाइपोकॉन्ड्रिअम में गंभीरता या दर्द के रूप में रोगी को असुविधा पैदा कर सकता है।
एक सौम्य छोटे ट्यूमर के उपचार में एक विशेषज्ञ ऑन्कोलॉजिस्ट द्वारा नियमित निगरानी होती है। एक बड़े ट्यूमर को प्रभावित क्षेत्र के शल्य चिकित्सा द्वारा (छांटना) हटा दिया जाता है।
घातक ट्यूमर
ऊतकों में कैंसर के विभिन्न प्रकारों को प्राथमिक और माध्यमिक में विभाजित किया जाता है। पहले अंग के पैरेन्काइमा से उत्पन्न होता है। दूसरे को अन्य अंगों से रोगजनक कोशिकाओं के साथ यकृत के संक्रमण की विशेषता है। ऊतकों में एक माध्यमिक प्रकार के ऊतक अधिक सामान्य हैं।:
- हेपैटोसेलुलर कार्सिनोमा - तेजी से बढ़ता ट्यूमर, सबसे ज्यादा होता है खतरनाक दृश्य कैंसर। जोखिम क्षेत्र 50 वर्ष की आयु के परिपक्व पुरुष हैं।
- angiosarcoma - पैथोलॉजी को आक्रामक विकास की विशेषता है। जोखिम क्षेत्र 60 वर्ष की आयु के परिपक्व पुरुष हैं।
- hepatoblastoma - सफेद-पीले रंग के कैप्सूल-मुक्त नोड्स, अधिक बार एक वर्ष तक के बच्चों में निदान किया जाता है।
- cholangiocarcinoma - पित्त नली की कोशिकाओं में बनता है।
- ग्रंथिकर्कटता - फोकल घाव ग्रंथियों का उपकला जिगर।
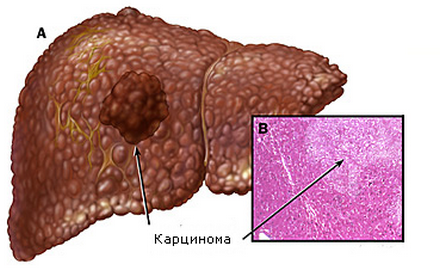
एक घातक गठन के साथ, रोगी शरीर में कमजोर महसूस करता है, पुरानी थकान को नोट करता है, वह पीला है, रोगी को लगातार मतली, पेट दर्द के बारे में चिंतित है। जिगर में कैंसर के कारण उल्टी, भूख और वजन में कमी होती है। सही हाइपोकॉन्ड्रिअम में, सुस्त दर्द या लगातार भारीपन महसूस होता है। यदि कैंसर के घाव स्वैच्छिक होते हैं, तो लीवर दाहिने पसली के नीचे से चिपक जाता है, यह घना, कंदमय हो जाता है।
अनुकूल परिणाम उस पर निर्भर करता है जब रोगी ने मदद मांगी: रोग के विकास के पहले चरण में, इलाज संभव है, लेकिन केवल सर्जिकल हस्तक्षेप के उपयोग के साथ।
बाद के चरणों में, एक पूर्ण वसूली की संभावना काफी कम हो जाती है। जोखिम वाले मरीजों को एक हेपेटोलॉजिस्ट या ऑन्कोलॉजिस्ट के साथ पंजीकृत होना चाहिए और हर छह महीने में जांच की जानी चाहिए। एक अल्ट्रासाउंड पर, घातक गठन में सभी परिवर्तन दिखाई देंगे: क्या यह आकार में बदलता है, क्या इसकी संरचना, स्थानीयकरण और मात्रा में परिवर्तन होता है।
यदि यकृत में कैंसर के ट्यूमर का पता चला है, तो रोग का निदान निराशाजनक है: यदि विकृति का इलाज नहीं किया जाता है, तो रोगी एक वर्ष के भीतर मर जाता है। सर्जरी के बाद, रोगी के जीवन को 3 तक बढ़ाया जा सकता है, और कभी-कभी 6 साल तक।
जिगर में संक्रामक फोकल गठन
कैंडिडिआसिस, तपेदिक, प्युलुलेंट सूजन, टॉक्सोकेरियासिस या हेपेटाइटिस के कारण पैरेन्काइमा में फोकल घाव हो सकते हैं। उचित चिकित्सा के साथ, शरीर के लिए परिणामों के बिना इन संरचनाओं को समाप्त किया जा सकता है।
डिफ्यूज़ संक्रामक फॉर्मेशन इस प्रकार हो सकते हैं:
- फैटी hepatoses: संक्रामक विकृति की पृष्ठभूमि के खिलाफ लिपिड चयापचय विकारों के साथ होता है, जो लिवर कोशिकाओं के साइटोप्लाज्म में वसा क्षेत्रों के जमाव द्वारा विशेषता होता है;
- विभिन्न पाठ्यक्रम और उत्पत्ति के हेपेटाइटिस;
- सिरोसिस: संयोजी ऊतक के साथ स्वस्थ हेपेटोसाइट्स के प्रतिस्थापन की विशेषता जिगर की बीमारी, जिसके बाद पुनर्योजी नोड्स का गठन होता है।
लिवर के संक्रमण के कारण अंग की कोशिकाएं मृत होने लगती हैं। प्रक्रिया भूख की हानि, वजन में तेज कमी, मतली या उल्टी, ठंड लगना, तीव्र दर्द के साथ है।
संक्रामक विकृति के परिणामस्वरूप होने वाले किसी भी फोकल घाव को पूरी तरह से जांच और समय पर उपचार के अधीन किया जाना चाहिए।
जिगर में फोकल नियोप्लाज्म की उपस्थिति का निदान कैसे करें?
विकास के प्रारंभिक चरण में समस्या का पता लगाना बहुत महत्वपूर्ण है। ऐसा करने के लिए, वर्ष में कम से कम एक बार परीक्षा से गुजरने की सिफारिश की जाती है। निदान में परिवर्तन से मदद मिलेगी:
पैथोलॉजी का पता लगाने के लिए, अल्ट्रासाउंड करना पर्याप्त है। विधि आपको यह निर्धारित करने की अनुमति देती है कि क्या जिगर में दर्दनाक परिवर्तन हैं, किस प्रकार के परिवर्तन हैं, उनके क्या आयाम हैं, जहां वे स्थित हैं, आदि। निदान के लिए, अतिरिक्त परीक्षा विधियों का उपयोग किया जाता है: बायोप्सी, सीटी, एमआरआई, प्रयोगशाला परीक्षण (हेपैटोस्किंटिग्राफी, कोगुलोग्राम, लिवर फंक्शन टेस्ट, हेपाटोएंगोग्राफी)।
यदि मेटास्टेसिस का संदेह है, तो रोगी को आंतरिक अंगों का एक एक्स-रे, एक मैमोग्राम, एक सिंचाई, आदि निर्धारित किया जा सकता है। परीक्षा के परिणामों के अनुसार, चिकित्सा निर्धारित है। यह चिकित्सा और शल्य चिकित्सा दोनों हो सकता है - यह सब इस पर निर्भर करता है:
- पैथोलॉजी का प्रकार;
- बीमारी का चरण;
- परीक्षा के समय अंग की कार्यक्षमता;
- रोगी की स्थिति;
- सहवर्ती रोगों की अनुपस्थिति / उपस्थिति।
किसी भी मामले में, चिकित्सक को उपचार आहार का चयन करना चाहिए, न कि रोगी को स्वयं। रोगी को केवल किसी विशेषज्ञ के सभी नुस्खों का पालन करना आवश्यक है, उसकी सिफारिशों का सख्ती से पालन करना चाहिए। और फिर दुखी परिणामों के बिना बीमारी को दूर करने का मौका है।
