रुमेटी कारक रक्त में ऑटोइम्यून एटियलजि के रोगों का एक विशिष्ट मार्कर माना जाता है। इसकी रासायनिक संरचना के अनुसार, आमवाती कारक को समूह एम का एक इम्युनोग्लोबुलिन माना जा सकता है। इस घटक का उत्पादन "उत्तेजक बैक्टीरिया" (उदाहरण के लिए, बीटा-हेमोलिटिक स्ट्रेप्टोकोकस) के घूस के बाद शुरू होता है। आमवाती कारक एक सकारात्मक (ऊंचा) और करने में सक्षम है नकारात्मक परिणाम। रूसी संघ का आदर्श हमेशा यह नहीं दिखाता है कि कोई विसंगति नहीं है।
लैब टेस्ट का उपयोग अक्सर गठिया के रोगियों का मूल्यांकन करने के लिए किया जाता है। यह निर्धारित करने में मदद कर सकता है कि रोगी को गठिया है, और यदि हां, तो वह किस प्रकार, कितनी अच्छी तरह से उपचार के प्रति प्रतिक्रिया करता है, और यह कि कोई गंभीर दुष्प्रभाव नहीं हैं। यहां तक \u200b\u200bकि एस्पिरिन, जो अक्सर कई प्रकार के गठिया के इलाज के लिए इस्तेमाल की जाने वाली पहली दवा है और इसे फार्मेसी के कोने में खरीदा जा सकता है, गंभीर हो सकती है साइड इफेक्ट। इनमें से कुछ दुष्प्रभाव दूसरों की तुलना में अधिक स्पष्ट हैं। अन्य साइड इफेक्ट्स, जैसे कि किडनी या लिवर को नुकसान पहुंचना, स्पष्ट नहीं हो सकता है।
रोग की एटियलजि
आंकड़ों के अनुसार, सभी संक्रमित महिलाओं और पुरुषों में बीटा-हेमोलिटिक स्ट्रेप्टोकोकस के 1/5 में रुमेटी कारक दिखाई देता है। लेकिन सभी संक्रमित में इस तरह के पदार्थ का पता लगाना असंभव क्यों है? दवा इस सवाल का जवाब देने में सक्षम नहीं है। साथ ही, ऑटोइम्यून बीमारियों की घटना के कारणों, जिसमें प्रतिरक्षा विभिन्न ऊतकों को प्रभावित करती है, को समझाया नहीं जाता है। इस वजह से इलाज भी मुश्किल है।
यह समझना महत्वपूर्ण है कि कोई भी परीक्षण सही नहीं है, और कोई भी यह साबित नहीं करेगा कि कोई गठिया है या नहीं। गठिया के रोगी के पास शायद किसी अन्य प्रकार के परीक्षण की तुलना में अधिक रक्त परीक्षण होगा, क्योंकि रक्त सबसे आसानी से और सुरक्षित रूप से नमूना ऊतक है और इसमें शरीर के किसी अन्य भाग से सामग्री के निशान हैं। सबसे आम रक्त परीक्षणों में निम्नलिखित शामिल हैं।
रक्त में रुमेटीयड कारक की उपस्थिति का एटियलजि
हेमटोक्रिट और हीमोग्लोबिन की मात्रा। वे लाल रक्त कोशिकाओं की मात्रा और गुणवत्ता को मापते हैं। यदि आपको पुरानी सूजन है, तो लाल रक्त कोशिका की गिनती आमतौर पर कम होती है। हेमटोक्रिट और हीमोग्लोबिन की कम मात्रा एक संकेत हो सकती है कि आपकी दवा आपके पेट से रक्त की हानि और आंतों से गुजरती है। कम दर लाल रक्त कोशिका के उत्पादन में कमी का संकेत दे सकती है।
सच है, विशेषज्ञों ने अभी तक विरोधी संधिशोथ कारक की परिभाषा नहीं दी है। कुछ स्रोतों का कहना है कि यह बहुत सारे एंटीबॉडी है, दूसरों का दावा है कि यह एक प्रोटीन है जिसने वायरस के प्रभाव में अन्य गुण हासिल किए हैं। इस तथ्य के आधार पर कि संधिशोथ कारक स्ट्रेप्टोकोकस के संक्रमण के बाद स्वयं प्रकट होता है, हम मान सकते हैं कि जीवाणु उत्परिवर्तन का कारण बनता है।
जब आपको संक्रमण होता है, तो आपका शरीर अधिक सफेद रक्त कोशिकाएं बनाता है। कुछ दवाएं आपके श्वेत रक्त कोशिका की संख्या को कम कर सकती हैं, जिससे आपके संक्रमित होने की संभावना बढ़ सकती है। यह परीक्षण रक्त को गाढ़ा करने में मदद करने वाली "चिपचिपी" कोशिकाओं या प्लेटलेट्स की संख्या को मापता है। यदि आपकी प्लेटलेट काउंट कम है, तो आपको बहुत अधिक रक्तस्राव हो सकता है। कुछ शक्तिशाली गठिया दवाएं शायद ही कभी प्लेटलेट काउंट को कम करती हैं।
लाल रक्त कोशिका अवसादन दर। ग्रे की गति उपस्थित सूजन की मात्रा को माप सकती है। परीक्षण यह मापता है कि लाल रक्त कोशिकाएं कितनी जल्दी एक साथ चिपक जाती हैं, गिर जाती हैं और एक घंटे के बाद एक कांच की नली के नीचे बैठ जाती हैं, जैसे कि एक अवक्षेप। इंटेक रेट जितना अधिक होगा, सूजन की मात्रा उतनी ही अधिक होगी। चूंकि सूजन दवा के प्रति प्रतिक्रिया करती है, आमतौर पर बेहोशी कम हो जाती है।
एक सिद्धांत भी है जो दावा करता है कि इस तरह के पदार्थ को महिलाओं और पुरुषों में उत्पादित किया जा सकता है अगर यह शरीर में जमा होता है। एक बड़ी संख्या इम्युनोग्लोबुलिन। उदाहरण के लिए, एक उम्र के लोगों के अंग, जिन्होंने अपने जीवन के दौरान, बार-बार रोगाणुओं का सामना किया है, स्वयं सुरक्षात्मक तत्व (इम्युनोग्लोबुलिन) का उत्पादन करते हैं। इसलिए, 60 साल के बाद, ज्यादातर पुराने लोगों में, रुमेटी कारक बढ़ जाता है।
यह एक परीक्षण का एक उदाहरण है जो आपका डॉक्टर कई बार आदेश दे सकता है। यह रक्त में सैलिसिलेट की मात्रा को यह पता लगाने के लिए मापता है कि क्या सूजन को कम करने के लिए पर्याप्त अवशोषित किया गया है। यह उन लोगों के लिए एक उपयोगी परीक्षण है जो लंबे समय तक इन दवाओं की बड़ी खुराक लेते हैं। उच्च सैलिसिलेट स्तर टिनिटस, मतली की उल्टी या यहां तक \u200b\u200bकि बुखार जैसे लक्षणों के बिना हानिकारक हो सकता है।
स्नायु एंजाइम परीक्षण। ये परीक्षण मांसपेशियों की क्षति की मात्रा को मापते हैं। ये परीक्षण यह भी दिखा सकते हैं कि सूजन को कम करने में दवाएं कितनी प्रभावी रही हैं, जिससे मांसपेशियों को नुकसान होता है। ये परीक्षण जिगर की क्षति की मात्रा को मापते हैं। गठिया के इलाज के लिए उपयोग की जाने वाली कुछ दवाएं यकृत को नुकसान पहुंचा सकती हैं। उदाहरण के लिए, एस्पिरिन दुर्लभ मामलों में जिगर को नुकसान पहुंचाने के लिए जाना जाता है, खासकर बच्चों में या ऐसे लोगों में जिन्हें पिछले जिगर की क्षति हुई है। मेथोट्रेक्सेट लिवर को नुकसान पहुंचा सकता है, खासकर शराब पीने वाले लोगों में।
क्यों आमवाती कारक परीक्षण करते हैं?
आमवाती कारक एक आईजीएम प्रोटीन है जो शरीर की प्रतिरक्षा प्रणाली का उत्पादन करता है। स्वप्रतिपिंड अपने स्वयं के ऊतकों को नष्ट करना शुरू करते हैं, गलती से उन्हें विदेशी लोगों के लिए गलती से। 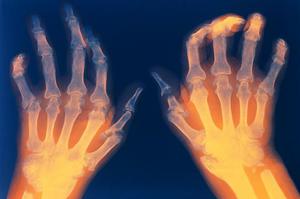 इस तथ्य के बावजूद कि संधिशोथ कारक (आरएफ) पूरी तरह से समझा नहीं गया है, इसकी उपस्थिति विभिन्न रोगों (उदाहरण के लिए, सेरोनॉजेटिव गठिया) को इंगित करती है। समय पर विश्लेषण से आप बीमारी का इलाज शुरू कर सकते हैं और संभावित जटिलताओं से बच सकते हैं।
इस तथ्य के बावजूद कि संधिशोथ कारक (आरएफ) पूरी तरह से समझा नहीं गया है, इसकी उपस्थिति विभिन्न रोगों (उदाहरण के लिए, सेरोनॉजेटिव गठिया) को इंगित करती है। समय पर विश्लेषण से आप बीमारी का इलाज शुरू कर सकते हैं और संभावित जटिलताओं से बच सकते हैं।
वे गुर्दे के कार्य को मापते हैं। क्रिएटिनिन मांसपेशियों का एक सामान्य अपशिष्ट है। इसका एक उच्च स्तर का मतलब है कि शरीर से अपशिष्ट निकालने के लिए गुर्दे पर्याप्त रूप से काम नहीं करते हैं। ये परीक्षण रक्त में यूरिक एसिड की मात्रा को मापते हैं। गाउट वाले लोगों में आमतौर पर यूरिक एसिड का उच्च स्तर होता है, जो क्रिस्टल में बनता है, जो तब जोड़ों और अन्य ऊतकों में जमा होता है। हालांकि, उच्च यूरिक एसिड के स्तर वाले सभी लोगों में गाउट नहीं होता है।
प्रतिरक्षा प्रणाली को यह समझने में मदद करने के लिए समझाया जाता है कि प्रतिरक्षाविज्ञानी रक्त परीक्षण क्यों किया जाता है। प्रतिरक्षा प्रणाली है प्राकृतिक रक्षा विदेशी आक्रमणकारियों जैसे बैक्टीरिया या वायरस से जीव। कभी-कभी प्रतिरक्षा प्रणाली नष्ट हो जाती है और अपने स्वयं के शरीर की कोशिकाओं और विदेशी आक्रमणकारियों के बीच अंतर करने की क्षमता खो देती है। ऑटोइम्यून बीमारियों में, प्रतिरक्षा प्रणाली अपने सेल शरीर के खिलाफ लड़ती है जैसे कि वे आक्रमणकारी थे। जब एक आक्रमणकारी, जैसे कि वायरस, शरीर में प्रवेश करता है, तो वायरस वह बनाता है जिसे एंटीजन कहा जाता है।
इस तरह के निदान की पुष्टि करने में आमवाती कारक का विश्लेषण अपरिहार्य माना जाता है:
- (75% मामलों में वृद्धि);
- sjogren सिंड्रोम (60-70% मामलों में वृद्धि)।
इसके अलावा, विश्लेषण अन्य बीमारियों के साथ किया जाता है, उदाहरण के लिए, गाउट, विभिन्न संक्रमणों और कुछ प्रकार के ऑन्कोलॉजी के साथ। इसके अलावा, एक बढ़ा हुआ रुमेटी कारक आंतरिक अंगों (ज्यादातर फेफड़े, गुर्दे और यकृत) के रोगों का संकेत दे सकता है।
एक झूठी सकारात्मक आरएफ क्या है?
शरीर की प्रतिरक्षा प्रणाली प्रतिजन से लड़ती है, एक एंटीबॉडी का निर्माण करती है। जब प्रतिरक्षा प्रणाली शरीर में अपने स्वयं के कोशिकाओं के खिलाफ लड़ती है, तो यह शरीर पर हमला करने वाले ऑटोएंटिबॉडी बनाता है। एन्टीनायक्लियर एंटीबॉडी स्वप्रतिपिंड हैं जो शरीर के स्वयं के कोशिकाओं के नाभिक पर प्रतिक्रिया करते हैं जब इन सेल भागों को संयुक्त आक्रमणकारियों के लिए गलत किया जाता है।
कई प्रकार के आमवाती रोगों को ऑटोइम्यून बीमारियों के रूप में जाना जाता है। इन रोगों का पता शरीर की प्रतिरक्षा प्रणाली की खराबी से लगाया जा सकता है। दोष के आधार पर, जोड़ों की मांसपेशियों, त्वचा के आंतरिक अंगों, आंख की रक्त वाहिकाओं या श्लेष्म झिल्ली में सूजन हो सकती है। यदि आपके डॉक्टर को संदेह है कि आपको ऑटोइम्यून बीमारी हो सकती है, तो आमतौर पर प्रतिरक्षाविज्ञानी परीक्षणों का आदेश दिया जाता है। इस तरह के परीक्षणों में एंटी-रूमेटाइड कारक एंटी-न्यूक्लियर एंटीबॉडी और मानव ल्यूकोसाइट एंटीजन ऊतक ऊतक शामिल हैं।
Sjogren के सिंड्रोम और ऑटोइम्यून ऊतक क्षति का कारण बन सकता है। अंतर यह है कि संधिशोथ जोड़ों का एक विकृति है, और सोजग्रीन रोग अंतःस्रावी तंत्र के संयोजी ऊतकों में एक असामान्यता है।
इस पदार्थ की मात्रात्मक गणना नहीं की जाती है, इस कारण से, प्रयोगशाला परिणामों के अनुसार, हम केवल इस बारे में बात कर सकते हैं कि क्या यह रक्त में आदर्श है या असामान्यता है।
यह मापता है कि क्या रुमेटी कारक नामक एक असामान्य एंटीबॉडी की एक निश्चित मात्रा रक्त में है। रुमेटीइड गठिया वाले अधिकांश लोगों के रक्त में रुमेटी कारक की एक बड़ी मात्रा होती है। हालांकि, रुमेटीइड गठिया वाले 20 प्रतिशत तक वयस्कों में उनके रक्त में रुमेटी कारक कभी नहीं हो सकता है। इसके विपरीत, लगभग 85 प्रतिशत किशोर संधिशोथ बच्चों में रुमेटी कारक के लिए नकारात्मक हैं। यह ध्यान रखना महत्वपूर्ण है कि एक सकारात्मक संधिशोथ कारक की उपस्थिति निदान में मदद करेगी, लेकिन परीक्षण स्वयं अंतिम नहीं है।
लेकिन यह याद रखना चाहिए कि रूसी संघ में एक नकारात्मक विश्लेषण बीमारी की अनुपस्थिति का संकेत नहीं देता है। क्योंकि रक्त में किसी पदार्थ का पता नहीं लगने पर सेरोनगेटिव आर्थराइटिस होता है, लेकिन एंटीबॉडी के निर्माण के खिलाफ जोड़ों की एक महत्वपूर्ण वृद्धि और विकृति (पॉलीआर्थराइटिस या गाउट के साथ) देखी जा सकती है। 
संधिशोथ कारक संवेदनशील नहीं है और न ही गठिया से या उससे नियंत्रित करने के लिए पर्याप्त विशिष्ट है। यह लिंफोमा के विकास की भविष्यवाणी करने के लिए Sjogren की बीमारी के रोगियों में भी देखा जाता है। रुमेटी कारक का उत्पादन प्रतिरक्षा प्रणाली का एक तरीका हो सकता है ताकि तिल्ली और अन्य प्रतिरक्षा अंगों द्वारा उन्हें हटाने की सुविधा के लिए प्रतिरक्षा परिसरों को बढ़ाया जा सके।
एंटीन्यूक्लियर एंटीबॉडी परीक्षण। वे स्वप्रतिपिंडियों का एक समूह पाते हैं जो ज्यादातर लोगों में ल्यूपस और स्क्लेरोडर्मा के साथ-साथ गठिया के साथ कई लोगों में पाए जाते हैं। ये ऑटोएंटिबॉडी कोशिकाओं के नाभिक में एंटीजन के साथ प्रतिक्रिया करते हैं। एंटीबॉडीज का सुझाव है कि ऑटोइम्यून बीमारी मौजूद हो सकती है, हालांकि कई लोग अनुभव करते हैं सकारात्मक परिणाम और एक गंभीर बीमारी के बहुत कम सबूत हैं। विशिष्ट एंटी-परमाणु एंटीबॉडी परीक्षण कुछ आमवाती रोगों के निदान में उपयोगी होते हैं जो बिगड़ा प्रतिरक्षा प्रणाली से जुड़े होते हैं।
रुमेटी कारक: बढ़ा हुआ या सामान्य
आमवाती कारक की दर 0 से 14 आईयू / एमएल है। इस मामले में जब संकेतक बढ़ाया जाता है, तो हम यह अनुमान लगा सकते हैं कि एक ऑटोइम्यून बीमारी है, जिसका मतलब है कि उपचार शुरू किया जाना चाहिए। लेकिन सटीक निदान का निर्धारण करने के लिए, एक अतिरिक्त अध्ययन करने की सिफारिश की जाती है:
निम्नलिखित परीक्षणों के नाम अधिक जटिल ध्वनि परीक्षणों के लिए संक्षिप्त हैं। जिन रोगों के लिए उनका उपयोग किया जाता है उनमें शामिल हैं। ये परीक्षण रक्त में घूमने वाले पूरक प्रोटीन की मात्रा को मापते हैं। पूरक परीक्षणों में एंटीजन के साथ एंटीबॉडी प्रतिक्रियाएं शामिल हैं। ये परीक्षण आमतौर पर सक्रिय ल्यूपस वाले लोगों का निदान या निगरानी करने के लिए किया जाता है। ल्यूपस वाले लोगों में अक्सर पूरक की सामान्य मात्रा से कम होती है, खासकर गुर्दे की क्षति के साथ।
मानव ल्यूकोसाइट ऊतक ऊतक पर परीक्षण। ये परीक्षण रक्त में कुछ "आनुवंशिक मार्कर" या संकेतों का पता लगाते हैं। यह परीक्षण स्वस्थ आबादी के 5-10% में भी सकारात्मक है। इसकी सामग्री का निर्धारण करने के लिए, मूत्र के नमूने पर कई अलग-अलग परीक्षण किए जा सकते हैं।
- प्रभावित क्षेत्र का अल्ट्रासाउंड;
- अंगों का एक्स-रे;
- पर विश्लेषण सी-रिएक्टिव प्रोटीन.
केवल मानक जिस पर पैथोलॉजी का पता नहीं लगाया गया है और आमवाती कारक प्रकट होता है, और अन्य विश्लेषणों में विचलन भी नहीं होता है, यह इंगित कर सकता है कि किसी व्यक्ति में कोई ऑटोइम्यून विचलन नहीं है।
फिर भी, जोड़ों की सतहों की छोटी विकृति (गाउट या एक बीमारी जैसे कि सेरोनिगेटिव गठिया), एक विशेषज्ञ को रूसी संघ (मानक या विचलन) के लिए एक विश्लेषण करना चाहिए, क्योंकि संधिशोथ घाव के साथ, उपचार तुरंत शुरू किया जाना चाहिए।
टेस्ट से पता चलता है कि क्या मूत्र में लाल प्रोटीन होता है रक्त कोशिकाओं या कई अन्य असामान्य पदार्थ। इन पदार्थों का पता लगाने से ल्यूपस जैसे कुछ आमवाती रोगों में गुर्दे की क्षति का संकेत हो सकता है। कुछ दवाएं, जैसे कि सोना और पेनिसिलिन, मूत्र के माध्यम से प्रोटीन की हानि हो सकती हैं।
यह परीक्षण सभी का मूल्यांकन करता है मूत्र एकत्र किया 24 घंटे से अधिक की अवधि। कभी-कभी क्रिएटिनिन, जो 24 घंटे के मूत्र के नमूने से होकर गुजरा है, को क्रिएटिनिन रक्त परीक्षण की तुलना में गुर्दे के कार्य की स्पष्ट तस्वीर प्रदान करने के लिए मापा जाता है। मूत्र एसिड आधारित कैल्शियम और प्रोटीन परीक्षण कभी-कभी 24 घंटे के नमूने पर भी किए जाने की आवश्यकता होती है।
यह ध्यान दिया जाना चाहिए कि स्वस्थ लोगों में आरएफ भी बढ़ जाता है। इस तरह की घटनाएं बहुत कम ही देखी जाती हैं और अभी भी उनकी कोई वैज्ञानिक व्याख्या नहीं है। कभी-कभी प्रसवोत्तर अवधि में महिलाओं में एक बढ़े हुए रुमेटी कारक होता है। ऐसे मामलों में, विशेष उपचार की आवश्यकता नहीं होती है, और कुछ समय बाद रक्त में आमवाती कारक का मान बहाल हो जाता है।
आर्टिक्युलर और सक्शन में सुई डालना या इसमें से श्लेष द्रव को निकालना डॉक्टर को बहुमूल्य जानकारी प्रदान कर सकता है। आमतौर पर यह प्रक्रिया डॉक्टर के कार्यालय में की जाती है। आमतौर पर यह रक्त से अधिक दर्द का कारण नहीं बनता है। द्रव की जांच से पता चल सकता है कि सूजन का कारण क्या है, जैसे कि यूरिक एसिड क्रिस्टल, गाउट या बैक्टीरिया का एक निश्चित संकेत, संक्रमण का संकेत। यदि क्रिस्टल पाए जाते हैं, तो सही। दवा। यदि एक संक्रमण का पता चला है, तो इसके कारण होने वाले विशिष्ट बैक्टीरिया की पहचान की जा सकती है, और सबसे प्रभावी एंटीबायोटिक निर्धारित किया जा सकता है।
एक गलत सकारात्मक परिणाम क्यों होता है?
आज, कई लोग अक्सर सवाल पूछते हैं: क्यों एक रुमेटी कारक परीक्षण के दौरान स्वस्थ लोगों के पास गैर-आदर्श (गलत-सकारात्मक परिणाम) है?  विशेषज्ञ इसे इस तरह से समझाते हैं:
विशेषज्ञ इसे इस तरह से समझाते हैं:
संयुक्त आकांक्षा कभी-कभी एक बुरी तरह से सूजन वाले जोड़ों के दर्द से राहत दे सकती है। आमतौर पर, एक कॉर्टिकोस्टेरॉइड को लंबे समय तक सूजन को कम करने के लिए एक सुई के माध्यम से प्रशासित किया जाता है - कई मामलों में तीन महीने तक और कई मामलों में कई महीनों या वर्षों तक। कॉर्टिकोस्टेरॉइड्स हाइड्रोकार्टिसोन से जुड़ी दवाओं का एक समूह है, जो शरीर में निर्मित एक प्राकृतिक हार्मोन है। कॉर्टिकोस्टेरॉइड सूजन को कम करने में बहुत सहायक होते हैं।
एक रुमेटी कारक क्या है: अवधारणा और आदर्श
आपका डॉक्टर निदान की पुष्टि करने या रोग की स्थिति की जांच करने के लिए एक माइक्रोस्कोप के तहत जांच के लिए बायोप्सी का आदेश दे सकता है। तीन सबसे आम बायोप्सी में एक त्वचा और गुर्दे की मांसपेशी बायोप्सी शामिल है। यह आमतौर पर ल्यूपस, सोरियाटिक गठिया, या गठिया के अन्य रूपों का निदान करने के लिए किया जाता है जो त्वचा से जुड़े होते हैं। स्थानीय संवेदनाहारी का उपयोग करने के बाद, त्वचा का एक छोटा टुकड़ा हटा दिया जाता है।
- शरीर में वायरस के लिए एंटीबॉडीज हैं (उदाहरण के लिए, वाहक में विभिन्न रूपों हेपेटाइटिस);
- जीवाणुओं के प्रभाव में एंटीबॉडी का उत्परिवर्तन होता है;
- एलर्जी होती है।
पूर्वगामी से, यह निम्नानुसार है कि रूसी संघ ऑटोइम्यून असामान्यताओं का एक पूर्ण संकेतक नहीं है।
आरएफ क्यों बढ़ रहा है?
कई कारक हैं जो आरएफ में वृद्धि का कारण बनते हैं। इनमें शामिल हैं:
वे त्वचा की बायोप्सी के समान हैं, सिवाय इसके कि सर्जन को ऊतक में गहरा जाना पड़ता है। मांसपेशी बायोप्सी का उपयोग मांसपेशी फाइबर क्षति के संकेतों को देखने के लिए किया जाता है। यह जानकारी पॉलीमायोसिटिस या वास्कुलिटिस के निदान की पुष्टि करने में मदद कर सकती है। यह आमतौर पर ल्यूपस जैसी बीमारी से नुकसान के संकेतों की जांच के लिए किया जाता है। वे आमतौर पर पीठ के माध्यम से सुई पास करके और परीक्षा के लिए कुछ ऊतक निकालकर प्रदर्शन किया जाता है।
अन्य बायोप्सी कम लगातार आधार पर की जाती हैं। इनमें फेफड़े और रक्त वाहिका बायोप्सी की सिनोवियल लार ग्रंथि शामिल हैं। कभी-कभी संधिशोथ के लिए मेथोट्रेक्सेट प्राप्त करने वाले लोगों में क्षति के संकेतों की जांच के लिए जिगर की बायोप्सी की जाती है।
रूसी संघ में एक विश्लेषण सबसे अधिक बार किया जाता है यदि संयुक्त रोगों (सेरोनोएगेटिव आर्थराइटिस) का संदेह होता है। कभी-कभी यह विश्लेषण उन महिलाओं के लिए निर्धारित किया जाता है जिनके दर्द प्रसवोत्तर अवधि में लंबे समय तक समाप्त नहीं होते हैं। रूसी संघ पर किए गए विश्लेषण प्रारंभिक चरण बीमारियों, आपको उपचार को आसान बनाने की अनुमति देता है।
विश्लेषण की तैयारी में, यह आवश्यक है:

यदि परीक्षणों से पता चला कि आरएफ थोड़ा बढ़ गया है, तो घबराने की जरूरत नहीं है। यह सूचक शरीर की विशेषताओं पर निर्भर हो सकता है। हमारे समय में पूर्ण आदर्श को प्राप्त करना असंभव है, इसलिए, डॉक्टरों का यह विश्वास करने के लिए उपयोग किया जाता है कि पूरी तरह से स्वस्थ लोग बस मौजूद नहीं हैं।
परिणामों को डिक्रिप्ट कैसे करें
एक निदान करने और फिर पर्याप्त उपचार निर्धारित करने के लिए, परिणाम के एक प्रतिलेख को रोग के लक्षणों और नैदानिक \u200b\u200bपाठ्यक्रम के साथ संयोजन में व्याख्या की जानी चाहिए।
उन्नत आरएफ और गठिया के लक्षणों के साथ, परिणामों का एक प्रतिलेख संधिशोथ की उपस्थिति को इंगित करता है। यदि अन्य बीमारियों के लक्षण दिखाई देते हैं, तो यह तर्क दिया जा सकता है कि वे भी हो सकते हैं। लेकिन एक नकारात्मक परिणाम एक बीमारी की उपस्थिति को बाहर नहीं करता है।
यदि रूसी संघ का आदर्श है, लेकिन बीमारी की उपस्थिति का संदेह है, तो एक व्यापक परीक्षा आवश्यक है।
बच्चों में आरएफ
बच्चों में आरएफ के कारण वयस्कों में रोग की शुरुआत के कारणों से भिन्न होते हैं। बच्चों में, रूसी संघ को विकास की अवधि (16 वर्ष तक) के दौरान देखा जा सकता है। सबसे अधिक बार, रूसी संघ के बच्चों में, यह स्थानांतरित होने के बाद दिखाई देने में सक्षम है वायरल संक्रमण। इसे देखते हुए, बाल रोग विशेषज्ञ एक अलग परीक्षा नहीं देते हैं।
जब एक ट्रूमैटोलॉजिस्ट या रुमेटोलॉजिस्ट से चिकित्सा सहायता प्राप्त करना, रोगियों को अक्सर प्रतिरक्षाविज्ञानी रक्त परीक्षण के लिए रेफरल मिलता है। इन परीक्षणों में से एक रुमेटी कारक का स्तर निर्धारित कर रहा है। अधिकांश लोगों को इस प्रकार के विश्लेषण का अस्पष्ट विचार है और यह नहीं पता है कि यह किस उद्देश्य का पीछा करता है। लेकिन संधिशोथ कारक के एक ऊंचे स्तर की पहचान करने से डॉक्टर को प्रारंभिक अवस्था में रोग का निदान करने में मदद मिलती है, जिससे रोग के शीघ्र निपटान की संभावना बढ़ जाती है।
रुमेटी कारक की अवधारणा
रुमेटी कारक की बहुत अवधारणा कई जटिल शब्द हैं। सरल शब्दों में, रुमेटी कारक बैक्टीरिया, वायरस या अन्य कारकों की कार्रवाई द्वारा संशोधित कारक है, एक प्रोटीन जिसे प्रतिरक्षा प्रणाली द्वारा अस्वीकार किया जाना शुरू हुआ। शरीर एक विदेशी शरीर के लिए इस तरह के एक प्रोटीन लेता है और रक्तप्रवाह में एंटीबॉडी की सक्रिय रिहाई शुरू करता है। इसलिए, रुमेटी कारक को अभी भी परिवर्तित गुणों वाले ऑटोइम्यून एंटीबॉडी के एक समूह के रूप में वर्णित किया जा सकता है, जो इम्युनोग्लोबुलिन (आईजीजी) के ऑटोइन्जेन्स के रूप में कार्य करता है।
श्लेष झिल्ली की प्लाज्मा कोशिकाएं एंटीबॉडी का उत्पादन करती हैं, जिन्हें बाद में जोड़ों से संचार प्रणाली में ले जाया जाता है। पहले से ही रक्तप्रवाह में, प्रतिरक्षा परिसरों का निर्माण। इन प्रतिरक्षा समूहों के संचलन से रक्त वाहिकाओं और श्लेष झिल्ली का विनाश होता है।
जैसा कि आंकड़े बताते हैं, शरीर में रुमेटी कारक क्लास एम इम्युनोग्लोबुलिन के रूप में परिभाषित किया गया है (आईजीएम)। सबसे पहले, यह केवल क्षतिग्रस्त संयुक्त में निर्मित होता है, और स्थिति की गिरावट के साथ, लिम्फ नोड्स, अस्थि मज्जा और प्लीहा उत्पादन से जुड़े होते हैं। सबसे अधिक बार, रक्त सीरम में इस इम्युनोग्लोबुलिन की उपस्थिति का प्राथमिक कारण शरीर में बीटा - हेमोलिटिक स्ट्रेप्टोकोकल बैक्टीरिया का प्रवेश है।
रक्त में एंटीबॉडी का जीवन केवल अधिक हो जाता है। यहां तक \u200b\u200bकि लोगों में, बिना किसी स्वास्थ्य शिकायत के, 60 वर्षों के बाद, रक्त परीक्षण अक्सर पी-कारक के लिए एक सकारात्मक प्रतिक्रिया देता है। आधुनिक विज्ञान इस तरह के रूपांतरों की व्याख्या करने में सक्षम नहीं है, न ही यह ऊतक विनाशकारी जीव, स्व-प्रतिरक्षित बीमारियों के कारण की पहचान करने में सक्षम है।
रुमेटी कारक कारक संकेतक
 सार्वजनिक स्वास्थ्य सुविधाएं या निजी क्लीनिक उनके संदर्भ मूल्यों का उपयोग कर सकते हैं, इसलिए एक ही व्यक्ति से लिए गए परीक्षा परिणाम भिन्न हो सकते हैं। प्रयोगशाला रूपों में रुमेटीड कारक इकाइयाँ यू / एमएल या एमई / एमएल। आदर्श रूप से, बिल्कुल स्वस्थ व्यक्ति प्रयोगशाला परीक्षण आमवाती कारक का शून्य मान निर्धारित करना चाहिए। 0 से 10 IU / ml और 10 U / ml के मान सामान्य के एक सामान्य संकेतक हैं।
सार्वजनिक स्वास्थ्य सुविधाएं या निजी क्लीनिक उनके संदर्भ मूल्यों का उपयोग कर सकते हैं, इसलिए एक ही व्यक्ति से लिए गए परीक्षा परिणाम भिन्न हो सकते हैं। प्रयोगशाला रूपों में रुमेटीड कारक इकाइयाँ यू / एमएल या एमई / एमएल। आदर्श रूप से, बिल्कुल स्वस्थ व्यक्ति प्रयोगशाला परीक्षण आमवाती कारक का शून्य मान निर्धारित करना चाहिए। 0 से 10 IU / ml और 10 U / ml के मान सामान्य के एक सामान्य संकेतक हैं।
डॉक्टरों के बीच सबसे लोकप्रिय तरीका पतला करना नहीं है छोटी राशि खून खारा। 1:20 के अनुपात में रक्त की इकाई को खारा की मात्रा के साथ मिलाया जाता है। आमवाती रोगों की अनुपस्थिति में, अध्ययन किया गया संकेतक शून्य के बराबर होगा। इस तरह के निदान के साथ एक बहुत छोटी एकाग्रता व्यावहारिक रूप से महत्वपूर्ण नहीं है, हालांकि, यह संधिशोथ के जोखिम के बारे में चेतावनी दे सकता है। इसलिए, हार मत मानो व्यापक सर्वेक्षण अतिरिक्त विश्लेषणभले ही रुमेटी कारक स्वीकार्य सीमा के भीतर हो।
रूसी संघ के संकेतों के रक्त में उपस्थिति सुस्त बीमारियों की उपस्थिति। अक्सर ऐसा होता है कि विश्लेषण के संतोषजनक परिणाम के साथ, रोग एक लंबा समय यह सावधानी से नकाबपोश है और केवल गंभीर लक्षणों की शुरुआत के साथ, रक्त में आरएफ आदर्श की अधिकता पाई जाती है।
एक गंभीर बीमारी का स्पष्ट प्रमाण (यकृत का सिरोसिस, सोजोग्रेन सिंड्रोम) आमवाती कारक से 2-5 गुना अधिक है।
वैज्ञानिकों के लिए एक स्वस्थ शरीर में एंटी-स्ट्रेप्टोकोकल इम्युनोग्लोबुलिन के गठन का तंत्र अभी भी एक रहस्य है। कभी कभी बढ़ी हुई दर प्रसवोत्तर अवधि में महिलाओं में आरएफ पाया जाता है। रक्त के शारीरिक मापदंडों में ऐसा विचलन एक निश्चित समय के बाद खुद ही गायब हो जाता है।
झूठी सकारात्मक प्रतिक्रिया रुमेटी कारक के विश्लेषण में यदि व्यक्ति संभव है:
- एलर्जी
- वायरस और बैक्टीरिया के कारण एंटीबॉडीज में परिवर्तनशील परिवर्तन होते हैं।
- वायरस प्रोटीन के एंटीबॉडी
- वायरस के संपर्क में आने के कारण नोमा के ऊपर सी-रिएक्टिव प्रोटीन
पी-कारक के विश्लेषण की विशेषताएं
 विश्लेषण के लिए रक्त एक नस से लिया जाता है। एक अपकेंद्रित्र से गुजरते हुए, सीरम को शिरापरक रक्त से अलग किया जाता है, जो कि अध्ययन का प्रत्यक्ष उद्देश्य है। विश्लेषण का सार यह है कि रक्त में मौजूद रुमेटी कारक तैयार समाधान के एंटीबॉडी का जवाब देना शुरू कर देगा। इसका नाम है वायलर गुलाब परीक्षण नॉर्वेजियन इम्यूनोलॉजिस्ट के सम्मान में था। इस तरह के एक और विश्लेषण को लेटेक्स टेस्ट कहा जाता है। उसके अलावा, में प्रयोगशाला की स्थिति कार्बो टेस्टिंग या कार्बो - ग्लोब्युलिन टेस्ट का उपयोग करके तेजी से निदान करें।
विश्लेषण के लिए रक्त एक नस से लिया जाता है। एक अपकेंद्रित्र से गुजरते हुए, सीरम को शिरापरक रक्त से अलग किया जाता है, जो कि अध्ययन का प्रत्यक्ष उद्देश्य है। विश्लेषण का सार यह है कि रक्त में मौजूद रुमेटी कारक तैयार समाधान के एंटीबॉडी का जवाब देना शुरू कर देगा। इसका नाम है वायलर गुलाब परीक्षण नॉर्वेजियन इम्यूनोलॉजिस्ट के सम्मान में था। इस तरह के एक और विश्लेषण को लेटेक्स टेस्ट कहा जाता है। उसके अलावा, में प्रयोगशाला की स्थिति कार्बो टेस्टिंग या कार्बो - ग्लोब्युलिन टेस्ट का उपयोग करके तेजी से निदान करें।
अधिकांश डॉक्टर सहमत हैं कि सबसे विश्वसनीय डेटा प्राप्त करने के लिए, विश्लेषण के कई तरीकों का उपयोग करना आवश्यक है।
मुख्य विश्लेषण के साथ, निदान की पुष्टि करने के लिए निम्नलिखित परीक्षण निर्धारित हैं:
- सामान्य और जैव रासायनिक विश्लेषण रक्त
- यूरीनालिसिस
- श्लेष द्रव विश्लेषण
- एंटीन्यूक्लियर कारक विश्लेषण
एक रुमेटी कारक को रक्त दान करने की तैयारी में, रोगी कुछ नियमों का पालन करना चाहिए:
- रक्त नमूनाकरण, एक नियम के रूप में, सुबह में, दोपहर के भोजन से पहले किया जाता है। विश्लेषण से पहले, किसी भी भोजन को बाहर रखा गया है।
- परीक्षण से एक या दो दिन पहले, आप अपने आप को शारीरिक परिश्रम के लिए उजागर नहीं कर सकते, धूम्रपान न करें और न ही शराब पीएं।
- परसों प्रयोगशाला विश्लेषण नमकीन और तले हुए खाद्य पदार्थों के सेवन को सीमित करें, दवा लेना बंद करें।
आरएफ विश्लेषण अकेले एक उपकरण नहीं है उच्च डिग्री जैसे बीमारी का निदान करना संधिशोथ। आमवाती रोगों के कारणों की पहचान करने के लिए, लक्षणों के व्यापक मूल्यांकन और अन्य प्रकार की परीक्षा की आवश्यकता होती है। सात डायग्नोस्टिक मार्करों में से चार को संधिशोथ के निदान के लिए पर्याप्त माना जाता है। ऐसा ही एक मार्कर है रुमेटाइड फैक्टर टेस्ट।
संधिशोथ कारक की उपस्थिति किन रोगों को इंगित कर सकती है?
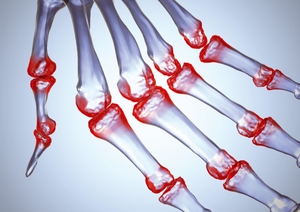
 एक ऊंचा संधिशोथ कारक का सबसे आम कारण संधिशोथ है। इस गंभीर बीमारी की नैदानिक \u200b\u200bतस्वीर पैरों और हाथों पर उंगलियों के छोटे जोड़ों को नुकसान की विशेषता है।
एक ऊंचा संधिशोथ कारक का सबसे आम कारण संधिशोथ है। इस गंभीर बीमारी की नैदानिक \u200b\u200bतस्वीर पैरों और हाथों पर उंगलियों के छोटे जोड़ों को नुकसान की विशेषता है।
चिकित्सा वर्गीकरण रूसी संघ की कई किस्मों को अलग करता है, उनमें से एक किशोरों के अधीन है - यह अभी भी बीमारी है। रुमेटॉइड परीक्षण केवल बीमारी के प्रारंभिक चरण में सलाह दी जाती है, उन्नत रूप के साथ, संकेतक नकारात्मक हो सकते हैं। फेल्टी सिंड्रोम, रुमेटीइड गठिया का एक और ऑटोइम्यून रूप है, जिसे सफेद रक्त कोशिकाओं में कमी के साथ जोड़ा जाता है। रोग का यह दुर्लभ रूप एक तीव्र शुरुआत की विशेषता है।
रक्त में पी-फैक्टर जीवाणु और वायरल उत्पत्ति, ऑन्कोलॉजी दोनों के रोगों के अप्रत्यक्ष संकेत के रूप में काम कर सकता है। कई बीमारियां बड़ी संख्या में वर्ग एम इम्युनोग्लोबुलिन के उद्भव को उत्तेजित कर सकती हैं: मोनोन्यूक्लिओसिस, हेपेटाइटिस, तपेदिक, सिफलिस, एंडोकार्डिटिस, इन्फ्लूएंजा।
आंतरिक अंगों की स्थिति, साथ ही जोड़ों, सीधे रुमेटी विश्लेषण के परिणामों से संबंधित है। पुरानी फेफड़ों की बीमारी (निमोनिया, फाइब्रोसिस, सारकॉइडोसिस) और संरचनात्मक रूप से कार्यात्मक यकृत विकार (हेपेटाइटिस, सिरोसिस, क्रायोग्लोबुलिनमिया) आसानी से पी-फैक्टर बढ़ाने के उत्तेजक बन सकते हैं।
कैंसर के उपचार में विकिरण और कीमोथेरेपी सत्र शामिल होते हैं जो संधिशोथ कारक पर अंकित होते हैं। पी-फैक्टर में वृद्धि और लिम्फोमा के साथ है।
