स्त्रियों में पैल्विक अल्ट्रासाउंड स्त्री रोग के क्षेत्र से संबंधित बीमारियों को निर्धारित करने के लिए किया जाता है। वे इस प्रक्रिया को उपस्थित स्त्री रोग विशेषज्ञ द्वारा निर्धारित करते हैं, जो रोगी की शिकायतों की जांच करने और एक दृश्य परीक्षा आयोजित करने के बाद, प्रारंभिक निदान करता है। और अल्ट्रासाउंड की प्रतिलिपि इस निदान की पुष्टि या खंडन करती है। अल्ट्रासाउंड डायग्नोस्टिक्स एक सुरक्षित, गैर-इनवेसिव प्रक्रिया है और इसमें बहुत कम समय लगता है। यह काफी सस्ती है, यह निजी क्लीनिकों और सामान्य शहर क्लीनिकों दोनों में किया जाता है। पैल्विक अल्ट्रासाउंड प्रक्रिया करने के लिए मुख्य संकेत निचले हिस्से में दर्द होने जैसे लक्षण हैं उदर गुहामें दर्द होता है काठ का या पेरिनेम में, चक्र में खराबी, मासिक धर्म के दौरान बहुत तेज दर्द, मासिक धर्म के बीच के अंतराल में स्पॉटिंग। अल्ट्रासाउंड भी किया जाता है जब एक महिला को गर्भावस्था की पुष्टि करने और भ्रूण के एक अस्थानिक विकास को बाहर करने के लिए संदेह होता है। अल्ट्रासाउंड एक महिला के आंतरिक अंगों की कल्पना करने में मदद करता है, उनकी संरचना की विस्तार से जांच करता है, आस-पास के ऊतक संरचनाएं, उनके विकास में विकृति का पता लगाने और नियोप्लाज्म की उपस्थिति का पता लगाता है।
Jpg "alt \u003d" (!! LANG: पैल्विक अल्ट्रासाउंड" width="640" height="480">!} 
अल्ट्रासाउंड तीन तरीकों से किया जाता है - abdominally, अर्थात्, पेट की त्वचा के माध्यम से, योनि (योनि के माध्यम से) और मलाशय (गुदा के माध्यम से)। बाद के निदान पद्धति का उपयोग बहुत कम किया जाता है। ऐसी परीक्षा उन लड़कियों के लिए की जाती है जो यौन रूप से नहीं रहती हैं ताकि हाइमन को नुकसान न पहुंचे। ट्रांसवजाइनल अल्ट्रासाउंड का संचालन करना सबसे अच्छा है, जो अधिक सटीक परिणाम देता है और ट्रांसएबॉनिअम की तुलना में अधिक जानकारीपूर्ण है। अक्सर, सोनोलॉजिस्ट इन दो शोध विधियों को जोड़ते हैं। सबसे पहले, डॉक्टर पेट के माध्यम से रोगी की जांच करता है, पहले परीक्षा करता है, और फिर योनि परीक्षा करता है। यह न केवल पहचाने गए विकृति विज्ञान की प्रकृति को स्पष्ट करता है, बल्कि गर्भाशय ग्रीवा भी है, जो कि एक पेट की परीक्षा में विचार करना मुश्किल है। दोनों प्रक्रियाएं दर्द रहित हैं, लेकिन योनि जांच का उपयोग करते समय, एक महिला को थोड़ी असुविधा महसूस हो सकती है। अल्ट्रासाउंड की तैयारी सरल है, लेकिन आपको इसकी उपेक्षा नहीं करनी चाहिए। पेट की सामने की दीवार पर परीक्षा को अधिक जानकारीपूर्ण बनाने के लिए, पूर्ण मूत्राशय पर इसका संचालन करना बेहतर है। इसके लिए, रोगी को अल्ट्रासाउंड से कुछ घंटे पहले कई गिलास पानी या चाय पीने की सलाह दी जाती है, तब तक परीक्षा में मूत्राशय को भरने का समय होता है। अल्ट्रासाउंड के लिए पेशाब करना असंभव है, केवल सोनोलॉजिस्ट द्वारा अधिकृत किए जाने पर ही शौचालय जाना संभव होगा। यदि अल्ट्रासाउंड एक जटिल तरीके से किया जाता है, तो प्रक्रिया के बीच में, डॉक्टर योनि को परीक्षा जारी रखने के लिए रोगी को मूत्र खाली करने के लिए कहेंगे।
2.jpg "alt \u003d" (!! लैंग: पैल्विक अल्ट्रासाउंड" width="640" height="480">!} 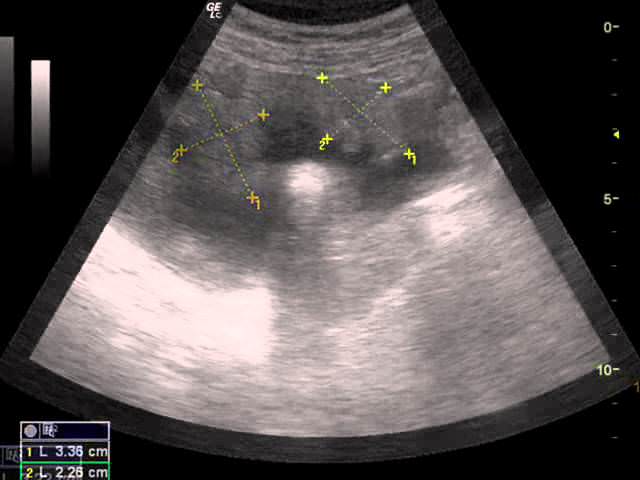
आंतरिक जननांग अंगों और चक्र का अल्ट्रासाउंड
कुछ बीमारियों का निदान करने के लिए, मासिक धर्म के दो दिनों के बीच कुछ दिनों पर करें। यह बहुत महत्वपूर्ण है, क्योंकि एक महीने के भीतर अंडाशय और गर्भाशय की मात्रा में परिवर्तन होता है, उपकला की मोटाई बदलती है - हर महीने महिला का शरीर बच्चे को निषेचन और असर के लिए तैयार करता है। यदि ऐसा नहीं होता है, तो गर्भाशय खुद को साफ करता है और चक्र फिर से शुरू होता है। इन प्रक्रियाओं को परेशान किया जा सकता है: कभी-कभी कूप नहीं पकता है - बुलबुला जिसके अंदर अंडा स्थित है, अक्सर यह रुकावट के कारण फैलोपियन ट्यूब के माध्यम से आगे नहीं बढ़ सकता है। आंतरिक जननांग अंगों के कामकाज में गड़बड़ी का एक अन्य कारण गर्भाशय में उपकला की परिपक्वता नहीं है, इसके परिवर्तन आदि।
तैयारी में आवश्यक रूप से उस दिन का विकल्प शामिल है जब परीक्षा आयोजित की जाएगी। प्रक्रिया के उद्देश्य के आधार पर, वह चक्र के पहले दिनों में एक अल्ट्रासाउंड लिख सकता है, आखिरी या मासिक धर्म के एक चक्र में कई निदान कर सकता है। अधिकांश अध्ययन मासिक धर्म प्रवाह के अंत के तुरंत बाद 5-7 दिनों पर किए जाते हैं।
3.jpg "alt \u003d" (!! लैंग: मासिक धर्म की आवधिकता" width="640" height="480">!} 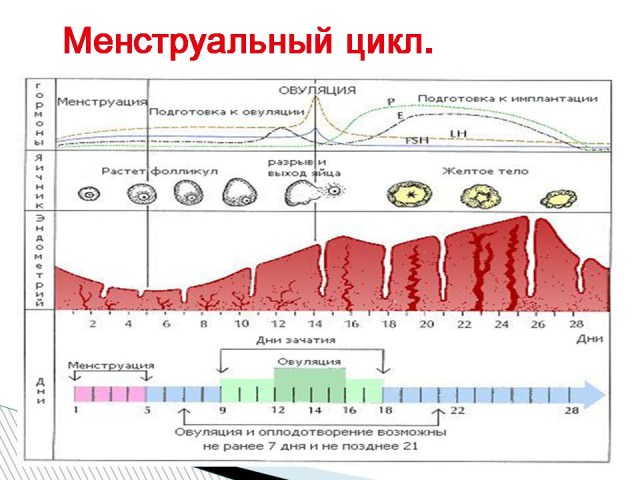
फॉलिकुलोमेट्री एक ऐसी प्रक्रिया है जिसमें डायनामिक्स में अंडे के साथ बुलबुले की परिपक्वता का अध्ययन किया जाता है, अल्ट्रासाउंड एक चक्र में तीन बार किया जाता है - पहले दिनों में, बीच में और अंत में। जब बच्चे की गर्भाधान, योजना, या बांझपन की एक प्रारंभिक निदान के साथ तैयारी की जाती है, तो फॉलिकुलोमेट्री एक अनिवार्य अध्ययन है।
नैदानिक \u200b\u200bपरिणाम क्या कहते हैं?
यदि निदान की तैयारी सही ढंग से की जाती है, तो प्राप्त आंकड़ों का डिक्रिप्शन यथासंभव सटीक और सही होगा। एक मरीज में अल्ट्रासाउंड के साथ, निम्न मापदंडों का अध्ययन किया जाता है:
- उदर गुहा में गर्भाशय की स्थिति;
- इसकी आकृति और आयाम;
- एंडोमेट्रियल मोटाई;
- दीवारों की echogenicity।
सामान्य, यानी स्वस्थ, दाईं ओर थोड़ा ढलान के साथ गर्भाशय माना जाता है। यदि दूसरी दिशा में गर्भाशय का मोड़ है, तो यह एक विकृति नहीं है, लेकिन इस मामले में महिला को बच्चे को गर्भ धारण करने में समस्या हो सकती है।
रोग परिवर्तनों के बिना अंग की आकृति चिकनी, स्पष्ट होनी चाहिए। किसी भी अनियमितता एक सौम्य या घातक प्रकृति के नियोप्लाज्म का संकेत है।
यदि आकृति की कल्पना करते समय स्पष्टता की कमी है, तो यह अंगों या आसपास के ऊतकों में भड़काऊ प्रक्रियाओं का प्रमाण है।
4.jpg "alt \u003d" (!! LANG: अल्ट्रासाउंड के परिणाम क्या हैं" width="640" height="480">!} 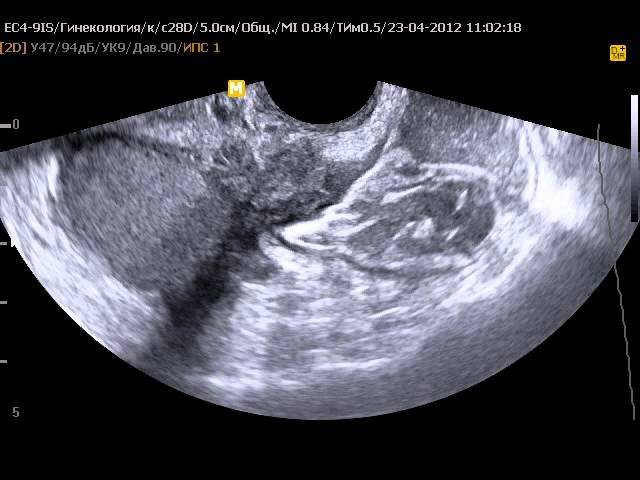
एक स्वस्थ अवस्था में, गर्भाशय के निम्नलिखित आयाम होते हैं: 7 सेमी लंबा, 6 सेमी चौड़ा और सामने से 4.2 सेमी पीछे की दीवार। यदि पैरामीटर स्वस्थ से कम हैं, तो निदान "शिशु गर्भाशय" है, जो कि अविकसित है। अंग के आकार में वृद्धि गर्भावस्था की शुरुआत या एक ट्यूमर (फाइब्रॉएड, कैंसर) को इंगित करती है। यदि कोई परिवर्तन नहीं हैं, तो गर्भाशय की दीवारों के इकोस्ट्रक्चर को सजातीय क्षेत्रों के बिना सजातीय किया जाएगा, जो एक सौम्य या घातक प्रकृति के नियोप्लाज्म की अभिव्यक्तियां हैं।
एक अलग और अक्सर अध्ययन किया जाने वाला पैरामीटर गर्भाशय श्लेष्म की मोटाई है। शरीर के अंदर एंडोमेट्रियम की परत होती है - एक तरह की परत जो आखिरी माहवारी के बाद पहले दिनों से बढ़ती है। गर्भावस्था की अनुपस्थिति में, यह मासिक धर्म के रूप में मांसपेशियों के अंग की गुहा से खारिज और उत्सर्जित होता है। यदि भ्रूण के अंडे गर्भाशय में प्रवेश करते हैं, तो एपिडर्मिस भविष्य के बच्चे के लिए एक प्रकार का बिस्तर बन जाता है और बच्चे के जन्म के बाद ही उत्सर्जित होता है।
अल्ट्रासाउंड की तैयारी में कुछ तिथियों का चयन शामिल है, जिस पर एंडोमेट्रियम की स्थिति की जांच करना सबसे अच्छा है। इसके आधार पर, प्रोटोकॉल के प्रतिलेख में उस चरण पर डेटा होगा जिसमें चक्र के दिए गए दिन एंडोमेट्रियम है।
5.jpg "alt \u003d" (!! लैंग: एंडोमेट्रियम" width="640" height="480">!} 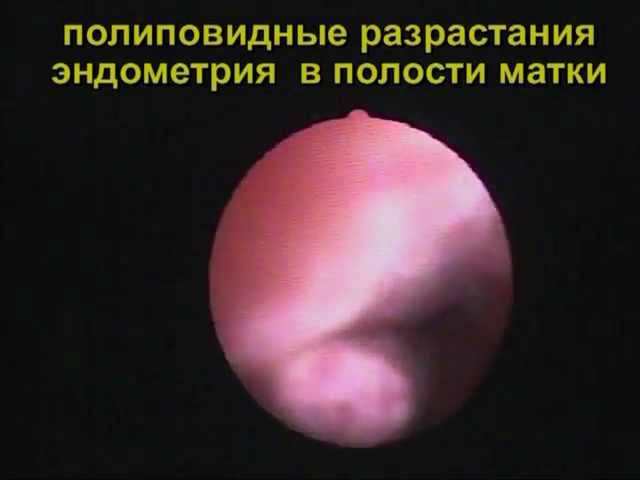
मासिक धर्म के बाद पहले कुछ दिनों में, गर्भाशय एक वसूली चरण से गुजरता है, अर्थात, उत्थान। 3-4 दिनों में, मासिक धर्म के बाद श्लेष्म झिल्ली को बहाल किया जाता है और एक नई परत के विकास की तैयारी कर रहा है। इस अवधि को प्रसार कहा जाता है और इसे दूसरा चरण माना जाता है। इसकी शुरुआत चक्र के 5-7 दिन है। एंडोमेट्रियल परत का मोटा होना बहुत जल्दी बढ़ता है, और 14-15 वें दिन एंडोमेट्रियम के मोटे होने की प्रक्रिया पहले से ही समाप्त हो रही है।
इस बिंदु पर, यह छोटी रक्त वाहिकाओं के साथ पूरी तरह से उग आया है।
अगला तीसरा चरण शुरू होता है, स्रावी। यह चक्र के दूसरे छमाही की शुरुआत है, जब विशेष ग्रंथियां स्रावी स्नेहक का उत्पादन करना शुरू करती हैं, जो अंग म्यूकोसा का एक अभिन्न अंग है। रहस्य का मुख्य कार्य बन्धन में मदद करना है भ्रूण का अंडा गर्भावस्था के दौरान दीवारों के लिए। यदि ऐसा होता है, तो एंडोमेट्रियम में चौथे चरण की शुरुआत होती है - डिसीड्यूलाइज़ेशन। उपकला की संरचना बदलती है, भ्रूण के असर और विकास के लिए सबसे अनुकूल परिस्थितियों का निर्माण करती है। एंडोमेट्रियम और उसके ऊतकों की रक्त वाहिकाएं बदल जाती हैं।
6.jpg "alt \u003d" (!! लैंग: स्वस्थ एंडोमेट्रियम" width="640" height="480">!} 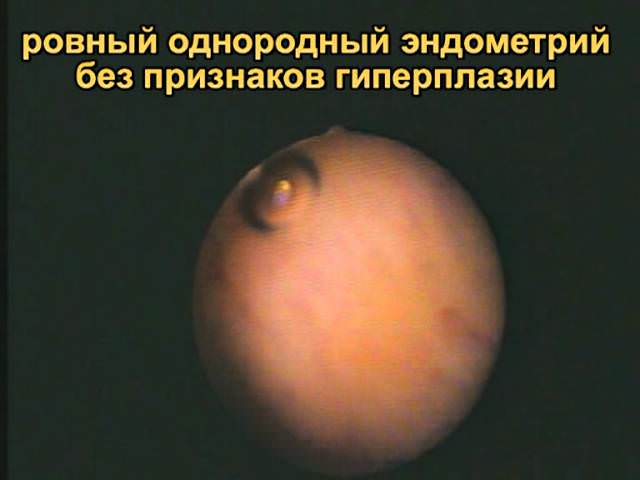
गर्भाशय गुहा की स्थिति का अध्ययन
अल्ट्रासाउंड की प्रक्रिया में, गर्भाशय गुहा की संरचनात्मक विशेषताओं का अध्ययन किया जाता है। एक स्वस्थ रोगी में, यह समरूप होता है, बिना धक्कों और धक्कों के। अंतिम संकेत एंडोमेट्रियल सूजन का परिणाम हैं। यदि एंडोमेट्रियम में सील हैं, तो हाइपोचोइक क्षेत्रों द्वारा अल्ट्रासाउंड पर प्रकट होता है, पॉलीप्स, कैंसर ट्यूमर या फाइब्रॉएड की उपस्थिति का सुझाव देता है।
स्वयं गर्भाशय के अलावा, इसकी गर्दन, फैलोपियन ट्यूब और अंडाशय की भी जांच की जाती है। इन सभी अंगों के लिए मूल आवश्यकता: समरूपता और ऊतकों की स्पष्टता, एकरूपता और ऊतकों की सामान्य इकोोजेनेसिस। इसके अलावा, सभी अंगों को कुछ आकारों के अनुरूप होना चाहिए, जो पैथोलॉजी, सिस्टिक संरचनाओं और सूजन की अनुपस्थिति को दर्शाता है।
एक स्वस्थ महिला को गर्भाशय गुहा में मुफ्त तरल पदार्थ नहीं होना चाहिए। ओव्यूलेशन (फेलोपियन ट्यूब से कूप के बाहर) के तुरंत बाद, चक्र के बीच में अपवाद एक बहुत छोटी राशि है। यदि तरल का पता चला है, तो यह संक्रामक रोगों के विकास का एक लक्षण है।
परिणामों का निर्णय करना हमेशा रोगी के अंतिम निदान और आगे के उपचार की पसंद का आधार होता है।
सामग्री:
गर्भाशय और अन्य पैल्विक अंगों का अल्ट्रासाउंड कैसे किया जाता है?
गर्भाशय और अंडाशय के अल्ट्रासाउंड के लिए तीन मुख्य विधियाँ हैं:
- पेट के माध्यम से (transabdominal अल्ट्रासाउंड),
- योनि के माध्यम से (ट्रांसवेजिनल अल्ट्रासाउंड),
- सोनोहिस्टेरोग्राफी (एसजीएच, ट्रांसवेजिनल अल्ट्रासाउंड, गर्भाशय गुहा में एक विपरीत एजेंट की शुरूआत के साथ)।
एक पेट के अल्ट्रासाउंड का संचालन करने के लिए, डॉक्टर एक महिला के निचले पेट पर लागू होता है छोटी राशि विशेष रूप से एक जेल जो त्वचा के साथ अल्ट्रासाउंड उत्सर्जित करने वाले ट्रांसड्यूसर के संपर्क में सुधार करता है।
एक ट्रांसवेजिनल अल्ट्रासाउंड का संचालन करने के लिए, डॉक्टर महिला की योनि में एक विशेष छोटी जांच डालते हैं।
सोनोहिस्टरोग्राफी (SGH) के लिए, एक ट्रांसवेजिनल अल्ट्रासाउंड का मूल्यांकन करने के लिए सबसे पहले किया जाता है सामान्य स्थिति पैल्विक अंग। उसके बाद, डॉक्टर एंटीसेप्टिक के साथ योनि गुहा और गर्भाशय ग्रीवा की सतह का इलाज करता है और बाँझ खारा (या एक विशेष विपरीत तरल पदार्थ) से भरे सिरिंज से जुड़ी ग्रीवा नहर में एक पतली ट्यूब सम्मिलित करता है। फिर, डॉक्टर ट्रांसवेजिनल अल्ट्रासाउंड को दोहराता है, धीरे-धीरे खारा को गर्भाशय गुहा में इंजेक्ट करता है।
खारा समाधान गर्भाशय की दीवारों को फैलाता है और आपको गर्भाशय गुहा के आंतरिक समोच्च की सटीक जांच करने और फैलोपियन ट्यूब की धैर्यता का आकलन करने की अनुमति देता है (यह एक बच्चे को गर्भ धारण करने में कठिनाइयों के कारण अल्ट्रासाउंड से गुजरने वाली महिलाओं के लिए महत्वपूर्ण है)। यदि फैलोपियन ट्यूब पास करने योग्य हैं, तो खारा जल्दी से गर्भाशय गुहा से श्रोणि गुहा में बहती है और अल्ट्रासाउंड पर ध्यान देने योग्य हो जाती है।
यदि फैलोपियन ट्यूब अगम्य हैं, तो खारेपन के साथ गर्भाशय गुहा को खींचना दर्द का कारण बनता है, और श्रोणि गुहा में कोई मुक्त तरल पदार्थ नहीं पाया जाता है।
गर्भाशय और अन्य पैल्विक अंगों के अल्ट्रासाउंड की तैयारी
तैयारी अल्ट्रासाउंड के प्रकार पर निर्भर करती है। यदि परीक्षा से पहले 1.5-2 घंटे के लिए पेट के माध्यम से अल्ट्रासाउंड का संचालन करने की योजना बनाई गई है, तो आपको 1 लीटर पानी पीना चाहिए और परीक्षा होने तक शौचालय नहीं जाना चाहिए।
यदि एक ट्रांसवेजिनल अल्ट्रासाउंड या एसजीएच की योजना बनाई जाती है, तो मूत्राशय को परीक्षा से पहले खाली किया जाना चाहिए।
मासिक धर्म चक्र के किस दिन गर्भाशय और अंडाशय का अल्ट्रासाउंड किया जाता है?
गर्भाशय और अंडाशय के अल्ट्रासाउंड का दिन परीक्षा के उद्देश्य पर निर्भर करता है। गर्भाशय गुहा की स्थिति का आकलन करने के लिए, अगले माहवारी की शुरुआत के 5-7 दिनों के बाद अल्ट्रासाउंड स्कैन करने की सिफारिश की जाती है।
अंडाशय के कामकाज और कूपिक परिपक्वता की गतिशीलता का आकलन करने के लिए, एक मासिक धर्म चक्र के दौरान कई बार अंडाशय के एक अल्ट्रासाउंड स्कैन की आवश्यकता हो सकती है: दिन के 8-10 दिनों में, 14-16 दिनों में, और दिन 22-24 तक।
गर्भाशय के अल्ट्रासाउंड के परिणामों में संकेतकों की डिकोडिंग और व्याख्या
पैल्विक अल्ट्रासाउंड के दौरान, निम्नलिखित पैरामीटर निर्धारित किए जा सकते हैं:
श्रोणि गुहा में गर्भाशय की स्थिति
आम तौर पर, गर्भाशय को पूर्वकाल (स्थिति एंटेफ्लेक्सियो - एन्टेफ्लेक्सियो) विक्षेपित किया जाता है। गर्भाशय पीठ का विचलन एक असामान्य स्थिति माना जाता है।
गर्भाशय के बाहरी रूप
आम तौर पर, गर्भाशय की आकृति और भी स्पष्ट होनी चाहिए। गर्भाशय की अनियमित आकृति फाइब्रॉएड या ट्यूमर की उपस्थिति का संकेत दे सकती है। गर्भाशय की धुंधली बाहरी आकृति आसपास के ऊतकों की सूजन का संकेत कर सकती है ( parametritis).
गर्भाशय का आकार
- गर्भाशय की लंबाई सामान्य रूप से लगभग 70 मिमी है,
- गर्भाशय की चौड़ाई 60 मिमी है,
- गर्भाशय का अपरोपोस्टीरियर आकार 40 मिमी है।
गर्भाशय के आकार में कमी इसके अविकसितता (इन्फैंटिलिज्म) का संकेत हो सकता है। गर्भावस्था, मायोमा, गर्भाशय कैंसर, एडेनोमायोसिस के दौरान गर्भाशय के आकार में वृद्धि देखी जाती है।
गर्भाशय की दीवारों का इकोस्ट्रक्चर (मायोमेट्रियम)
आम तौर पर, गर्भाशय की दीवारों की एकरूपता समान होनी चाहिए। गर्भाशय (मायोमेट्रियम) की दीवारों में हाइपोचायिक संरचनाओं की उपस्थिति फाइब्रॉएड या ट्यूमर का संकेत हो सकती है।
गर्भाशय म्यूकोसा की मोटाई और संरचना (एंडोमेट्रियम)
एंडोमेट्रियम की मोटाई और संरचना मासिक धर्म चक्र के चरण पर निर्भर करती है।
प्रजनन आयु की महिलाओं में, मासिक धर्म के दौरान (यानी, एक माहवारी की शुरुआत से दूसरे माहवारी की शुरुआत तक), गर्भाशय श्लेष्मा (एंडोमेट्रियम) की मोटाई और संरचना में परिवर्तन होता है।
अल्ट्रासाउंड परिणाम अक्सर एंडोमेट्रियम की स्थिति का संकेत देते हैं, हालांकि, जैसा कि लेख में दिखाया गया है कि गर्भाशय के कैंसर से सुरक्षा के मुद्दों पर महिलाओं के लिए वैज्ञानिक रूप से आधारित मार्गदर्शिका। एंडोमेट्रियम की स्थिति का आकलन करने के लिए निदान। प्रजनन आयु की महिलाओं में एंडोमेट्रियल हाइपरप्लासिया का उपचार, इस पैरामीटर का कोई नैदानिक \u200b\u200bमूल्य नहीं है।
उत्थान का दौर(पहला चरण, मासिक धर्म की शुरुआत से मासिक धर्म चक्र के 3-4 दिनों तक)।
इस अवधि के दौरान, मासिक धर्म के बाद गर्भाशय श्लेष्म पूरी तरह से बहाल हो जाता है।
प्रसार चरण (दूसरा चरण, मासिक धर्म चक्र के 5-7 दिनों से 14-15 दिनों तक)।
प्रसार चरण में, गर्भाशय की श्लेष्म झिल्ली जल्दी से मोटी हो जाती है और रक्त वाहिकाओं के साथ छिड़ जाती है। मासिक धर्म चक्र के इस चरण में, एंडोमेट्रियम की मोटाई 3-6 मिमी (5-7 दिनों पर) से 8-15 मिमी (दिन 11-14) तक पहुंच सकती है।
श्रोणि के विकृति अल्ट्रासाउंड केवल एक चिकित्सक द्वारा किया जाता है, न कि एक सोनोलॉजिस्ट द्वारा।
यही है, यह बताने के लिए कि आप से क्या पाया गया, यह डरावना है या नहीं, इसका इलाज कैसे किया जाना चाहिए, यह एक प्रसूति-स्त्री रोग विशेषज्ञ, यूरोलॉजिस्ट या प्रोक्टोलॉजिस्ट को परीक्षा के बाद जारी किए गए शोध प्रोटोकॉल के आधार पर होना चाहिए।
चिकित्सक उन आंकड़ों की तुलना करता है जो उन्हें उन शिकायतों और लक्षणों के साथ प्रपत्र पर प्रदान किए जाते हैं जो विशेष रूप से आपके द्वारा निर्धारित किए जाते हैं।
नतीजतन, पैथोलॉजी की प्रकृति और आपके उपचार के प्रकार के बारे में एक निष्कर्ष निकाला जाता है।
अध्ययन क्यों किया जाता है?
अल्ट्रासाउंड क्या परिभाषित करता है:
- क्या अंगों के आकार और स्थानीयकरण सामान्य हैं?
- क्या सूजन के कोई लक्षण हैं
- श्रोणि अंगों पर कोई ट्यूमर, अल्सर या अन्य निर्माण होते हैं
- कैसे कृत्रिम हैं विदेशी निकायों (महिलाओं में अंतर्गर्भाशयी उपकरण, पुरुषों में फैलोप्रोस्टेसिस)
- क्या कोई गर्भावस्था है
शोध के तरीके क्या हैं
अल्ट्रासाउंड प्रोटोकॉल आवश्यक रूप से इंगित करता है कि अध्ययन कैसे किया गया (निर्भर करता है) - प्राप्त आंकड़ों की सटीकता इस पर निर्भर करती है।
अध्ययन की तैयारी प्रक्रिया
यह अल्ट्रासाउंड डायग्नोस्टिक्स की विधि पर आधारित है (चाहे अल्ट्रासाउंड योनि विधि द्वारा, सही तरीके से या पेट की दीवार के माध्यम से किया जाएगा)।
अल्ट्रासाउंड कैसे किया जाता है
संबंधित अनुभाग में वर्णित है। हम केवल इस बात पर ध्यान देते हैं कि चुने हुए शोध पद्धति और तैयारी की गुणवत्ता के आधार पर, प्राप्त परिणाम की सटीकता निर्भर करती है।
अनुसंधान डेटा की व्याख्या
संकेतक जैसे:
- प्रत्येक अंगों की स्थलाकृति (स्थान)
- अंग आकार
- रूप
- संरचनाओं का भेदभाव
- आकृति (चाहे चिकनी, स्पष्ट हो या न हो)
- इकोोजेनेसिटी की प्रकृति।

उनमें से प्रत्येक के परिणाम निदान के रूप (प्रोटोकॉल) में दर्ज किए जाते हैं। उपरोक्त संकेतकों के अतिरिक्त शामिल होना चाहिए:
- मासिक धर्म चक्र का दिन (यह दर्शाता है कि महिला रजोनिवृत्ति अवधि में है)
- जिस तरह से नैदानिक \u200b\u200bप्रक्रिया की जाती है
- एक प्रमुख कूप की उपस्थिति / अनुपस्थिति
- (एंडोमेट्रियम) गर्भाशय की।
डिक्रिप्शन में उनके मापदंडों का आकलन शामिल है आयु मानदंडसाथ ही पैथोलॉजिकल संरचनाओं (ट्यूमर, अल्सर, मुक्त तरल पदार्थ) की उपस्थिति या अनुपस्थिति, उनकी विशेषताएं।
सामान्य और विकृति विज्ञान
श्रोणि अंगों का विवरण सामान्य है:
- गर्भाशय (लंबाई x चौड़ाई x मोटाई): बच्चे की उम्र में - रजोनिवृत्ति की शुरुआत के 20 साल बाद - 5 x 5.4 x 3.5 सेमी, - 4.2 x 4.4 x 3 सेमी
- गर्भाशय इकोोजेनेसिटी - सजातीय
- गर्भाशय के समरूप भी स्पष्ट हैं
- एम-इको मोटाई चक्र के दिन पर निर्भर करती है
- डिम्बग्रंथि आयाम (लंबाई x चौड़ाई x मोटाई): बच्चे की उम्र में - 3.6 x 1.9 x 2.6 सेमी
- प्रोस्टेट के आयाम (लंबाई x चौड़ाई x मोटाई): 25-35 x 25-40 x 1.7-2 मिमी
- प्रोस्टेट के समोच्च स्पष्ट हैं, यहां तक \u200b\u200bकि
- प्रोस्टेट की मात्रा - 20-27 cc
- प्रोस्टेट की इकोोजेनेसिटी सजातीय है, बिना हाइपो के foci के बिना - या हाइपरेचो
- बीज पुटिकाएं 1 सेमी व्यास तक एनीकोइक लम्बी संरचनाओं की तरह दिखती हैं।
निदान क्या दिखा सकते हैं
- अंग विकास संबंधी असामान्यताएं
- गर्भाशय फाइब्रॉएड
- horionkartsinomu
- endometriosis
- endometritis
- शरीर और गर्भाशय ग्रीवा का कैंसर
- डिम्बग्रंथि पुटी
- डिम्बग्रंथि पुटी के पैरों का मरोड़
- अंडाशय के एपोप्लेक्सी (ऊतक में रक्तस्राव)
- पॉलीसिस्टिक अंडाशय
- सौम्य और घातक डिम्बग्रंथि ट्यूमर
- डिम्बग्रंथि फोड़ा
- ट्यूब में मवाद या भड़काऊ तरल पदार्थ का संचय
- श्रोणि में द्रव
- प्रोस्टेट या सेमिनल पुटिकाओं के सौम्य और घातक ट्यूमर
- प्रोस्टेट या वीर्य पुटिकाओं की सूजन।
अपने निष्कर्ष में, डॉक्टर वर्णन करता है कि क्या जांच किए गए अंगों में विचलन हैं, वे क्या हैं (उदाहरण के लिए, गर्भाशय की एम-गूंज का एक मोटा होना), क्या पैथोलॉजिकल संरचनाओं का पता चलता है, अध्ययन की प्रतिध्वनि क्या दिखती है। महिलाओं में, वे लिखती हैं कि क्या पता चला तस्वीर मासिक धर्म चक्र के दिन से मेल खाती है।
प्राप्त आंकड़ों को कैसे समझना है, इसका क्या मतलब है और इसका इलाज कैसे किया जाता है, अध्ययन के लिए भेजने वाले डॉक्टर को विस्तार से बताना चाहिए।
प्रक्रिया के माध्यम से कहाँ जाना है
उपस्थित चिकित्सक आपको एक सार्वजनिक अस्पताल में अनुसंधान से गुजरने के लिए निर्देश देंगे, महिलाओं का परामर्श या क्लीनिक।
इस तरह के निदान की लागत न्यूनतम है, यह नि: शुल्क भी किया जा सकता है।
आप विशेष (यूरोलॉजिकल, स्त्री रोग) क्लीनिकों, बहु-विषयक केंद्रों में अल्ट्रासाउंड डायग्नोस्टिक्स से भी गुजर सकते हैं।
परीक्षा के लिए कीमत 900-2500 रूबल है, ट्रांसवजाइनल के लिए - 1200-1600 रूबल, ट्रांसरेक्टल - 300-4000 रूबल।
अल्ट्रासाउंड निदान के बिना आधुनिक स्त्री रोग, प्रजनन और प्रसूति विज्ञान की कल्पना करना काफी मुश्किल है। यह अध्ययन अक्सर महिलाओं में किया जाता है।
अल्ट्रासाउंड रोगों, विचलन, असामान्यताओं की पुष्टि करने के लिए किया जाता है। गर्भावस्था के दौरान उन्हें कई बार हेरफेर किया जाता है। नवीनतम उपकरण आपको सर्जिकल हस्तक्षेप के बिना शरीर के अंदर देखने की अनुमति देता है।
दरअसल, महिलाओं में श्रोणि के अल्ट्रासाउंड की व्याख्या एक जटिल विश्लेषण है, जिसे केवल एक विशेषज्ञ द्वारा किया जाना चाहिए। हालांकि, मरीज इस बात में रुचि रखते हैं कि डॉक्टर के निष्कर्ष में इन रहस्यमय योगों का क्या अर्थ है।
महिलाओं में पैल्विक अंगों का अल्ट्रासाउंड एक प्रसूति-स्त्रीरोग विशेषज्ञ द्वारा निर्धारित किया जाता है। हेरफेर के तुरंत बाद, एक प्रोटोकॉल आपके हाथों में पड़ता है, जिसमें आंतरिक अंगों की सभी बारीकियों, आकार और संरचनात्मक विशेषताएं निर्धारित की जाती हैं। परिणाम कैसे डिक्रिप्ट किए जाते हैं, इसका अंदाजा लगाने के लिए, आपको कुछ डेटा जानना होगा।
श्रोणि अंगों में शामिल हैं: फैलोपियन ट्यूब, आंतों, मूत्राशय, गर्भाशय, ग्रीवा नहर और गर्भाशय ग्रीवा के साथ अंडाशय।
मूत्राशय को छोड़कर आरेख में दिखाए गए सभी अंग, अध्ययन की वस्तु हैं
अध्ययन के परिणाम काफी हद तक निदान के दिन पर निर्भर करते हैं।
सोनोलॉजिस्ट आपको बताती है कि सभी धारणाएं सिर्फ अनुमान हैं, निदान नहीं।
प्रोटोकॉल में दर्ज डेटा एक निष्कर्ष हो सकता है, लेकिन अंतिम निदान एक स्त्री रोग विशेषज्ञ द्वारा किया जाता है। दो-अपने आप में संकेतक को समझने का प्रयास गलत हो सकता है, जिससे आप भ्रम की स्थिति में आ सकते हैं
अल्ट्रासोनिक संकेतों की व्याख्या की विशेषताएं: क्या देखा जा सकता है?
अगर आपको भेजा गया है तो चिंता न करें अल्ट्रासाउंड परीक्षा। इसका मतलब यह नहीं है कि डॉक्टरों को आवश्यक रूप से एक विकृति मिलेगी। अनुकूल परिणाम भी संभव है। प्रत्येक महिला को पता होना चाहिए कि अल्ट्रासाउंड स्कैन के साथ क्या देखा जा सकता है:
- श्रोणि गुहा में स्थित अंगों का आकार;
- स्थान और संभावित दोष;
- असामान्य या सामान्य संरचना;
- एंडोमेट्रियल स्थिति और उसके दोष;
- प्रमुख रोम और उनके आकार की संख्या;
- एक घातक या सौम्य प्रकृति के ट्यूमर (फाइब्रॉएड, अल्सर, पॉलीप्स);
- पाठ्यक्रम और गर्भावस्था की विशेषताएं;
- गर्भाशय ग्रीवा;
- अंतर्गर्भाशयी गर्भ निरोधकों की स्थिति।
सामान्य अवस्था में, ध्वनि तरंगें महिला शरीर के ऊतकों से होकर गुजरती हैं। सतहों से दर्शाते हुए, वे स्क्रीन पर प्रसारित होते हैं:
- एनीकोइक (खाली),
- हाइपेरचो (नेत्रहीन भरा),
- हाइपोचोइक (कम अधिभोग),
- isoechoic image।
हार्डवेयर इंटरफ़ेस का उपयोग करके, इन ऑब्जेक्ट्स को मापा जाता है। प्रत्येक संकेतक पर अधिक विस्तार से विचार करें, और यह भी पता करें कि कौन से अल्ट्रासाउंड परिणाम सामान्य हैं और कौन से नहीं हैं।
नैदानिक \u200b\u200bपरिणाम एक स्नैपशॉट है, जिसके डिकोडिंग से विशेषज्ञ रोगी के अंगों की स्थिति पर निष्कर्ष निकाल सकेगा
प्रजनन अंग
पर अल्ट्रासाउंड निदान विशेषज्ञ हमेशा गर्भाशय की स्थिति पर ध्यान देता है। सामान्य अवस्था में, वह नेत्रहीन शरीर की ऊर्ध्वाधर रेखा को पार करती है, आगे की ओर भटकती है। प्रोटोकॉल में आप "ऐंटेफ्लेक्सियो" चिह्न देख सकते हैं।
यदि "रेट्रॉफ़्लेक्सियो" की रिकॉर्डिंग है, तो यह जननांग अंग के मोड़, इसके विचलन को इंगित करता है। स्त्री रोग में, यह एक अलग विकृति नहीं माना जाता है, लेकिन समान शारीरिक संरचना वाली महिलाओं के लिए गर्भवती होना मुश्किल है।
शब्द "lateroflexio" कम आम है। वह रिपोर्ट करता है कि गर्भाशय का शरीर पेरिटोनियम की तरफ की दीवार के करीब है।
गर्भाशय का आकार सीधे इस बात पर निर्भर करता है कि रोगी को कितनी गर्भधारण और प्रसव हुआ था। डेटा के सही आकलन के लिए, डॉक्टर को जन्मों और धारणाओं की संख्या के बारे में बताना आवश्यक है, भले ही बाद में गर्भपात (गर्भपात) समाप्त हो गया हो।
गर्भाशय की लंबाई लगभग 4.5 सेंटीमीटर है। यदि जन्म हुए थे, तो यह 5. तक बढ़ जाता है। कई बच्चों वाली महिलाओं के लिए, यह मान 5-6 मिमी से बढ़ता है, जो आदर्श से विचलन नहीं है। चौड़ाई 4.5 से 5 सेंटीमीटर से भिन्न होती है, और मोटाई - 3 से 4 तक।
गर्भाशय के आंतरिक भाग के मानदंड और विकृति
आंतरिक भाग का आवश्यक रूप से मूल्यांकन किया जाता है, जिसके बारे में प्रविष्टियों को एक अलग प्रोटोकॉल इकाई में निकाला जाता है। गर्भाशय के श्लेष्म की स्थिति इस बात पर निर्भर करती है कि अध्ययन किस चक्र से किया गया था। एंडोमेट्रियम की मोटाई विशेष रूप से अस्थिर है। कई मामलों में, संकेतक एक महिला के स्वास्थ्य की स्थिति पर निर्भर करते हैं।
- पहले 5 दिनों में, यह मान 4 मिमी तक है। एंडोमेट्रियम खराब दिखाई देता है।
- 7 दिनों तक, संरचना एक समान रहती है, और मोटाई 2 मिमी बढ़ जाती है।
- 10 दिन पर, मोटा होना, अल्ट्रासाउंड के साथ, 9 मिमी का एंडोमेट्रियम निर्धारित किया जाता है।
- ओव्यूलेशन से पहले, श्लेष्म झिल्ली इकोोजेनिक हो जाती है, इसकी सामान्य मोटाई 1.5 सेमी है।
- 18 वें दिन तक, विकास दर कम हो जाती है। इस अवधि के दौरान, आप 16 मिमी की मोटाई के साथ एंडोमेट्रियम पा सकते हैं।
- लगभग 23 दिनों में, यह मान पूरे चक्र के लिए अधिकतम द्वारा निर्धारित किया जाता है। मोटाई 2 सेमी तक है।
- चक्र के अंत तक, श्लेष्म झिल्ली रिवर्स परिवर्तन से गुजरती है, 1.6 सेमी की मोटाई लेती है। यदि गर्भाधान नहीं होता है, तो मासिक धर्म कुछ दिनों के भीतर शुरू होता है।
- आंतरिक गर्भाशय गुहा चक्र के सभी दिनों में चिकनी और स्पष्ट रहना चाहिए। यदि कोई नियोप्लाज्म इसमें मौजूद है, तो यह एक विकृति का संकेत देता है।
नीचे हम आदर्श से विचलन के मुख्य डिकोडिंग पर विचार करेंगे।
adnexa
गर्भाशय के उपांग में अंडाशय और फैलोपियन ट्यूब शामिल हैं। बाद वाला अल्ट्रासाउंड नहीं किया जा सकता है। इसे निम्नानुसार डिक्रिप्ट किया जा सकता है: यदि सोनोलॉजिस्ट एक नोट करता है कि फैलोपियन ट्यूब की कल्पना नहीं की जाती है, तो यह आदर्श है। इससे भी बदतर जब वे दिखाई देते हैं।
एंडोमेट्रियम की तरह अंडाशय, चक्र के दौरान परिवर्तन से गुजरता है। औसत सामान्य मूल्यमासिक धर्म चक्र की शुरुआत में प्राप्त 3/2/3 सेमी है। जब उन में रोम बढ़ने लगते हैं, तो उपांग बढ़ जाते हैं।
यदि आप ओव्यूलेशन से पहले एक अल्ट्रासाउंड करते हैं, तो आप प्रमुख रोम की संख्या को ट्रैक कर सकते हैं। यह हमेशा निष्कर्ष निकाला जाता है। राज्य और माध्यमिक रोम की संख्या से, एक महिला की प्रजनन क्षमता का न्याय कर सकती है।
ओव्यूलेशन के दिन, एक अंडा जारी करने के लिए तैयार प्रमुख गठन, लगभग 2.5 सेंटीमीटर है। अंडाशय में "एक्स" के एक घंटे के बाद, एक अल्ट्रासाउंड स्कैन कॉर्पस ल्यूटियम को दर्शाता है।
अक्सर, विशेषज्ञ "कॉर्पस ल्यूटियम सिस्ट" को रिकॉर्ड करते हैं। डरो मत, यह सामान्य है। मासिक धर्म के आगमन के साथ, यह गठन गायब हो जाएगा। बड़े कॉर्पस ल्यूटियम अप्रत्यक्ष रूप से गर्भाधान का संकेत दे सकता है।
इसके साथ ही
पैल्विक अंगों में प्रवेश करने वाली आंत और मूत्राशय की आमतौर पर अल्ट्रासाउंड द्वारा जांच नहीं की जाती है। इन अंगों को स्कैन करने के लिए अतिरिक्त तैयारी की आवश्यकता होती है, जो महिलाओं के क्लासिक अध्ययन के मामले में नहीं है।
गर्भावस्था के दौरान
पर प्रारंभिक तिथियां अल्ट्रासाउंड के साथ गर्भधारण, महत्वपूर्ण संकेतकों पर नजर रखी जाती है: भ्रूण के अंडे का आकार, इसके लगाव का स्थान, गर्भावधि उम्र, एंडोमेट्रियम और गर्भाशय ग्रीवा की स्थिति, कॉर्पस ल्यूटियम की उपस्थिति। मानदंड में विविधताओं की एक विस्तृत श्रृंखला है।
बच्चे के असर के दौरान, मूल्य हर दिन बदलते हैं। यदि आप गर्भावस्था के दौरान एक अल्ट्रासाउंड करते हैं, तो इसे डिक्रिप्ट करना मुश्किल नहीं लगता है। आमतौर पर, सभी मानक संकेतक प्रोटोकॉल शीट में लिखे जाते हैं। उनके आगे, आप अपने अर्थों की खोज कर सकते हैं और उनकी तुलना कर सकते हैं।
दूसरी तिमाही से, पैल्विक अंगों की स्थिति को आमतौर पर ध्यान में नहीं रखा जाता है। किसी विशेषज्ञ के लिए गर्भकालीन आयु, भ्रूण के आकार, उसके अंगों, प्रणालियों और अंगों की व्यवहार्यता का मूल्यांकन करना अधिक महत्वपूर्ण है।
इस तरह की एक परीक्षा आपको भ्रूण के विकास में संभावित असामान्यताओं की पहचान करने की अनुमति देती है, साथ ही साथ चिकित्सक को अपरा गर्भपात के संकेत या सहज गर्भपात के जोखिम का पता लगाने की अनुमति देती है।
आदर्श से विचलन: सोनोलॉजिस्ट के रिकॉर्ड क्या करते हैं
के लिए उचित डिक्रिप्शन महिलाओं में श्रोणि का अल्ट्रासाउंड यह जानना आवश्यक है कि विशेषज्ञ के इन या अन्य रिकॉर्डों का क्या मतलब है।
सामान्य स्थिति से गर्भाशय का विचलन अप्रत्यक्ष रूप से आसंजनों या सूजन की उपस्थिति का संकेत दे सकता है। तरल आमतौर पर उत्तरार्द्ध में जोड़ा जाता है, जो आसन्न अंतरिक्ष में पाया जाता है।
यदि जननांग अंग की गुहा में नियोप्लाज्म पाया जाता है, तो हम पुटी, मायोमा या पॉलीप के बारे में बात कर सकते हैं। उनकी उपस्थिति का कारण हार्मोनल विफलता है, लगातार सर्जिकल हस्तक्षेप, संक्रामक प्रक्रियाएं, और इसी तरह। अक्सर नियोप्लाज्म के साथ, गर्भाशय का आकार इसके आदर्श से अधिक होता है।
एंडोमेट्रियल मोटाई अपने मानक मूल्यों से अधिक हाइपरप्लासिया की रिपोर्ट कर सकती है। अपर्याप्त रूप से ज्वालामुखीय श्लेष्म सतह अक्सर हार्मोनल विफलता का संकेतक बन जाता है।
यदि एक अल्ट्रासाउंड के दौरान, एक विशेषज्ञ कल्पना फैलोपियन ट्यूब का पता लगाता है, तो यह सूजन का संकेत है। वे इस क्षेत्र में विकसित एक अस्थानिक गर्भावस्था के साथ भी निर्धारित किए जा सकते हैं।
जननांग अंग के आकृति के धुंधले क्षेत्र एक भड़काऊ प्रक्रिया की रिपोर्ट करते हैं, और असमान क्षेत्र एक मायोमा, कैंसर या अन्य प्रकार के ट्यूमर का संकेत देते हैं।
पता लगाने पर विषम संरचना ग्रीवा नहर या इसके अकारण विस्तार से, आपको सूजन या संक्रमण का संदेह हो सकता है जो यौन संपर्क के माध्यम से प्राप्त किया गया था।
डिम्बग्रंथि की सूजन उनके विकृत रूपरेखा द्वारा इंगित की जाती है।
यदि अंग का आकार बहुत बड़ा है, तो पॉलीसिस्टिक या एक एकल नियोप्लाज्म पर संदेह किया जा सकता है। सभी डिम्बग्रंथि ट्यूमर कार्यात्मक और गैर-कार्यात्मक हैं। अल्ट्रासाउंड पर, यह सुझाव देने की बहुत संभावना है कि पुटी एक या किसी अन्य प्रजाति की है।
संक्षेप में कहना
महिलाओं के लिए पेल्विक अल्ट्रासाउंड एक बहुत ही महत्वपूर्ण निदान प्रक्रिया है जो आपको अंगों की आंतरिक स्थिति का आकलन करने, बीमारियों और असामान्यताओं की पहचान करने की अनुमति देती है। प्रक्रिया पूरी तरह से दर्द रहित है, यह आधे घंटे से अधिक नहीं रहता है। यदि अल्ट्रासाउंड आपको करने की सिफारिश की जाती है, तो इसे मना न करें।
कई मरीज़ स्वयं डेटा को समझने की कोशिश करते हैं। बेशक, आप कोशिश कर सकते हैं, लेकिन आपको दिल से अटकलें नहीं लेनी चाहिए। केवल एक स्त्री रोग विशेषज्ञ ही सही निदान कर सकता है। इसलिए, डॉक्टर को सोनोलॉजिस्ट द्वारा देखे गए मूल्यों को समझना चाहिए। अच्छे परिणाम, बीमार मत बनो!
