महिला प्रकृति की सबसे खूबसूरत रचना है, और मुख्य बात - स्वास्थ्य के बारे में नहीं भूलना महत्वपूर्ण है।
एक महिला के लिए, इस शब्द का अर्थ एक बड़ी ज़िम्मेदारी होनी चाहिए, क्योंकि उसका मुख्य कार्य जीनस को जारी रखना है। यह महिला शरीर के इस सबसे महत्वपूर्ण कार्य के लिए जिम्मेदार है - प्रजनन प्रणाली, जिसके स्वास्थ्य को पहले स्थान पर ध्यान देना चाहिए।
पेल्विक अल्ट्रासाउंड एक सुरक्षित और दर्द रहित परीक्षण है जो श्रोणि छवियों को बनाने के लिए ध्वनि तरंगों का उपयोग करता है। परीक्षा के दौरान, अल्ट्रासाउंड मशीन श्रोणि क्षेत्र में ध्वनि तरंगें भेजती है, और चित्र कंप्यूटर पर रिकॉर्ड किए जाते हैं। काले और सफेद चित्र श्रोणि की आंतरिक संरचनाएं दिखाते हैं, जैसे मूत्राशय, साथ ही लड़कियों, अंडाशय, गर्भाशय, गर्भाशय ग्रीवा और फैलोपियन ट्यूब में।
डॉक्टर श्रोणि क्षेत्र में अल्ट्रासाउंड का आदेश देते हैं जब वे "श्रोणि क्षेत्र में एक समस्या के बारे में चिंतित होते हैं।" पेल्विक अल्ट्रासाउंड का उपयोग पेल्विक क्षेत्र में अंगों के आकार, आकार और स्थिति को निर्धारित करने के लिए किया जा सकता है और पेल्विक क्षेत्र में ट्यूमर, अल्सर या अतिरिक्त तरल पदार्थ का पता लगा सकता है और पेल्विक दर्द जैसे लक्षणों का कारण खोजने में मदद करता है, पेशाब के साथ कुछ समस्याएं, या लड़कियों में असामान्य मासिक धर्म में रक्तस्राव। ।
कई कारक हैं जो प्रजनन प्रणाली के रोगों का कारण बन सकते हैं। अपने शरीर से अप्रिय कॉल से बचने के लिए, आपको नियमित रूप से एक चिकित्सा परीक्षा से गुजरना होगा।
अल्ट्रासाउंड का इतिहास
आधुनिक दुनिया श्रोणि अंगों की जांच के लिए अल्ट्रासाउंड सबसे सुलभ और सूचनात्मक तरीकों में से एक है।
गर्भावस्था के दौरान बच्चे के विकास और विकास की निगरानी के लिए अल्ट्रासोनिक हिप जोड़ों का उपयोग किया जाता है और गर्भावस्था की कुछ समस्याओं का निदान करने में मदद कर सकता है। एक नियम के रूप में, आपको श्रोणि अल्ट्रासाउंड की तैयारी के लिए कुछ विशेष करने की आवश्यकता नहीं है, हालांकि डॉक्टर आपके बच्चे को परीक्षा से पहले बहुत सारे तरल पदार्थ पीने के लिए कह सकते हैं ताकि वह पूर्ण मूत्राशय के साथ पहुंचे।
यदि अल्ट्रासाउंड में किया जाता है आपात स्थिति, आपके बच्चे को अंतःशिरा कैथेटर के माध्यम से या मूत्राशय को भरने में मदद करने के लिए एक मूत्र कैथेटर के माध्यम से तरल पदार्थ दिया जा सकता है। आपको परीक्षण शुरू करने से पहले अपने बच्चे को लेने वाली किसी भी दवा के बारे में तकनीशियन को बताना होगा।
अल्ट्रासोनिक तरंगों की खोज सबसे पहले 1794 में इटली में लाजारो स्पल्नजानी ने की थी।
कई वैज्ञानिक इस खोज में रुचि रखते थे और 1 9 4 9 में अमेरिकी वैज्ञानिक डगलस हॉरी की सरलता के लिए धन्यवाद, दुनिया में पहला चिकित्सा अल्ट्रासोनिक उपकरण दिखाई दिया।
अल्ट्रासाउंड के लाभ
अल्ट्रासाउंड का मुख्य लाभ यह है कि यह शरीर को विकिरण के लिए उजागर नहीं करता है, क्योंकि अल्ट्रासोनिक तरंगें बिल्कुल हानिरहित हैं। निदान विषय का कारण नहीं बनता है बेचैनीएक अपेक्षाकृत त्वरित प्रक्रिया है और इसे कई बार असीमित संख्या में किया जा सकता है। मोटापा और उपलब्धता सामान्य अनुसंधान में हस्तक्षेप कर सकते हैं। एक बड़ी संख्या में हवा उदर गुहा.
पैल्विक अल्ट्रासाउंड अस्पताल के रेडियोलॉजी विभाग या रेडियोलॉजी सेंटर में किया जाएगा। आत्मविश्वास सुनिश्चित करने के लिए माता-पिता आमतौर पर अपने बच्चे के साथ जा सकते हैं। आपके बच्चे को चीर पोशाक में बदलने और मेज पर झूठ बोलने के लिए कहा जाएगा। कमरा आमतौर पर अंधेरा होता है, इसलिए कंप्यूटर स्क्रीन पर छवियों को स्पष्ट रूप से देखा जा सकता है। अल्ट्रासाउंड इमेजिंग में प्रशिक्षित एक तकनीशियन श्रोणि क्षेत्र के ऊपर निचले पेट पर एक पारदर्शी, गर्म जेल फैलाएगा, जो ध्वनि तरंगों के संचरण में मदद करता है।
निदान क्या दिखा सकते हैं
तकनीशियन तो जेल के माध्यम से छोटी छड़ी को स्थानांतरित करता है। ट्रांसड्यूसर उच्च-आवृत्ति ध्वनि तरंगों का उत्सर्जन करता है, और कंप्यूटर मापता है कि वे शरीर से कैसे लौटते हैं। कंप्यूटर इन ध्वनि तरंगों को छवियों में बदलता है जिनका विश्लेषण करने की आवश्यकता होती है। कभी-कभी एक डॉक्टर आपके बच्चे से मिलने और कुछ और शॉट्स लेने के लिए परीक्षण के अंत में आता है। यह आमतौर पर 30 मिनट से कम समय लेता है।
महिला श्रोणि एनाटॉमी
आंतरिक महिला जननांग अंग श्रोणि क्षेत्र में स्थित हैं। इनमें शामिल हैं: अंडाशय या उपांग - एक युग्मित अंग, अंडे के परिपक्वता और संरक्षण के लिए एक जगह, बड़ी संख्या में हार्मोन का उत्पादन; गर्भाशय - भ्रूण अपनी गुहा में विकसित और बढ़ता है; फैलोपियन ट्यूब - अंडाशय से गर्भाशय तक पारित करने के लिए एक अंडे के लिए जगह।
श्रोणि का अल्ट्रासाउंड दर्द रहित है। आपका बच्चा संवेदक को स्थानांतरित करते समय निचले पेट पर हल्का दबाव महसूस कर सकता है। प्रक्रिया के दौरान अपने बच्चे से झूठ बोलने के लिए कहें ताकि ध्वनि तरंगें सही छवियां बना सकें। एक तकनीशियन आपके बच्चे को विभिन्न पदों पर लेटने या अपनी सांस को संक्षिप्त रूप से रखने के लिए कह सकता है।
बच्चे अल्ट्रासाउंड रूम में रो सकते हैं, खासकर यदि उन्हें संयमित किया जा रहा है, लेकिन यह प्रक्रिया में हस्तक्षेप नहीं करता है। रेडियोलॉजिस्ट अल्ट्रासाउंड के परिणामों की व्याख्या करेगा, और फिर उस डॉक्टर को जानकारी प्रेषित करेगा जो आपके साथ उनकी समीक्षा करेगा। यदि परीक्षण के परिणाम असामान्य हो जाते हैं, तो डॉक्टर अतिरिक्त परीक्षण का आदेश दे सकता है।
उपांग के साथ अंडाशय को श्रोणि की तरफ की दीवार पर स्थानीयकृत किया जाता है। इसकी सतह छोटे ट्यूबरकल के साथ बिंदीदार होती है - वे स्थान जहाँ रोम छिद्र बाहर निकलते हैं। दो पदार्थ संरचना में प्रतिष्ठित हैं: स्ट्रोमा - अंडाशय और कॉर्टिकल पदार्थ की बाहरी परत - आंतरिक।
कॉर्टिकल पदार्थ में परिपक्वता के विभिन्न चरणों में रोम होते हैं, जिनमें से बिछाने भ्रूण के विकास के दौरान होता है। उनमें से कुछ पकने के बिना मर जाते हैं, जबकि अन्य मासिक धर्म के दौरान मर जाते हैं। यदि अंडे को एक शुक्राणु द्वारा निषेचित किया जाता है - गर्भावस्था होती है।
गर्भाशय के बाहरी रूप
आपातकालीन मामलों में, अल्ट्रासाउंड परिणाम जल्दी से पहुँचा जा सकता है। अन्यथा, वे आमतौर पर 1-2 दिनों में पकाते हैं। ज्यादातर मामलों में, परीक्षण के दौरान परिणाम सीधे रोगी या परिवार को नहीं दिया जा सकता है। पैल्विक अल्ट्रासाउंड के साथ कोई जोखिम नहीं जुड़ा है। भिन्न एक्स-रेइस परीक्षण में विकिरण शामिल नहीं है।
कुछ छोटे बच्चे अल्ट्रासाउंड के लिए इस्तेमाल होने वाले उपकरणों से डर सकते हैं। सरल शब्दों में समझाते हुए कि कैसे एक पैल्विक अल्ट्रासाउंड स्कैन किया जाएगा और ऐसा क्यों किया जाता है किसी भी डर को कम करने में मदद कर सकता है। आप अपने बच्चे को बता सकते हैं कि उपकरण उसके पेट की तस्वीरें खींचता है। अपने बच्चे को तकनीशियनों के सवाल पूछने के लिए प्रोत्साहित करें और प्रक्रिया के दौरान आराम करने की कोशिश करें, क्योंकि तनावपूर्ण मांसपेशियों को सटीक परिणाम प्राप्त करना मुश्किल हो सकता है।
फैलोपियन ट्यूब गर्भाशय को उदर गुहा से जोड़ती है। गर्भाशय से विपरीत छोर पर, उनके पास एक फ़नल है जो सिलिया के साथ समाप्त होता है, अंडाशय के बहुत करीब।
डिंबवाहिनियों का कार्य निषेचित अंडे को प्रतिकूल परिस्थितियों से बचाने के लिए अनुकूल परिस्थितियों का निर्माण करते हुए, गर्भाशय में स्थानांतरित करना है। गर्भाशय नाशपाती के आकार का है और आगे बढ़ने से रोकने के लिए थोड़ा झुका हुआ है। इसमें एक तल (इसका ऊपरी भाग), एक इस्थमस, एक शरीर और एक गर्दन होता है।
यदि आपके पास श्रोणि अल्ट्रासाउंड के बारे में प्रश्न हैं, तो अपने डॉक्टर से बात करें। आप परीक्षा से पहले एक तकनीशियन से भी बात कर सकते हैं। अल्ट्रासाउंड एक सुरक्षित और व्यापक रूप से उपयोग की जाने वाली इमेजिंग तकनीक है। अल्ट्रासाउंड उच्च आवृत्ति ध्वनि तरंगों का उपयोग करके वास्तविक समय में विस्तृत शरीर चित्र बनाता है, जो एक विशेष अल्ट्रासोनिक जांच द्वारा उत्पादित होते हैं जिसे ट्रांसड्यूसर कहा जाता है। इन ध्वनि तरंगों की आवृत्ति मानव कान द्वारा ज्ञात की तुलना में अधिक है, और जब वे शरीर के हिस्से से परिलक्षित होते हैं, तो वे जांच द्वारा पता लगाए जाते हैं और उन छवियों को बनाने के लिए उपयोग किया जाता है जो मॉनिटर पर प्रदर्शित हो सकते हैं।
इस्थमस शरीर और गर्भाशय ग्रीवा के बीच स्थित है, यह भ्रूण के निष्कासन के दौरान अपना मुख्य कार्य करता है - यह कम हो जाता है, जिससे भ्रूण बाहर निकल जाता है; यह इस क्षेत्र में है जो सबसे अधिक बार टूटता है। गर्भाशय का शरीर इसका मुख्य भाग है। गर्भाशय ग्रीवा - मांसपेशी की अंगूठी, योनि में गर्भाशय के संक्रमण का स्थान; केंद्र में स्थित है ग्रीवा नहरजिसके माध्यम से शुक्राणु संभोग के दौरान गर्भाशय में प्रवेश करते हैं।
चूंकि वे वास्तविक समय में कैप्चर किए जाते हैं, उन्हें चलती छवियों के रूप में प्रदर्शित किया जाता है या तो स्थिर या अभी भी नहीं, जो परीक्षण की नैदानिक \u200b\u200bक्षमता को बढ़ाता है। अल्ट्रासाउंड का कोई ज्ञात हानिकारक प्रभाव नहीं है और इसका उपयोग गर्भावस्था, पित्त पथरी और वैरिकाज़ नसों सहित विभिन्न स्थितियों की छवि के लिए किया जा सकता है। वाहिकाओं के माध्यम से रक्त प्रवाह को मापने के लिए अल्ट्रासाउंड का भी उपयोग किया जा सकता है, जब इसे डॉपलर या डुप्लेक्स रंग स्कैनिंग कहा जाता है।
महिला श्रोणि का अल्ट्रासाउंड पेट की जांच करके किया जा सकता है, जिसे ट्रांसबेसिन कहा जाता है, या योनि में सम्मिलन के लिए डिज़ाइन किए गए विशेष जांच का उपयोग करके, ट्रांसवेजिनल कहा जाता है। आपको जिस प्रकार की परीक्षा की आवश्यकता है वह इस बात पर निर्भर करेगा कि आपके डॉक्टर ने क्या अनुरोध किया है और नैदानिक \u200b\u200bस्थिति की प्रकृति की जांच की जा रही है।
डॉक्टर को देखने का कारण
इसके अलावा, निवारक परीक्षा लक्षणों की एक संख्या है, जो की उपस्थिति अस्पताल में तत्काल अपील का कारण है।
इनमें शामिल हैं:
- निचले पेट में ड्राइंग दर्द;
- अनियमित मासिक धर्म चक्र;
- लंबी और भरपूर अवधि (आमतौर पर तीन से सात दिनों तक);
- बांझपन।
निदान का पहला चरण एक अल्ट्रासाउंड होगा, जिसके संकेतक पैथोलॉजी की उपस्थिति या अनुपस्थिति का संकेत देंगे।
आपकी परीक्षा या स्कैन या तो रेडियोलॉजिस्ट या सोनोग्राफर द्वारा की जाएगी। चूंकि परीक्षक स्क्रीन पर चलती छवियों की व्याख्या करता है, इसलिए सटीक जानकारी प्राप्त करना आवश्यक है उच्च डिग्री एकाग्रता। इसलिए, ज्यादातर मामलों में, प्रसूति परीक्षाओं को छोड़कर, रोगी के परिवार और दोस्तों को आमतौर पर प्रक्रिया का पालन करने की अनुमति नहीं होती है। यदि आपके साथ बच्चे हैं, तो आपको परीक्षा के दौरान उन्हें देखने के लिए अपने साथ किसी को लाना होगा।
कृपया परीक्षा से 8 घंटे पहले कम वसा वाले खाद्य पदार्थ खाएं, और फिर परीक्षा समाप्त होने तक अधिक कुछ न करें। आप परीक्षा से 8 घंटे पहले स्पष्ट तरल पी सकते हैं। कृपया अपनी सभी वर्तमान दवाओं को लेना जारी रखें, लेकिन उपवास के दौरान धूम्रपान या चबाने वाली गम से परहेज करें। आपको अपनी नियुक्ति से पहले 90 मिनट से 60 मिनट के बीच धीरे-धीरे 1 लीटर पानी पीने की आवश्यकता होगी।
अल्ट्रासाउंड पर क्या देखा जाता है
विभिन्न घनत्वों के ऊतकों से गुजरने वाली अल्ट्रासोनिक तरंगें स्क्रीन पर एक छवि प्रदर्शित करती हैं। उनके अनुसार, एक डॉक्टर-शोधकर्ता अंगों की ऐसी विशेषताओं को देखता है:
- आयाम, स्थिति, गर्भाशय की आकृति;
- गर्भाशय की दीवारों की इकोस्ट्रक्चर;
- गर्भाशय श्लेष्म (एंडोमेट्रियम) की मोटाई और संरचना;
- गर्भाशय गुहा की दीवारों का आकार और स्थिति;
- गर्भाशय ग्रीवा का आकार और संरचना;
- आकार, आकृति, अंडाशय और उपांग की संरचना;
- फैलोपियन ट्यूब की संरचना, उपांग (हमेशा निर्धारित नहीं);
- आस-पास के अंगों और ऊतकों की स्थिति।
इस प्रकार, अध्ययन के दौरान अंग की संरचना में आदर्श से मामूली विचलन का भी पता लगाया जाता है।
अधिकांश अल्ट्रासाउंड परीक्षाओं के लिए, आपको एक पोशाक में बदलना होगा और एक परीक्षा सोफे पर झूठ बोलना होगा। आप निरीक्षण के दौरान बंद रहेंगे, उस क्षेत्र के अपवाद के साथ जिसमें छवि प्रदर्शित की जाएगी। इष्टतम छवियों के लिए, एक जेल परत को छवि पर लागू किया जाएगा, जिसे प्रदर्शित किया जाएगा ताकि आपके और अल्ट्रासाउंड जांच के बीच अच्छा संपर्क स्थापित हो। परीक्षा के दौरान जांच सीधे जेल और त्वचा पर रखी जाएगी। आपको स्कैन करते समय कुछ सेकंड के लिए अपनी सांस पकड़ने के लिए भी कहा जा सकता है।
अल्ट्रासाउंड परीक्षा के प्रकार और प्रक्रिया के लिए तैयारी
आज चिकित्सा पद्धति में, महिलाओं की प्रजनन प्रणाली के अंगों के अल्ट्रासाउंड के दो तरीके हैं। उनमें से प्रत्येक के पास इसके पेशेवरों और विपक्ष हैं, इसलिए, निदान का उल्लेख करते समय, चिकित्सक रोगी के लिए सबसे उपयुक्त विकल्प का चयन करता है। पहली विधि पेट के गुहा की दीवार के माध्यम से, ट्रांसएबडोमिनली की जाती है। त्वचा के साथ सेंसर के संपर्क को बेहतर बनाने के लिए निचले पेट पर एक विशेष जेल लगाया जाता है।
स्कैनिंग पूरी तरह से दर्द रहित है, हालांकि छवि की गुणवत्ता में सुधार के लिए दबाव लागू किया जा सकता है। अगर यह असहज हो जाए तो सोनोग्राफर को बताएं। कुछ मामलों में, एक ट्रांसवेजिनल स्कैन संकेत दिया जा सकता है। ट्रांसवजाइनल परीक्षाओं को अक्सर गर्भावस्था के पहले तिमाही में और साथ ही गर्भावस्था के अंतिम चरणों में किया जाता है, और कभी-कभी प्राप्त करने के लिए क्लौज़अप पैल्विक अंगों की दृष्टि। ट्रांसवाजिनल स्कैनिंग एक खाली मूत्राशय का उपयोग करके किया जाता है, और परिणामस्वरूप, कई रोगियों को यह अधिक आरामदायक लगता है।
इस पद्धति का सकारात्मक पक्ष यह है कि डॉक्टर एक साथ आस-पास के अंगों की स्थिति की जांच करते हैं और इस प्रक्रिया से असुविधा नहीं होती है। लेकिन पेट की सामने की दीवार पर बड़ी संख्या में ऊतकों की उपस्थिति के कारण, छवि में स्पष्ट स्पष्टता नहीं होगी।
दूसरी विधि ट्रांसवजाइनल है। यह योनि में एक छोटे संवेदक को पेश करके किया जाता है, जिससे रोगी को एक निश्चित असुविधा हो सकती है। परीक्षा के तहत अंगों के सीधे संपर्क में, स्क्रीन पर एक उच्च-परिभाषा छवि प्रदर्शित होती है।
योनि के अंदर डालने से पहले एक छोटी नसबंदी की जांच की जाती है, जो अंगूठे के समान होती है। एक सुरक्षात्मक आवरण को ट्रांसमीटर के ऊपर हर बार इस्तेमाल किया जाता है, ताकि संक्रमण का कोई खतरा न हो। ट्रांसवजाइनल स्कैनिंग केवल अनुरोध पर या नैदानिक \u200b\u200bसंकेतों के अनुसार और रोगी की सहमति से किया जाता है। कृपया सोनोग्राफ के साथ आने वाले किसी भी मुद्दे पर चर्चा करें।
प्रक्रिया में कितना समय लगेगा?
अधिकांश अल्ट्रासाउंड परीक्षाएं 30 मिनट के भीतर पूरी हो जाएंगी, हालांकि कुछ परीक्षाओं में अधिक समय लगेगा, खासकर अगर एक पेट स्कैन के बाद एक ट्रांसवेजिनल स्कैन का संकेत दिया गया हो। रेडियोलॉजिस्ट के लिए इसमें आना और आपसे बात करना और स्क्रीन पर छवियों को देखना असामान्य है। रेडियोलॉजिस्ट तब परीक्षा के दौरान प्राप्त सभी छवियों की व्याख्या करता है और परिणाम आपके डॉक्टर को भेजे जाएंगे।
अल्ट्रासाउंड की तैयारी में, आचरण की विधि पर विचार किया जाना चाहिए। यदि एक त्रैमासिक पेट का अल्ट्रासाउंड निर्धारित है, तो प्रक्रिया से लगभग एक घंटे पहले, आपको एक लीटर पानी पीने की जरूरत है। यह महत्वपूर्ण है कि मूत्राशय द्रव से भरा है क्योंकि अल्ट्रासोनिक तरंगें तरल पदार्थ में फंस जाती हैं। यदि इंट्रावागिनल विधि निर्धारित है, तो मूत्राशय को अध्ययन से पहले खाली किया जाना चाहिए।
साइकिल दिवस चयन
मासिक धर्म चक्र की अलग-अलग अवधि होती है, जिसके दौरान, एक प्रमुख राशि में, अंडाशय एक निश्चित हार्मोन का उत्पादन करते हैं।
जब कूप में परिपक्व होता है, तो गर्भाशय की संरचना बदल जाती है: गुहा में श्लेष्म परत का आकार मोटा हो जाता है और विशेष पदार्थ विकसित होने लगते हैं। भ्रूण के सामान्य गर्भाधान और असर के लिए यह आवश्यक है। यदि गर्भावस्था नहीं होती है, तो श्लेष्म परत को खारिज कर दिया जाता है और स्पॉटिंग के रूप में सामने आता है, जिसे मासिक धर्म कहा जाता है।
स्त्री रोग विशेषज्ञ द्वारा अल्ट्रासाउंड की तारीख चुनी जाती है, आमतौर पर यह चक्र का 5-6 वां दिन होता है, फिर डिक्रिप्शन के परिणामों की रिपोर्ट करता है। लेकिन एंडोमेट्रियम के सबसे सटीक अध्ययन के लिए, निदान आमतौर पर चक्र के दूसरे छमाही (14 दिन से शुरू) में निर्धारित किया जाता है, और अंडाशय के काम का मूल्यांकन करने के लिए, एक मासिक धर्म के दौरान कई बार अल्ट्रासाउंड किया जाता है।
गर्भाशय की अल्ट्रासाउंड परीक्षा की विशेषता
एक अल्ट्रासाउंड के परिणाम प्राप्त करने के बाद, आपको यह समझने की आवश्यकता है कि निष्कर्ष में क्या आदर्श है और क्या नहीं है। यह ध्यान में रखा जाना चाहिए कि मानक संकेतक व्यक्तिगत हैं, क्योंकि वे महिला की उम्र, गर्भधारण की संख्या, प्रसव और गर्भपात पर निर्भर करते हैं। अल्ट्रासाउंड पर, गर्भाशय का अनुप्रस्थ आकार या चौड़ाई निर्धारित की जाती है, सामान्य रूप से उन लोगों में 45-50 मिमी और जिन्होंने जन्म नहीं दिया है और जिन्होंने जन्म दिया है, उनमें 70 मिमी तक; अनुदैर्ध्य या चौड़ाई - उन लोगों में 45-50 मिमी जिन्होंने जन्म नहीं दिया और जन्म देने वालों में 60 मिमी तक; एथेरोपोस्टीरोर या मोटाई - 40-45 मिमी।
 गर्भाशय की स्थिति एक बच्चे की गर्भाधान और असर के लिए महत्वपूर्ण है। आम तौर पर, यह आगे की ओर झुका होता है, जिससे शरीर और गर्भाशय ग्रीवा के बीच एक कोण बनता है। पैथोलॉजिकल गर्भाशय का झुकाव है। एंडोमेट्रियम (श्लेष्म झिल्ली) की मोटाई सीधे मासिक धर्म चक्र के चरण पर निर्भर करती है, इसलिए विभिन्न दिनों पर संख्या भिन्न होगी। उदाहरण के लिए, चक्र के पहले छमाही में, श्लेष्म झिल्ली की मोटाई का मान 0.3 सेमी से 1.0 सेमी, दूसरे में - 1.8 सेमी से 2.1 सेमी है।
गर्भाशय की स्थिति एक बच्चे की गर्भाधान और असर के लिए महत्वपूर्ण है। आम तौर पर, यह आगे की ओर झुका होता है, जिससे शरीर और गर्भाशय ग्रीवा के बीच एक कोण बनता है। पैथोलॉजिकल गर्भाशय का झुकाव है। एंडोमेट्रियम (श्लेष्म झिल्ली) की मोटाई सीधे मासिक धर्म चक्र के चरण पर निर्भर करती है, इसलिए विभिन्न दिनों पर संख्या भिन्न होगी। उदाहरण के लिए, चक्र के पहले छमाही में, श्लेष्म झिल्ली की मोटाई का मान 0.3 सेमी से 1.0 सेमी, दूसरे में - 1.8 सेमी से 2.1 सेमी है।
रजोनिवृत्ति की शुरुआत के साथ, एंडोमेट्रियम की मोटाई स्थिर होती है और 0.5 सेमी से अधिक नहीं होती है। मायोमेट्रियम की सामान्य संरचना के लिए मुख्य मानदंड, उम्र और चक्र के चरण की परवाह किए बिना, एकरूपता है। गर्भाशय ग्रीवा का आकार जन्म की संख्या पर काफी निर्भर करता है और एक महत्वपूर्ण नैदानिक \u200b\u200bमानदंड है। सभी महिलाओं के लिए गर्भाशय ग्रीवा नहर की मोटाई एक - 2-3 मिमी है, लंबाई 29 मिमी उन लोगों के लिए है जिन्होंने जन्म नहीं दिया है और जिन लोगों ने जन्म दिया है उनके लिए 34 मिमी तक, गर्भपात के बाद - 30-31 मिमी।
गर्भाशय के अध्ययन से प्राप्त आंकड़ों के आधार पर, कुछ रोगों की उपस्थिति या अनुपस्थिति का अनुमान लगाया जा सकता है। गलत स्थिति का कारण पैल्विक क्षेत्र में आसंजनों का गठन हो सकता है, जो अक्सर बांझपन की ओर जाता है। गर्भाशय के आकार में आदर्श से बहुत बड़े विचलन के साथ, फाइब्रॉएड या गर्भावस्था की उपस्थिति के बारे में संदेह प्रकट हो सकता है, लेकिन मामूली विचलन से डरो मत। गर्भाशय ग्रीवा की संरचना और आकार में परिवर्तन से सूजन होती है। एंडोमेट्रियम का अत्यधिक मोटा होना हाइपरप्लासिया, एंडोमेट्रियोसिस और यहां तक \u200b\u200bकि कैंसर के संकेतों में से एक है, इसलिए, इन भयानक निदानों को बाहर करने के लिए अतिरिक्त शोध विधियां की जाती हैं।
अंडाशय के अल्ट्रासाउंड डेटा का डिक्रिप्शन
अल्ट्रासाउंड की व्याख्या पर, अंडाशय की विशेषताएं भी अस्थिर हैं और मासिक धर्म चक्र के दिन पर निर्भर करती हैं। सतह में एक स्पष्ट ट्यूब संरचना होनी चाहिए, एक स्वस्थ अंडाशय की मात्रा 2-8 क्यूबिक सेमी है।
चक्र के 3-5 दिनों के लिए सामान्य लंबाई 30 मिमी, चौड़ाई - 25 मिमी, मोटाई - 15 मिमी है। एक स्वस्थ अंडाशय के कोर्टिकल पदार्थ में, अल्ट्रासाउंड के अनुसार, यह 4 से 6 मिमी तक के आकार के कई रोम निर्धारित करता है और एक बड़ा एक प्रमुख होता है।
यदि अध्ययन का निष्कर्ष अंडाशय की मात्रा या आकार में वृद्धि को इंगित करता है, तो हम पॉलीसिस्टिक या सूजन की उपस्थिति को मान सकते हैं।
ट्यूबल परीक्षा
अध्ययन के दौरान फैलोपियन ट्यूब और उपांग की छवि की उपस्थिति ट्यूबल गर्भावस्था, उनकी दीवारों की सूजन या कसने के बारे में बात कर सकती है। आम तौर पर, वे प्रदर्शित नहीं होते हैं, या बमुश्किल ध्यान देने योग्य चित्र बनाते हैं।
आसपास के ऊतक का अल्ट्रासाउंड
मलाशय गर्भाशय के पीछे स्थित है, और चिकित्सा में उनके बीच के स्थान को आमतौर पर पार्श्व या डगलस स्थान कहा जाता है। आम तौर पर इसमें शामिल होता है छोटी राशि तरल। बड़ी मात्रा में तरल पदार्थ की उपस्थिति, इसका प्रसार गर्भाशय के पार्श्व या पूर्वकाल क्षेत्र में होना चाहिए, क्योंकि यह सूजन का संकेत दे सकता है।
स्त्री रोगों के निदान के लिए लगभग सबसे सस्ती विधि है। ज्यादातर मामलों में, अध्ययन की दिशा जारी की जाती है यदि रोगी को उस क्षेत्र में दर्द होता है जहां गर्भाशय और अंडाशय स्थित हैं, काठ का क्षेत्र में या पेरिनेम में।
इसके अलावा, एक अनियमित मासिक धर्म चक्र, मासिक धर्म के दौरान दर्द और मासिक धर्म की अनुपस्थिति के दौरान रक्त निर्वहन की उपस्थिति के मामले में श्रोणि अंगों की एक अल्ट्रासाउंड परीक्षा आवश्यक है। यह भी ध्यान देने योग्य है कि गर्भाशय के अल्ट्रासाउंड को हमेशा एक अस्थानिक गर्भावस्था का निदान करने और भ्रूण की उम्र निर्धारित करने के लिए किया जाता है।
अल्ट्रासाउंड की मदद से सबसे मामूली विचलन की पहचान करना संभव है जो एक बीमारी का संकेत हो सकता है। परीक्षा के बाद, विशेषज्ञ पैल्विक अंगों को बनाता है।
व्यवहार में, छोटे श्रोणि के दो मुख्य अंगों का उपयोग किया जाता है। पहली विधि में पेट की गुहा की दीवारों के माध्यम से प्रक्रिया का कार्यान्वयन शामिल है, दूसरे अवतार में, सेंसर योनि के माध्यम से डाला जाता है। अंतिम विधि अलग है बढ़ी हुई दरें सटीकता और संवेदनशीलता। एक प्रकार या किसी अन्य का अध्ययन करने के बाद निष्कर्ष व्यावहारिक रूप से समान है।
एक पेट में अल्ट्रासाउंड तरीके से पेल्विक अल्ट्रासाउंड का संचालन करने के लिए, विशेषज्ञ परीक्षित क्षेत्र में एक विशेष जेल की पर्याप्त मात्रा लागू करता है। त्वचा के साथ संवेदक के संपर्क में सुधार करना आवश्यक है। एक अनुप्रस्थ परीक्षा आयोजित करने के लिए, विशेषज्ञ योनि के माध्यम से एक विशेष छोटे सेंसर का परिचय देता है। इस सेंसर का उपयोग करके, स्क्रीन पर संबंधित छवि प्राप्त की जाती है। परीक्षा के प्रकार के बावजूद, प्रक्रिया पूरी तरह से दर्द रहित और सुरक्षित है।
सर्वेक्षण की तैयारी के लिए सिद्धांत
प्रारंभ में, रोगी को यह जानने की जरूरत है कि उसे किस प्रकार का पेल्विक अल्ट्रासाउंड सौंपा गया है, और विशेषज्ञ को क्या निष्कर्ष निकालना चाहिए। एक छवि प्राप्त करने के लिए, एक निश्चित आवृत्ति की अल्ट्रासोनिक तरंगों का उपयोग किया जाता है। वे घने तरल पदार्थों को आसानी से पार कर सकते हैं, लेकिन वे हवा के माध्यम से अच्छी तरह से नहीं फैलते हैं। इसलिए, transabdominal परीक्षा के परिणामों को यथासंभव सटीक बनाने के लिए, मूत्राशय को यथासंभव पूर्ण होना चाहिए। इस कारण से, परीक्षा से दो घंटे पहले, अभी भी एक लीटर पानी पीना आवश्यक है और शौचालय में नहीं जाना चाहिए।
ट्रांसवजाइनल परीक्षा आयोजित करते समय, तैयारी थोड़ी अलग होती है। यह वांछनीय है कि मूत्राशय में कुछ भी निहित नहीं है। इसलिए, परीक्षा से पहले, आपको शौचालय जाना चाहिए।
श्रोणि परीक्षा का समय
प्रजनन उम्र की एक महिला में, पूरे मासिक धर्म के दौरान गर्भाशय और अंडाशय लगातार बदल रहे हैं। यह आवश्यक है ताकि एक महिला अपने बच्चे को धारण करने के लिए समय न निकाल सके। इस समय अंडाशय में, एक कूप परिपक्व होता है, जिसमें अंडा होता है, और गर्भाशय की श्लेष्म झिल्ली में काफी वृद्धि होती है और ऐसे पदार्थ उत्पन्न होते हैं जो प्रारंभिक अवस्था में भ्रूण के विकास का समर्थन करते हैं।
पैल्विक अंगों के अल्ट्रासाउंड का समय सीधे उपस्थित चिकित्सक द्वारा निर्धारित किया जाता है। यह प्रोटोकॉल द्वारा पीछा किए गए उद्देश्यों पर निर्भर करता है। ज्यादातर मामलों में, परीक्षा मासिक धर्म के पांचवें और सातवें दिन के बीच की जाती है। रोम के उचित परिपक्वता का आकलन करने के लिए, एक विशेषज्ञ मासिक धर्म चक्र के दौरान कई बार श्रोणि अंगों के अल्ट्रासाउंड की सिफारिश कर सकता है।
गर्भाशय के एक अल्ट्रासाउंड के परिणामों को डिकोड करने के लिए सिद्धांत
पैल्विक अल्ट्रासाउंड का संचालन करते समय, एक विशेषज्ञ को कई मापदंडों का मूल्यांकन करना चाहिए। आइए हम उनमें से प्रत्येक के बारे में अधिक विस्तार से विचार करें। सबसे पहले, गर्भाशय की स्थिति स्थापित करना आवश्यक है। सामान्य स्थिति में, यह आगे विक्षेपित है। यदि गर्भाशय को किसी अन्य दिशा में अस्वीकार कर दिया जाता है, तो यह एक असामान्य स्थिति के रूप में व्याख्या की जाती है, जो गर्भावस्था के दौरान कठिनाइयों का कारण बन सकती है।
सामान्य अवस्था में, गर्भाशय को चिकनी और स्पष्ट बाहरी आकृति की विशेषता होती है। यदि कंटूरों को आसानी से प्रदर्शित नहीं किया जाता है, तो यह माना जा सकता है कि फाइब्रॉएड या अंग ट्यूमर हैं। धुंधला हो जाना रूपरेखा ऊतकों की सूजन को इंगित करता है जो इसे घेरते हैं।
एक सामान्य अवस्था में, गर्भाशय के आयाम इस प्रकार हैं:
यदि गर्भाशय का आकार सामान्य से कम है, तो यह इसके अविकसित होने का संकेत हो सकता है। विपरीत मामले में, जब आयाम काफी बढ़ जाते हैं, तो आप गर्भावस्था, फाइब्रॉएड या कैंसर का निदान कर सकते हैं। गर्भाशय की इकोोजेनिक संरचना एक समान होनी चाहिए। अन्यथा, हम यह निष्कर्ष निकाल सकते हैं कि एक रसौली है।
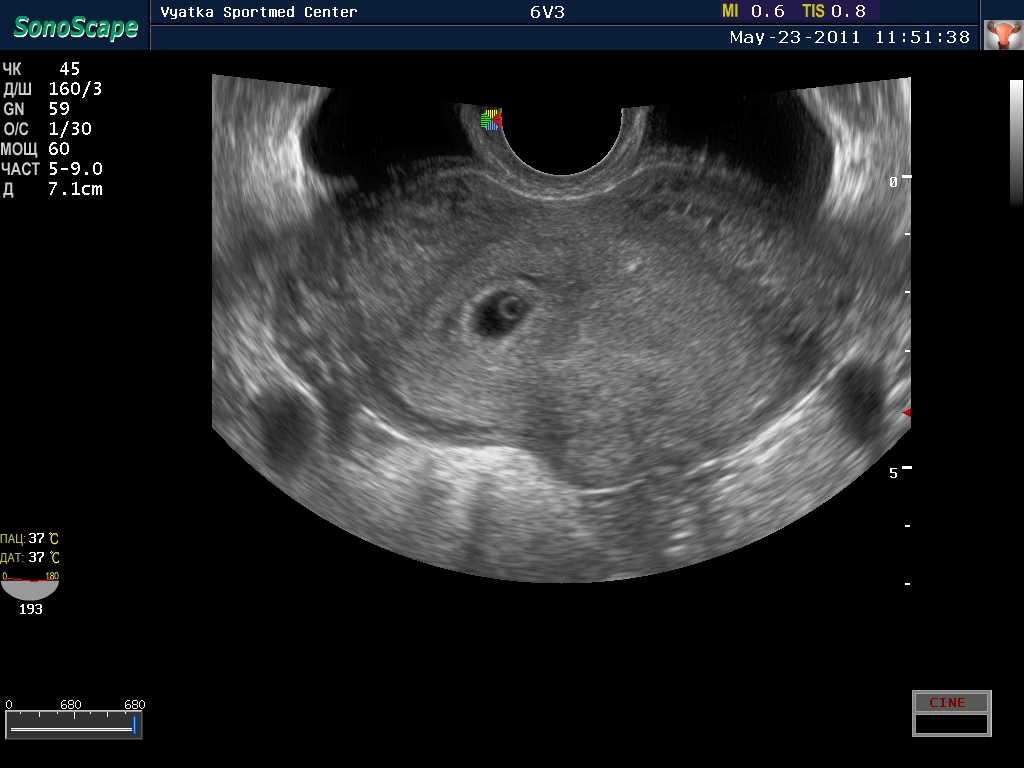
मासिक धर्म चक्र के चरण के आधार पर, गर्भाशय के श्लेष्म की मोटाई और संरचना बदल जाती है। इसलिए, परीक्षा के प्रोटोकॉल में विभिन्न परिणाम हो सकते हैं। सामान्य स्थिति में, गर्भाशय गुहा सजातीय होना चाहिए। इसी समय, इसके किनारों को भी चिकना होना चाहिए। यदि आप इन मापदंडों से विचलित होते हैं, तो आप गर्भाशय में भड़काऊ प्रक्रियाओं का निदान कर सकते हैं।
यदि बढ़े हुए इकोोजेनेसिटी वाले क्षेत्रों का पता लगाया जाता है, तो कुछ किस्मों के कैंसर, पॉलीप्स या फाइब्रॉएड की उपस्थिति का अनुमान लगाया जा सकता है। सामान्य स्थिति में गर्भाशय ग्रीवा की लंबाई लगभग 4 सेंटीमीटर होनी चाहिए। इसकी इकोोजेनेसिटी भी एक समान होनी चाहिए। आकार में परिवर्तन भड़काऊ प्रक्रियाओं की उपस्थिति का संकेत दे सकता है। इसके अलावा, एक निश्चित अवधि के दौरान, आप श्रोणि में मुफ्त तरल पदार्थ पा सकते हैं। इस मामले में विशेषज्ञ की राय सकारात्मक है।
एक सामान्य अवस्था में, अंडाशय के आयाम इस प्रकार हैं:
एक सामान्य स्थिति में, एक अंडाशय की मात्रा 2 से 8 सेंटीमीटर क्यूबिक की सीमा में हो सकती है। इन संकेतकों में परिवर्तन के साथ, पॉलीसिस्टोसिस या गर्भाशय की सूजन का उच्च संभावना के साथ निदान किया जा सकता है।
एक सामान्य स्थिति में, डिम्बग्रंथि केनील स्पष्ट होना चाहिए, लेकिन असमान, क्योंकि अंडाशय में रोम होते हैं। इकोोजेनेसिस एक समान होना चाहिए, जबकि फाइब्रोसिस का एक छोटा क्षेत्र देखा जा सकता है। इन संकेतकों में बदलाव को भड़काऊ प्रक्रियाओं की उपस्थिति के रूप में व्याख्या की जा सकती है।
यदि अंडाशय स्वस्थ हैं, तो उन्हें कई रोम होना चाहिए, जिसका आकार 6 मिलीमीटर से अधिक नहीं होना चाहिए। इस मामले में, एक प्रमुख कूप होना चाहिए, जिसका आकार 2.5 सेंटीमीटर होना चाहिए। इन आकारों में वृद्धि के साथ, एक कूपिक पुटी का निदान किया जा सकता है। सभी जानकारी में एक प्रोटोकॉल होना चाहिए।
फैलोपियन ट्यूब के अल्ट्रासाउंड के परिणामों को डिकोड करने के लिए सिद्धांत
एक सामान्य स्थिति में, एक महिला में फैलोपियन ट्यूब व्यावहारिक रूप से अदृश्य हैं। इस घटना में कि उन्हें चित्रों में स्पष्ट रूप से देखा जा सकता है, फिर सूजन का निदान किया जा सकता है। एक्टोपिक गर्भावस्था की उपस्थिति में पैल्विक अंगों के अल्ट्रासाउंड पर फैलोपियन ट्यूब भी दिखाई देते हैं।
पैल्विक अल्ट्रासाउंड का निष्कर्ष
सभी जोड़तोड़ करने के बाद, विशेषज्ञ अध्ययन का एक प्रोटोकॉल तैयार करता है। आइए प्रोटोकॉल में शामिल सभी वस्तुओं पर अधिक विस्तार से विचार करें।
पैल्विक अंगों की अल्ट्रासाउंड परीक्षा
(transvaginal, transabdominal) - प्रोटोकॉल
परीक्षा की तिथि:
माहवारी की अवधि:
गर्भाशय की जांच
स्थान:
आयाम: लंबाई ____ मिमी, चौड़ाई ____ मिमी, गहराई ___ मिमी।
गर्भाशय की आकृति: चिकनी, असमान
एकोस्ट्रक्चर: सजातीय, विषम
अंतर्गर्भाशयकला
मोटाई: ____ मिमी
मायोमेट्रियम के साथ अलगाव: स्पष्ट, फजी
इकोोजेनिक संरचना:
नियोप्लाज्म: पता लगाया गया, पता नहीं
गर्भाशय गुहा: विस्तारित, विस्तारित नहीं
गर्भाशय ग्रीवा:
दायां अंडाशय
आयाम: ____ मिमी
नियोप्लाज्म: पता लगाया गया, पता नहीं
अंडाशय छोड़ दिया
आयाम: ____ मिमी
कूपिक तंत्र की इकोोजेनिक संरचना: विभेदित करती है, अंतर नहीं करती है
प्रमुख कूप: अनुपस्थित, ____ मिमी मौजूद
नियोप्लाज्म: पता लगाया गया, पता नहीं
नि: शुल्क तरल पदार्थ: अनुपस्थित, वर्तमान
मात्रा: ____ घन सेंटीमीटर
पेल्विक नसें
विस्तार नहीं हुआ
दाईं ओर ____ मिमी तक विस्तारित
बाईं ओर ____ मिमी तक विस्तारित
कमरे की जगह:
निष्कर्ष:
परिणामी श्रोणि अल्ट्रासाउंड प्रोटोकॉल का उपयोग उपस्थित चिकित्सक द्वारा सही निदान करने और उचित उपचार निर्धारित करने के लिए किया जा सकता है।
