पिट्यूटरी ग्रंथि या पिट्यूटरी ग्रंथि शरीर में महत्वपूर्ण भूमिका निभाती है, जिससे अधिकांश महत्वपूर्ण हार्मोन उत्पन्न होते हैं। सामान्य स्थिति में, मस्तिष्क का निचला हिस्सा, हाइपोथैलेमस से निकटता से जुड़ा हुआ है, सफलतापूर्वक आवश्यकताओं के अनुकूल है मानव शरीर, यदि आवश्यक हो, तो उत्पादित हार्मोन की मात्रा में वृद्धि या कमी।
केवल उच्चारण परिवर्तन
लगभग सभी मामलों में से पांचवां कैंसर का जवाब नहीं देता है दवाओंजैसे एर्लोटिनिब, टाइरोसिन किनसे अवरोधक और पैक्लिटैक्सेल, पैसिफिक यू बार्क से एक यौगिक। ट्यूमर के नमूनों में भी दूसरों के साथ, वे जल्दी और मज़बूती से साबित होते हैं। "ये मार्कर अब नियमित निदान में विभिन्न प्रकार के अग्नाशय के ट्यूमर के बीच अंतर करना संभव बनाते हैं और संभवतः तदनुसार उपचार को समायोजित करते हैं," एंड्रियास ट्रम्प बताते हैं। “लक्ष्य के माध्यम से रोगियों को और अधिक सफल व्यक्तिगत उपचार की पेशकश है बेहतर निदान».
न्यूरोएंडोक्राइन कॉम्प्लेक्स में विफलताएं काम में समस्याएं पैदा करती हैं आंतरिक प्रणाली शरीर। पिट्यूटरी ग्रंथि की फैलाना-विषम संरचना ग्रंथि के ऊतकों को प्रभावित करने वाले विकारों की एक नैदानिक \u200b\u200bअभिव्यक्ति है।
फैलाना ऊतक विषमता का क्या अर्थ है?
पिट्यूटरी ग्रंथि आकार में छोटी है और इसका वजन केवल 0.5-1 ग्राम है। किसी भी असामान्यताओं को निर्धारित करने के लिए एक अल्ट्रासाउंड स्कैन या टोमोग्राफी स्कैन की आवश्यकता होती है। परीक्षा के परिणाम संकेत दे सकते हैं कि अध्ययन में पिट्यूटरी ग्रंथि की संरचना काफी विषम है। इस निदान का क्या अर्थ है?पिट्यूटरी ग्रंथि में एक विषम संरचना क्यों होती है
फैलाना ऊतक विषमता का निदान ऊतक के असमान चिंतनशील गुणों को इंगित करता है। इसका कारण हैं: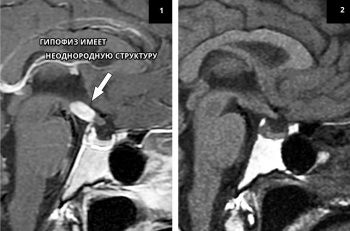
इसलिए, पिट्यूटरी ग्रंथि की संरचनात्मक विषमता का मतलब है कि कुछ क्षेत्रों में ऊतक में सील है। ज्यादातर मामलों में, यह एक सौम्य शिक्षा है। लेकिन उचित उपचार की अनुपस्थिति में, ऊतक अध: पतन और एडेनोकार्सिनोमा, एक घातक ट्यूमर का गठन संभव है। यह अत्यंत दुर्लभ है, लेकिन पुनर्जन्म का खतरा अभी भी मौजूद है।
पिट्यूटरी ग्रंथि की विषम संरचना के लक्षण
छोटी फोकल विषमता अक्सर प्रकट नहीं होती है। रोग के लक्षण ट्यूमर को बढ़ाने की प्रवृत्ति के साथ दिखाई देते हैं। संकेत सील के स्थानीयकरण का संकेत देते हैं।रोग के मुख्य लक्षण हैं: 
अतिरिक्त संकेत बताते हैं कि पिट्यूटरी ग्रंथि की विषमता है, व्यक्ति के सर्कैडियन लय का उल्लंघन है, गंभीर मामलों में अनिद्रा, अंतरिक्ष में अभिविन्यास की हानि।
मॉडरेट फैलाना परिवर्तन
अग्न्याशय या अग्न्याशय मनुष्य और उच्चतर जानवरों का अनुप्रस्थ अंग है, जो पाचन एंजाइम और हार्मोन का उत्पादन करता है। अग्न्याशय लगभग अग्न्याशय में विभाजित है। अग्न्याशय के सबसे मोटे हिस्से के रूप में सिर, रीढ़ की हड्डी की पूंछ के दाईं ओर, तिल्ली तक पहुंचता है। एक पाचन ग्रंथि के रूप में अपने कार्य के कारण, अग्न्याशय में एक नहर होती है, जो जिगर और पित्ताशय से आने वाले सामान्य पित्त नली के साथ, या इसके बगल में दाढ़ी की तरह ऊंचाई में - तथाकथित ग्रहणी संबंधी पैपिला - ग्रहणी में समाप्त होती है।
क्या भयानक फैलाव विषमता है
विषम संरचना पिट्यूटरी ग्रंथि से पता चलता है कि पिट्यूटरी ग्रंथि में एक ट्यूमर विकसित हो रहा है। उत्पन्न होने वाली विसंगति के विकास के परिणाम इसकी प्रकृति, मात्रा और दुर्दमता की डिग्री पर निर्भर करते हैं।पर छोटे आकार शिक्षा, व्यापक विविधता व्यावहारिक रूप से रोगी को चिंता का कारण नहीं है। लक्षण अभिव्यक्तियाँ, यदि देखी जाए, तो अल्पकालिक प्रकृति की हैं।
एक्सोक्राइन ग्रंथि के रूप में अग्न्याशय
यह अवतार लगभग 2 मिमी चौड़ा है और छोटी ऊर्ध्वाधर सहायक नदियों के अग्नाशय पालियों से ऊपरी भाग पर कब्जा कर लेता है।
अंत: स्रावी ग्रंथि के रूप में अग्न्याशय
- तीव्र अग्नाशयशोथ अग्नाशयशोथ।
- अग्नाशय के ट्यूमर, अग्नाशय के कैंसर।
- प्रवाह प्रणाली के आंकड़े।
- तीव्र अग्नाशयशोथ, पुरानी अग्नाशयशोथ, अग्नाशय के ट्यूमर।
आगे ट्यूमर बढ़ने का परिणाम है:
- किसी व्यक्ति की हार्मोनल पृष्ठभूमि में उल्लंघन।
- प्रजनन प्रणाली की शिथिलता।
- दृश्य समारोह की गिरावट, दृष्टि के आंशिक या पूर्ण नुकसान तक।
- न्यूरोलॉजिकल अभिव्यक्तियाँ: मिरगी के दौरे, बिगड़ा हुआ समन्वय, अंगों का पक्षाघात, चक्कर आना।
पिट्यूटरी ग्रंथि की संरचना में विषम-विषम परिवर्तन विशेष रूप से मानव प्रजनन प्रणाली में दृढ़ता से परिलक्षित होते हैं। महिलाओं में, विकृति स्वयं मासिक धर्म चक्र की खराबी में प्रकट होती है, गर्भवती होने की अक्षमता। पुरुषों से पीड़ित हैं अतिरिक्त वजनस्तंभन दोष।
पैरेन्काइमा की गूँज बदल जाती है
सभी रोगियों में जो अपचायक ऊपरी बेचैनी के साथ है उदर गुहा और सभी चिकित्सीय रोगियों में, ऊपरी पेट की सोनोग्राफी और, सबसे ऊपर, अग्नाशय की सोनोग्राफी को एक नियमित परीक्षा के रूप में किया जाना चाहिए। अग्न्याशय की प्रत्येक परीक्षा से पहले, न्यूनतम आठ घंटे का पोषण देखा जाना चाहिए, ज़ाहिर है, रोगी को औसत होना चाहिए। इष्टतम स्थिति अध्ययन में वर्णित पानी या सेल्यूलोज को अल्ट्रासोनिक कंट्रास्ट माध्यम के रूप में उपयोग करने के बाद भी वर्णित किया गया है।
बचपन फैलाना विषम संरचना के साथ जुड़ा हुआ है
गुजर रहे मरीज अल्ट्रासाउंड परीक्षाएक निष्कर्ष हाथ से जारी किया जाता है, जहां कभी-कभी वाक्यांश प्रकट होता है - एक विषम संरचना थायरॉइड ग्रंथि.
कई लोग एंडोक्रिनोलॉजिस्ट के इस निष्कर्ष के बारे में चिंतित हैं, और यह नहीं समझ सकते हैं कि अंग की ऐसी शारीरिक स्थिति खतरनाक है या नहीं।
एक बैठे या ईमानदार स्थिति में सामान्य नैदानिक \u200b\u200bपरीक्षा के लिए, अधिकांश क्लीनिकों में बहुत कुछ है। बहुत बार अनुप्रस्थ बृहदान्त्र के निरंतर निरंतर संपीड़न के साथ विस्थापन की ओर जाता है। इसके अलावा, पित्ताशय की थैली या जिगर अग्न्याशय के सिर के लिए एक ध्वनि खिड़की और अग्न्याशय की पूंछ के लिए ध्वनि खिड़की के रूप में इस्तेमाल किया जा सकता है।
पैरेन्काइमा की इकोोजेनेसिटी में वृद्धि या कमी
अग्न्याशय रूप: अग्न्याशय में एक अंग कैप्सूल नहीं होता है, और रूप बहुत भिन्न हो सकता है। अग्न्याशय का सामान्य समोच्च चिकनी है, पैरेन्काइमा सजातीय और ठीक-ठीक अनाज है। अग्न्याशय की echogenicity रोगियों की उम्र पर निर्भर करता है, बच्चों और किशोरों में यह हाइपोचोस्टिक है और, एक नियम के रूप में, यकृत से अधिक इकोोजेनिक है। वृद्धावस्था में, अग्न्याशय संरचना में अधिक एकोत्र और शोष है।
यह पहचानने के लिए कि किस विकृति विज्ञान ने संरचना की इस तस्वीर या योग्यता, योग्यता और पैथोलॉजी से शारीरिक संरचना को अलग करने की क्षमता आवश्यक है।
अल्ट्रासाउंड डिक्रिप्शन एक सोनोलॉजिस्ट या एंडोक्रिनोलॉजिस्ट द्वारा किया जाता है।
थायराइड रोग एंडोक्रिनोलॉजिकल पैथोलॉजी में सबसे आम में से एक है।
एक वयस्क और एक बच्चे में, ये रोग अंतःस्रावी तंत्र में महत्वपूर्ण बदलाव के साथ होते हैं, इसलिए उन्हें सही तरीके से निदान करना बहुत महत्वपूर्ण है।
लगभग 60-80% अध्ययनों में पाया जाने वाला पोषक अग्नाशयशोथ का औसत व्यास 1.3 1.3 0.5 मिमी है। 3 मिमी से ऊपर अग्नाशयी नलिकाओं का विस्तार हमेशा पैथोलॉजिकल होता है, जब तक कि विपरीत साबित नहीं होता है। अग्नाशयी लिपोमाटोसिस: अग्नाशयी लिपोमाटोसिस को अग्न्याशय की एक चिकनी संरचना के साथ वृद्धि की इकोोजेनेसिटी द्वारा विशेषता है, सामान्य आकार और एक सजातीय संरचना का वितरण। पैथोलॉजिकल लिपोमाटोसिस के लिए पैथोलॉजिकल महत्व को जिम्मेदार नहीं ठहराया जा सकता है, लेकिन हेपेटाइटिस स्टीटोसिस के साथ तुलना में यह दुर्लभ है।
थायरॉइड ग्रंथि का विकृति बहुत खतरनाक है, चाहे वह किसी भी वयस्क या बच्चे से पीड़ित हो।
उल्लंघन का सार क्या है?
थायराइड रोग का निदान पैल्पेशन, परीक्षा और एनामनेसिस से शुरू होता है, लेकिन सही निदान करने और उपचार निर्धारित करने के लिए ये डेटा लगभग हमेशा बहुत छोटे होते हैं।
715 रोगियों के एक अध्ययन में, जापानी लेखकों ने 15.2% मामलों में हेपेटाइटिस स्टीटोसिस पाया और अंततः, 0.7% मामलों में अग्नाशय के चैनल विस्तार, लेकिन अग्नाशय के लिपोमाटोसिस का उल्लेख नहीं किया गया था। यकृत के असमान वितरण के साथ स्टीटोसिस हेपेटाइटिस की तरह, वसा का अनियमित वितरण, विशेष रूप से अग्न्याशय या बिना प्रक्रिया के सिर भी अग्न्याशय में पाया जा सकता है। यह निश्चित रूप से है महान मूल्य अग्नाशयी कार्सिनोमा के विभेदक निदान में।
यकृत ऊतक में परिवर्तन में कठिनाई
इसलिए, किसी भी मामले में, अग्नाशय के लिपोमाटोसिस का वर्णन किया जाना चाहिए। तीव्र अग्नाशयशोथ: तीव्र अग्नाशयशोथ मुख्य रूप से इतिहास और प्रयोगशाला मापदंडों के आधार पर निदान किया जाता है। तीव्र अग्नाशयशोथ के निदान के लिए एक नियमित उदर अल्ट्रासाउंड स्कैन एक नियमित प्रक्रिया है। अल्ट्रासाउंड आवश्यक है, भले ही निदान की पुष्टि हो, और पित्ताशय की थैली और पित्त पथ जैसे पड़ोसी अंगों की जांच करना भी आवश्यक है। अग्नाशयशोथ के अलग-अलग रूपों का भेद, खासकर जब यह अग्नाशय के परिगलन की बात आती है, दुर्भाग्य से, सोनोग्राफिक रूप से संभव नहीं है।
इसलिए, थायरॉयड ग्रंथि के निदान में, अल्ट्रासाउंड विधि का उपयोग आवश्यक है। किस के तहत संकेत निर्धारित हैं:
- अंग वृद्धि;
- थायराइड की व्यथा;
- यदि पितृत्व द्वारा शून्यता निर्धारित की जाती है;
- उपचार के दौरान ग्रंथि की स्थिति की निगरानी के लिए;
- थायराइड विकृति के लक्षण और शिकायत;
- प्रयोगशाला संकेतक आपको थायरॉयड रोग पर संदेह करने की अनुमति देते हैं.
थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा -
तीव्र सूजन में, अंग ग्रंथि को सामान्य, फैलाना या सीमित रूप से विस्तारित किया जा सकता है। गंभीर अग्नाशयशोथ में अंग वृद्धि एक जरूरी है। विशेष रूप से, अग्नाशयशोथ के सीमित रूप असामान्य नहीं हैं। विशेष रूप से इन मामलों में, अग्नाशयी कार्सिनोमस में सहवर्ती अग्नाशयशोथ से इसे भेद करना मुश्किल है। अग्नाशयशोथ के तीव्र चरण में कमी के बाद आगे का निदान परीक्षण बिल्कुल निश्चित है।
नि: शुल्क द्रव डैश और नॉनटेरोटिक अग्न्याशय में मौजूद है। पीछे की स्थिति में, गोधूलि बर्सा में भड़काऊ एक्सयूडेट मनाया जाता है पीछे की दीवार अग्न्याशय की पेट और पूर्वकाल सतह, आमतौर पर अग्न्याशय की प्लीहा और पूंछ के बीच बड़े एक्सयूडेट्स में। आंतों की गैस के संचय के कारण, तीव्र अग्नाशयशोथ में अग्न्याशय के सोनोग्राफिक मूल्यांकन अक्सर संभव नहीं होता है।
यह रोगों के निदान के लिए एक विश्वसनीय तरीका है, यह आपको थायरॉयड ग्रंथि की संरचना की विविधता का पता लगाने और चिह्नित करने की अनुमति देता है।
सेंसर की संवेदनशीलता 1-2 मिमी व्यास तक के गठन को निर्धारित करने की अनुमति देती है।
प्रक्रिया सरल है और विशेष तैयारी की आवश्यकता नहीं है।
अनुसंधान से पता चलता है:
- makrofollikuly;
- calcifications;
- सक्रिय एंजियोजेनेसिसकैंसरग्रस्त ट्यूमर की विशेषता;
- कोलाइडल नोड्स;
- तरल और अर्ध-तरल सामग्री के साथ अल्सर;
- भड़काऊ प्रक्रिया फैलाना;
- और भी बहुत कुछ।
सभी मामलों में नैदानिक \u200b\u200bतस्वीर को अतिरिक्त की आवश्यकता होती है नैदानिक \u200b\u200bप्रक्रियासबसे अधिक बार, एक ठीक सुई बायोप्सी।
थायरॉयड ग्रंथि की विषम संरचना क्या है?
का पालन करें कंप्यूटेड टोमोग्राफी कंट्रास्ट एजेंट का इस्तेमाल करने से अक्सर ऐसे मामलों में इंकार नहीं किया जा सकता है। पुरानी अग्नाशयशोथ: पुरानी अग्नाशयशोथ से सोनोग्राफिक परिवर्तन हो सकते हैं जो पैथोग्नोमोनिक हैं। क्रोनिक अग्नाशयशोथ का निदान सोनोग्राफिक रूप से किया जा सकता है, विशेष रूप से ग्राफ्ट एक्सटेंशन, अग्नाशयी अग्नाशय कैल्सीफिकेशन और अग्नाशयशोथ की उपस्थिति में। क्रोनिक पैन्क्रियाटाइटिस के लगभग 50-60% मामलों में अल्ट्रासोनोग्राफी द्वारा वीरुन्सियन वाहिनी के फैलाव का प्रदर्शन किया जा सकता है।
अल्ट्रासाउंड आकलन के परिणामों के अनुसार:
- थायरॉयड लोब के आयाम, उनकी मात्रा और कुल ग्रंथि मात्रा.
मूल्यांकन के लिए, विभिन्न आयु समूहों, पुरुषों, महिलाओं के लिए मानक संकेतक हैं।
सामान्य ग्रंथि की मात्रा है
50 किग्रा के लिए 15.5 सेमी 50,
60 किग्रा - 18 सेमीkg,
70 किग्रा - 22 सेमीkg,
80 किग्रा - 26 सेमीkg,
90 किग्रा - 28 सेमीkg,
पर 16 साल से कम उम्र का बच्चा, मात्रा 15 सेमी not से अधिक नहीं होनी चाहिए.
अग्नाशयी लिपोस की सोनोग्राफिक पहचान संभव है, जो अग्न्याशय के अवरोधक नलिकाओं में विशेष रूप से महत्वपूर्ण है। इन रोगियों में, नैदानिक \u200b\u200bसंकेतों की सहायता से, अल्ट्रासाउंड नियंत्रण के साथ अग्न्याशय के एक्सट्रॉस्पोरियल थ्रोम्बो-लिपोट्रिप्सी संभव होगा।
अन्य चारित्रिक विशेषता पुरानी अग्नाशयशोथ अग्नाशयी स्यूडोसिस्टेंट का विकास है। तीव्र अग्नाशयशोथ में पुटी के गठन की घटना 10% से कम है और पुरानी अग्नाशयशोथ में 20 से 50% तक है। अग्नाशयी कैंसर: अग्नाशयी कार्सिनोमा के निदान के लिए कोई विश्वसनीय तरीके नहीं हैं। शुरुआती लक्षण अक्सर अप्राप्य। इस प्रकार, अग्नाशयी कार्सिनोमा का सोनोग्राफिक प्रारंभिक पता लगाना अपेक्षाकृत दुर्लभ है। एक नियम के रूप में, transabdominal सोनोग्राफी द्वारा मान्यता प्राप्त कार्सिनोमा अब चिकित्सा नहीं है।
- स्थान और आकार, शरीर आकृति की स्पष्टता.
- संरचनात्मक मूल्यांकन में ग्रंथि की ग्रंथि और एकरूपता का मूल्यांकन करना शामिल है.
आम तौर पर, एक अंग जो सजातीय कूप से मिलकर होता है, वह सील और संरचनाओं के बिना होगा।
इस तस्वीर के साथ, निष्कर्ष में वे लिखते हैं कि इकोोजेनेसिस एक समान है, 1 मिमी तक के अनाज के आकार के साथ।
अग्नाशयी कार्सिनोमस और टेल कार्सिनोमस अग्नाशय के सिर कार्सिनोमा की तुलना में सोनोग्राफी के साथ काफी खराब हो सकते हैं। बड़े अग्नाशयी कार्सिनोमस, विशेष रूप से पित्त नलिकाओं के रुकावट के साथ, सुरक्षित रूप से सोनोग्राफिक रूप से निदान किया जा सकता है। उन्नत कार्सिनोमा के साथ, एक विशिष्ट क्षेत्र में लिम्फ नोड्स के लिए मेटास्टेस भी हो सकते हैं। ट्यूमर के चरण के आधार पर, लगभग 50-85% मामलों में लिम्फ नोड मेटास्टेस का पता अल्ट्रासोनोग्राफी द्वारा लगाया जा सकता है। निदान को सोनोग्राफिक रूप से नियंत्रित आकांक्षा कोशिका विज्ञान द्वारा किया जा सकता है।
अल्ट्रासाउंड द्वारा पाया गया असमानता स्वस्थ ऊतक से अलग पैच इकोोजेनिक की उपस्थिति के कारण है, फिर कहा जाता है कि इकोोजेनेसिटी मिश्रित है।
मिश्रित इकोोजेनेसिटी के साथ
निर्दिष्ट, स्थानीय विकृति या फैलाना।
स्थानीय साधनकि रोग प्रक्रिया की सीमाओं को स्पष्ट रूप से पता लगाया जा सकता है, और फैलाना साधनकि पूरा अंग पैरेन्काइमा समान रूप से प्रभावित होता है।
इस विधि की संवेदनशीलता 80 से 95% है और गणना टोमोग्राफी नियंत्रित पंचर से काफी अधिक है, जिसकी संवेदनशीलता 86% से अधिक नहीं है। जब सिस्टिक फाइब्रोसिस प्रभावित होता है विभिन्न प्रणालियों अंगों, जो लक्षणों की डिग्री बदलती के साथ एक विषम बीमारी की ओर जाता है।
उदाहरण के लिए, गंभीर बलगम गठन, रुकावट, आवर्तक संक्रामक रोगों के साथ पुरानी खांसी। एक्सोक्राइन अग्नाशयी अपर्याप्तता, वसायुक्त मल, विटामिन की कमी, मधुमेह मेलेटस, अग्नाशयशोथ।
- नाक के जंतु, साइनसाइटिस, बहती नाक, बैक्टीरियल उपनिवेशण।
- छोटे शरीर का आकार, कम वजन।
- बांझपन, विशेष रूप से पुरुषों में।
- पसीने, नमकीन त्वचा में क्लोराइड की एकाग्रता में वृद्धि।
- यकृत रोग, सिरोसिस, कोलेस्टेसिस, पित्त पथरी।
यदि थायरॉयड ग्रंथि की विषम संरचना के किसी भी रूप या क्षेत्र पाए जाते हैं, तो उन्हें घनत्व और ग्रैन्युलैरिटी द्वारा वर्णित किया जाता है।
आम तौर पर, एक अल्ट्रासाउंड स्कैन इस तरह दिखना चाहिए:
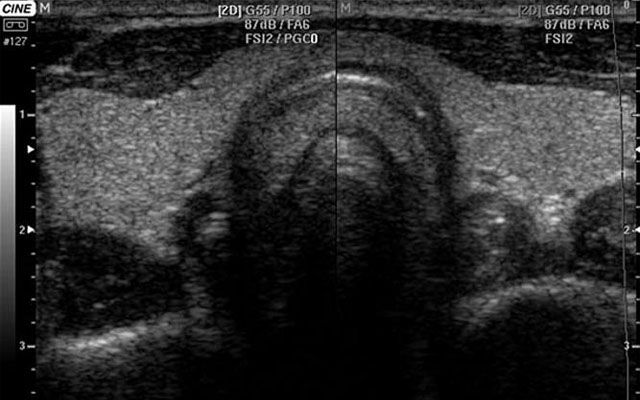
पैथोलॉजिकल प्रक्रियाओं की तस्वीर न केवल एक निदान के ढांचे के भीतर भिन्न होती है।
सामान्य अग्नाशय का अल्ट्रासाउंड
रोगियों ने जीवनकाल छोटा कर दिया है, जिसे आज उपचार के साथ बढ़ाया जा सकता है, लेकिन 50 साल या उससे अधिक तक। हालांकि, सिस्टिक फाइब्रोसिस लाइलाज रहता है। यह एपिथेलियल कोशिकाओं के एपिकल झिल्ली पर स्थित है। उत्परिवर्तन के परिणामस्वरूप सेल झिल्ली में क्लोराइड और पानी का अपर्याप्त परिवहन होता है। यह फॉस्फोर के रहस्यों को मोटा करने और कठिन हटाने का कारण बनता है, जिससे सूजन होती है। चिपचिपा स्राव रोगियों को फेफड़ों में संक्रमण के लिए अतिसंवेदनशील बनाता है।
आमतौर पर ये छोटे बदलाव हैं। इसका परिणाम प्रोटीन की अनुचित तह है, जिसके परिणामस्वरूप प्रोटीन कोशिका की सतह तक नहीं पहुंच पाता है। वंशानुक्रम दोनों माता-पिता के लिए ऑटोसोमल रिसेसिव है। केवल दो दोषपूर्ण जीन एक साथ आते हैं, एक मां से और एक पिता से, क्या बच्चा बीमारी पाता है।
प्रत्येक रोगी की अपनी विशेषताएं होंगी, सोनोलॉजिस्ट को सभी बारीकियों के बारे में पता होना चाहिए ताकि उसने जो देखा वह सही ढंग से व्याख्या कर सके।
निदान क्या होगा?
अल्ट्रासाउंड पैथोलॉजी की काफी स्पष्ट तस्वीर देता है, जो विश्लेषण के साथ मिलकर सही निदान करने में मदद करता है।
सबसे लोकप्रिय निदान के साथ एक विशिष्ट संरचना कैसी दिखती है:
| डिफ्यूज़ गोइटर। | अल्ट्रासाउंड परीक्षा ग्रंथि की मात्रा में वृद्धि को मामूली फैलाने वाली इकोोजेनिक संरचना के साथ दिखाती है। कभी-कभी, कूपिक ऊतक के पुनर्गठन के कारण, संयोजी ऊतक डोरियों का पता लगाया जाता है। एक बच्चे में, यह प्रक्रिया हमेशा थायरॉयडिटिस और हाइपोथायरायडिज्म की ओर ले जाती है। |
|---|---|
| गांठदार गण्डमाला। | एक अल्ट्रासाउंड स्कैन हाइपोचोइक गठन की तरह दिखेगा, जो हाइपोचोइक कैप्सूल के साथ व्यास में 1 सेमी से अधिक है, जो स्पष्ट रूप से पृष्ठभूमि में व्यक्त किया गया है। सामान्य संरचना. अध्ययन निर्धारित करता है कि कितने नोड्स बनते हैं, वे किस आकार के हैं, उनके आकार क्या हैं। एक बच्चे में, नोड के अत्यधिक विकास से अन्नप्रणाली और श्वसन पथ का स्टेनोसिस होता है, अल्ट्रासाउंड से पता चलता है कि रोग स्थल का स्थान कितना खतरनाक है। |
| एक ऑटोइम्यून प्रकृति की पैथोलॉजिकल प्रक्रियाएं। | उदाहरण के लिए, ऑटोइम्यून थायरॉयडिटिस - अंग पैरेन्काइमा को नुकसान की विशेषता। इस मामले में, ग्रंथि की कम echogenicity और अंग की एक सामान्य विषम संरचना देखी जाएगी। आप सामान्य इकोोजेनेसिटी वाले क्षेत्रों का विकल्प देख सकते हैं, और ऐसे क्षेत्र जहां ईकोोजेनेसिटी बढ़ जाती है। |
| साइनस और एडेनोमा जैसे सौम्य रूप। | इस मामले में, ग्रंथि की विविधता हाइपोचोइक संरचनाओं की उपस्थिति के कारण होगी। पैथोलॉजी की foci आसपास के ऊतकों के संबंध में एक कम घनत्व होगा। अल्ट्रासाउंड उनकी संख्या, आकार दिखाएगा। |
यद्यपि अल्ट्रासाउंड परीक्षा आपको ग्रंथि की संरचना का अध्ययन और मूल्यांकन करने की अनुमति देती है, ताकि विषम संरचनाओं की पहचान की जा सके, लेकिन यह विधि सबसे अधिक जानकारीपूर्ण नहीं है।
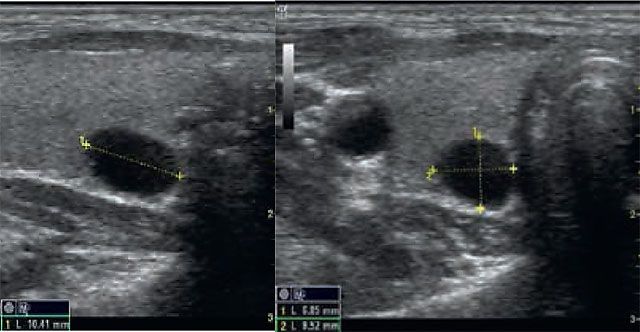
अक्सर ऐसा होता है कि निदान चिकित्सक के लिए एक किटी या एडेनोमा से नोड को अलग करना मुश्किल होता है, जिससे गठन की उत्पत्ति निर्धारित होती है।
अधिक जानकारी के लिए, मैं गणना टोमोग्राफी का उपयोग करता हूं।
इस अनुसंधान पद्धति के फायदों का उपयोग करते हुए, अत्यंत उच्च गुणवत्ता में संरचनाओं की छवियों को प्राप्त करने के लिए, ग्रंथि की संपूर्ण संरचना की कल्पना करना संभव है।
विस्तृत विज़ुअलाइज़ेशन के लिए, विभिन्न कंट्रास्ट एजेंटों का उपयोग किया जाता है।
नतीजतन, हमें एक अत्यधिक जानकारीपूर्ण छवि मिलती है जो हमें उस विकृति को अलग करने की अनुमति देती है जो विषम संरचना का कारण बनती है।
परिणामों के अनुसार जैव रासायनिक अनुसंधान, धड़कन, परीक्षा, इतिहास और सीटी प्लस अल्ट्रासाउंड, एंडोक्रिनोलॉजिस्ट एक स्पष्ट तस्वीर प्राप्त करता है और सही उपचार निर्धारित करता है।
किस दिशा में आगे बढ़ना है?
विषाक्त थायराइड विकृति का उपचार हार्मोन के स्तर को सामान्य करने के उद्देश्य से है।
हाइपोथायरायडिज्म के साथ, हार्मोनल पृष्ठभूमि को दवा के साथ बहाल किया जाता है, और हाइपरथायरायडिज्म के साथ, चिकित्सा का उद्देश्य हार्मोनल गतिविधि को रोकना है।
उपचार रूढ़िवादी हो सकता है, उदाहरण के लिए, हार्मोनल दवाओं को प्रशासित किया जाता है, या सर्जिकल - ग्रंथि का हिस्सा शल्य चिकित्सा द्वारा हटा दिया जाता है, यह सब पैथोलॉजी की प्रकृति पर निर्भर करता है।
बहुत महत्वपूर्ण है
समय पर उपचार शुरू करें, खासकर नवजात शिशु में।
गलत उपचार से क्रेटिनिज्म और यहां तक \u200b\u200bकि बच्चे की मृत्यु भी हो सकती है।
एक सक्षम एंडोक्रिनोलॉजिस्ट इस परिणाम से बचने और थायरॉयड स्वास्थ्य को बहाल करने में मदद करेगा।
