- [3. oldal] -
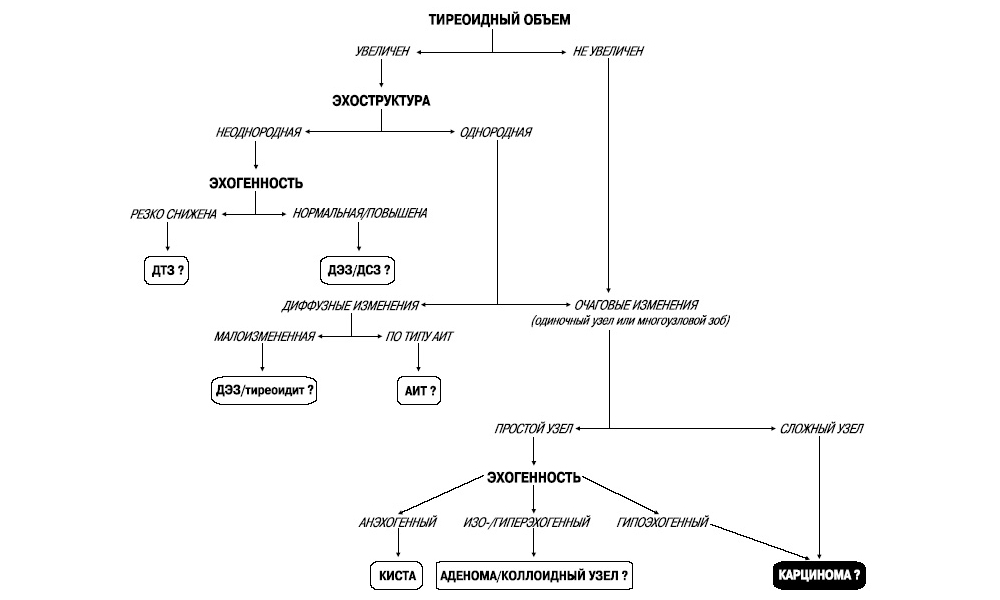
Az alul exponált lebenyekben és az ízületi szakaszban ultrahanggal kimutatták azokat a gombos szerkezeteket, amelyeknek rosszindulatú daganata volt. pajzsmirigy. A parenchima felépítése a megfigyelések felében diffúzan heterogén volt, és a betegeknek csak egyharmada mutatott magányos csomókat nem tiszta kontúrok és heterogén belső szerkezet. A csomópontok echostruktúrája a legtöbb esetben hipoechoikus volt, a betegek 10% -ában izokeogenikus. A kalcifikációkat elsősorban a csomópont perifériáján tettük láthatóvá.
annak ellenére nagy szám észlelt tüneteket, ez a módszer nem teszi lehetővé a jóindulatú és rosszindulatú változások megbízható megkülönböztetését. Tehát, ugyanolyan gyakorisággal, a parenchima diffúz-heterogén jellege fordul elő rákban és krónikus autoimmun pajzsmirigy-gyulladásban; a daganatos képződmények hipoechoikus szerkezete rákban, mikro-makrofollicularis goiterben és valódi pajzsmirigy cisztákban. A csomópontok homályos körvonalai mind rákban, mind krónikus autoimmun pajzsmirigygyulladás nodularis formájában fordulnak elő. A csomópont perifériája mentén végbemenő meszesedést, amelyet az irodalomban a rosszindulatú átalakulás jeleként írnak le, nemcsak a rákban, hanem a jóindulatú csomókban is megtalálják.
A finom tűvel végzett aspirációs punkciós biopszia citológiai vizsgálattal értékes információkat nyújt a pajzsmirigy parenhéma morfológiai változásainak jellegéről. Makro-mikrofollikuláris goiter esetén a módszer érzékenysége 97,8%, specifitása 94,6%; follikuláris adenoma esetén - 89,5% és 95,3%; krónikus autoimmun pajzsmirigygyulladás esetén 98,1%, illetve 99,9%. A citológiai módszer érzékenysége a follicularis rákban 68,4%, a papilláris rákban 84,1% volt. Ez a magas diagnosztikai képességgel rendelkező módszer lehetővé teszi a diagnózis felállítását a legtöbb betegnél a prehospitalis stádiumban, nagyrészt meghatározza a betegkezelés taktikáját, és széles körben alkalmazható a multidiszciplináris járóbeteg-ellátásban.
Vizsgálatunk azt is jelzi, hogy a pajzsmirigy betegségek legtöbb nodularis formája, mind a jóindulatú, mind a rosszindulatú formában, a legtöbb esetben nem jár a pajzsmirigy működésének megváltozásával, és a vizsgált pajzsmirigyhormonok szintjével pajzsmirigy stimuláló hormon, a tiroglobulin és az elleni antitestek nem képezhetik tumormarkereket és meghatározzák a pajzsmirigy morfológiai változásainak sajátosságát. A fentiek vonatkoznak a pajzsmirigy radioizotóp vizsgálatára is.
Idős és idős betegekben a pajzsmirigy multifunkcionális vizsgálata kimutatta, hogy a pajzsmirigyben a degeneratív-disztrófikus folyamatok dominálnak. A csomók rosszindulatú átalakulásának előfordulása magasabb volt, mint más korcsoportokban.
A tanulmány egyértelműen jelzi, hogy a pajzsmirigyrák aktív kimutatása a korai szakaszában a betegség rendkívül súlyos ijesztő feladata modern laboratóriumi és műszeres kutatási módszerek használata ellenére. Az egyes módszerek független alkalmazásával nem lehetett azonosítani azokat a kritériumokat, amelyek megbízhatóan megkülönböztetik a jóindulatú és a rosszindulatú elváltozásokat.
A fentiek szükségessé teszik a vizsgálat során azonosított változások átfogó értékelését. A feltárt minták lehetővé tették, hogy ésszerűen megítéljék a beteg egy adott betegségcsoporthoz való tartozását: egy jóindulatú nodularis elváltozást vagy a rákos betegek egy csoportját, azaz a differenciáldiagnózis ebben az esetben alternatív jellegű volt.
A pajzsmirigy nodularis változásainak differenciáldiagnosztikájának javítása érdekében a járóbeteg-szakaszban az alternatív differenciáldiagnosztikára szánt „Consilium” számítógépes rendszert használták, amely a tünetek kombinációinak felsorolására szolgáló matematikai módszer használatán alapul. A tünetek és ezek kombinációinak megoszlási mintái lehetővé tették, hogy ésszerű döntést lehessen hozni arról, hogy a beteg milyen típusú betegséghez tartozik: jóindulatú nodularis lézió vagy rákos betegek csoportja.
A pajzsmirigyrák esetében a legalapvetőbb a jelek kombinációja:
- hypoechoic csomópont homályos kontúrokkal, legfeljebb 2 cm méretű; homogén szerkezetű csomópont, „hypoechogen perem” nélkül, megváltoztatott kontúrral a megfigyelés során;
- hypoechoic csomópont alulexponált pajzsmirigy megfigyelés közben megváltozott kontúrral;
- csomópont, „hypoechoic perem” nélkül, meszesedéssel és megváltozott kontúrral a megfigyelés során;
- hely meszesedéssel, megváltozott szerkezettel, amikor megfigyelték;
- homogén szerkezetű magányos csomópont, amelyben cisztás zárványok nem jelentek meg megfigyeléskor.
A pajzsmirigy jóindulatú csomóbeli változásaira a leginkább informatív a jelek kombinációja:
- egy csomópont, amelyet egy „hipo-kaio perem” vesz körül, tiszta kontúrral, cisztákkal, amelyek megfigyelés során megjelentek;
- egy csomópont tiszta kontúrokkal és cisztákkal, amelyek a megfigyelés során megjelentek;
- egy tiszta kontúrú csomópont és egy „hipo-kaio felni” megőrizve a megfigyelés során;
- homogén belső szerkezetű és cisztás zárványokkal rendelkező csomópont, amely a megfigyelés során jelent meg;
- homogén belső felépítésű magányos egység;
- egy csomópont a pajzsmirigy hasnyálmirigyében férfi betegekben, strukturális változásokkal, amelyek megfigyelés során jelentkeztek;
- magányos csomópont olyan férfi betegeknél, akik a megfigyeléskor nem változtak meg a méretükben.
Az alábbi tünetek mindkét osztály esetében gyakoriak voltak: a nodularis képződmény hipoehoos szerkezete és a csomópont belső szerkezetének megváltozása a megfigyelés során, amely lehetővé teszi az ilyen tünetekkel rendelkező betegek kockázati csoportba sorolását. A pajzsmirigycsomók növekedését nem szabad a rák független jeleinek tekinteni. Ez a jel csak a csomópont szerkezetének és körvonalának megváltozásával együtt jelentheti a csomópont rosszindulatú daganatát.
A rendszer üzemeltetésekor helyes eredmény Az elismerést az esetek 91% -ában regisztrálták, ami jellemzi a rendszer magas képességét alternatív differenciáldiagnosztika elvégzésére a rák osztálya és a jóindulatú csomópontok változása osztálya között, amely lehetővé teszi objektív, megbízható, megbízható és reprodukálható eredmények elérését.
A legnagyobb számban és az ambulanciaorvosok fokozott figyelmét igénylő onkológiai kockázati csoport, azaz újonnan diagnosztizált és krónikusan előforduló betegséggel rendelkező betegek egy csoportja, amelyek között a tumor kimutatásának valószínűsége nagyobb, mint az általános populációban, és aktív megfigyelésre szorul (2. táblázat). Az első csoportba azok a betegek tartoznak, akiknek újonnan észlelt több pajzsmirigy csomópontja van. A második csoportba azok a betegek tartoztak, akiknél a pajzsmirigy először kimutatta magányos csomóit. A harmadik csoport olyan betegekből állt, akiknél megismétlődött a csomóponti transzformáció
2. táblázat
A csomópontú betegek aktív megfigyelési csoportjai
pajzsmirigy képződmények.
| Ebből rák | |||
| betegség | csak | Betegek száma | % |
| 1. Először azonosított több csomópontot | 868 | 7 | 0,8 |
| 2. Az első azonosított magányos csomópontok | 107 | 12 | 11,2 |
| 3. Csomópontok visszaesése, ideértve a következő műveleteket is: | 116 | 16 | 13,8 |
| 71 26 15 4 63 | 4 9 3 0 0 | 3,5 7,6 2,7 0 0 |
| Összesen: | 1154 | 35 | |
műtéti morfológiai diagnózis: mikro-makrofolliculáris goiter, follicularis pajzsmirigy adenoma, krónikus autoimmun pajzsmirigygyulladás, magányos cista, I-II stádiumú pajzsmirigyrák. A pajzsmirigyrák incidenciája ezekben a csoportokban eltérő volt. Tehát a multindularis léziókkal rendelkező betegek körében a rák az esetek 0,8% -ában, a magányos csomópontok pedig az esetek 11,2% -ában alakult ki. A csomók relapszusával küzdő betegek körében a rák kialakulásának üteme elérte a 13,8% -ot, és a legmagasabb volt a follicularis adenoma esetén.
A pajzsmirigyrák aktív kimutatására szolgáló intézkedések használata rákos betegek körében azt jelzi, hogy a legtöbb esetben a rákot a betegség korai szakaszában fedezték fel, és az I-II. Stádiumban szenvedő betegek száma 80% -ról 91,7% -ra nőtt.
A műtéti módszer a fő a pajzsmirigy nodularis megváltozásával rendelkező betegek kezelésében. A jóindulatú pajzsmirigy-változások sebészeti beavatkozásának mértékét a csomópont körüli parenchyma morfológiai változásai és a kóros folyamat prevalenciája határozza meg, és széles körben változott - a pajzsmirigy gazdasági reszekciójától a hemithyroidectomiaig.
A műtét utáni hosszú távon a műtét utáni betegek átlagosan 11,9% -ánál figyelték meg a betegség progresszióját, amely a pajzsmirigy többszörös vagy magányos csomóinak megjelenésében fejeződött ki. A visszaesés kialakulásának gyakoriságát nagymértékben a morfológiai változások jellege és a műtét nagysága határozza meg (3. táblázat).
3. táblázat
A jóindulatú betegségek visszaesési aránya
pajzsmirigy különféle méretű műtétek után.
| Tranzakció volumene | ||||||
| A diagnózis | reszekció megosztás | Mindkét lebeny visszaállítása | Részösszeg Resection | Hemityra - oidectomia | csak | |
| Makro-mikro follikuláris gumi | 39 | 20 | 8 | 4 | 71 | |
| Follikuláris adenoma | 21 | 5 | -- | -- | 26 | |
| Krónikus autoimmun pajzsmirigygyulladás | 3 | 9 | 2 | 1 | 15 | |
| Magányos cista | 9 | -- | -- | -- | 4 | |
| Összesen: | 67 | 34 | 10 | 5 | 116 | |
(Még nincs értékelés)
A pajzsmirigy egy endokrin szerv, amely részt vesz az összes anyagcserében. Általában homogén felépítésű. De befolyás alatt különböző tényezők a szövetekben megjelenhetnek különféle típusú pecsétek és oktatás. A pajzsmirigy hipoekóniás csomópontja folyékony vagy csomós szerkezet, amely a képernyőn sokkal sötétebb, mint az egészséges szervszövetek. ultrahang vizsgálat.
Mi az ehogenitás?
Az ultrahangdiagnosztika során a lágyszövetek állapotát az ehogenitási skála határozza meg, amelyet fehértől feketéig árnyalatok képviselnek. Az ehogenitás a szervszövetek ultrahang visszatükröző képessége, ilyen típusokra osztható:
- Izoekogenitás - normál szint jel, amelyet a pajzsmirigy szöveteiben bekövetkező változások, valamint a mirigyhez hasonló képződmények morfológiai felépítése esetén figyelnek meg, a monitoron egységes szürke szín látható.
- Hypeechogenitás - heterogén szerkezet jellemzi. A mirigy megnövekedett akusztikus sűrűsége eltér a távolságtól, és jelezheti a kötőszövet proliferációját vagy a kalcium-sók lerakódását. A kép világosabb részeként kiemelkedik.
- A hipoechoicitás az ultrahang csökkent visszaverődése. Jó és rosszindulatú formációk jelenlétéről beszél. A monitoron sötét foltként jelenik meg, tiszta vagy homályos szegéllyel. A csomópontokat nem diagnosztizálják pontosan, további vizsgálat szükséges.
- Anaechogenitás - jel hiányzik, a képen fekete foltok jelennek meg. Ezek lehetnek olyan képződmények, amelyek összetételükben folyadékot (hamis ciszta, cista, adenoma) tartalmaznak. Ez az állapot további diagnosztizálást igényel.
A mirigy eltérő ehogenitásának vizsgálata során történő azonosítás lehet a további vizsgálat oka, vagy az ok, hogy az orvos végleges diagnózist készítsen.
A hipoechoikus csomók típusai
A pajzsmirigy hipoekóniás csomópontja nem önálló betegség, hanem egy meglévő patológia tünete. A sötét csomópontok ultrahangja során észlelt körülbelül 30 eset közül 20 rákos daganat. A pajzsmirigy hipoechoikus képződményei jelezhetik az ilyen betegségek jelenlétét:
- Diffúz goiter.Jellemző az egész mirigy növekedése és magas ehogenitása. Belül a goiter sok különböző echogenitású cisztából összeilleszkedik, nincs egyértelmű szerkezetük és gyakran összeolvadnak. Mindegyik csomópontot meg kell nézni, hogy meghatározzák azok eredetét. Több egymással összefonódott cista is rosszindulatú lehet. A goiternél az erek kitágulnak, ami a mirigy megnagyobbodásához vezet.
- Hypoplasia. Ez a mirigy funkcionalitásának és méretének csökkenésében nyilvánul meg. Az egész szerv és annak egyes részei is csökkenhetnek, ami sötétebb színű lesz a monitoron.
- Ciszta.Ez egy formáció, amely belsejében folyadékkal van tele. Fontos megnézni annak kontúrját, amelynek tisztának kell lennie, és azt is, hogy a cista nem része egy másik képződménynek.
- Rákos daganatok és adenómák.A pajzsmirigy onkológiai képződményeit sűrű hypoechoic szerkezet jellemzi, amelynek homályos és egyenetlen kontúrjai vannak. Megjegyezzük a mikrokalcifikációk jelenlétét is. Bizonyos esetekben a csomópontok sűrűsége nem különbözik az egészséges szövetektől, de tiszta kontúrral rendelkezik, ez jelzi a tömörülés onkológiai természetét is. fémjel a formáción belüli papilláris növekedések szintén vannak.
Egy ultrahangvizsgálat nem képes diagnosztizálni a rákot. Ha gyanú merül fel rá, a beteget biopsziára és további vizsgálatra küldik.
A hypoechois csomók megjelenését provokáló tényezők
Nagyon gyakran diagnosztizálják a pajzsmirigy vereségét, szöveteinek különféle növekedése formájában. Az endokrinológusok megkülönböztetik ennek a folyamatnak a provokáló tényezőit:
- Az egyik szervlebeny vérellátásának megsértése;
- Jódhiány;
- Káros környezeti feltételek;
- Működési zavarok a hormonális háttérben;
- A stressz és az ideges feszültség gyakori;
- Vegyi anyagoknak való kitettség;
- Átadott kémiai vagy sugárterápia.
- Örök hajlam.
tünetegyüttes
Ha a csomópontok kicsi - 1 cm-ig, akkor előfordulhat, hogy semmilyen módon nem manifesztálódnak, és gyakran véletlenszerű instrumentális elemzéssel detektálják őket. Ha a pajzsmirigy hypoechoicus kialakulása viszonylag nagy, akkor általában még az ultrahang-diagnózis előtt is érezheti magát, mivel nyomást gyakorol a legközelebbi szervekre, vagy szabad szemmel észrevehetővé válik.
Az ember fájdalomcsillapítást érezhet a torkában, amikor nyelése, elvesztése vagy hangja megváltoztatása esetén. A pajzsmirigy patológiája működésének megsértéséhez vezet, működési zavarok vannak a hormonok előállításában, amelyek ilyen tünetekkel jelentkeznek:
- Nappali álmos állapot és álmatlanság éjjel;
- Az emésztőrendszer zavara, gyakori székrekedés, puffadás formájában.
- Fáradtság, a test általános gyengesége;
- A testtömeg éles változása felfelé vagy lefelé;
- Dudor szemgolyó, lelassítja a nyelést.
- Mentális egyensúlyhiány és idegesség.
- Száraz bőr;
- Hő vagy hideg érzése a végtagokban.
A nők menstruációs ciklusa is lehet, meddőség. A férfiaknak problémái vannak a reproduktív és szexuális funkcióval.
A kezelés jellemzői
 A hypoechoicus tömegek kezelése után meg lehet kezdeni teljes diagnózis, és a csomópont méretétől, előfordulásának természetétől és a beteg egészségi állapotától függ. Ha a csomópont kevesebb, mint 1 cm, akkor nincs szükség különleges kezelésre. Általában előírják, hogy hosszú ideig jódtartalmú gyógyszereket szedjenek, és rendszeresen ellenőrizzék az oktatást. Lehetséges, hogy a csomópont megoldja magát. Ha a jódvétel után a dinamika pozitív, akkor ennek a patológiának a kezelése nem szükséges.
A hypoechoicus tömegek kezelése után meg lehet kezdeni teljes diagnózis, és a csomópont méretétől, előfordulásának természetétől és a beteg egészségi állapotától függ. Ha a csomópont kevesebb, mint 1 cm, akkor nincs szükség különleges kezelésre. Általában előírják, hogy hosszú ideig jódtartalmú gyógyszereket szedjenek, és rendszeresen ellenőrizzék az oktatást. Lehetséges, hogy a csomópont megoldja magát. Ha a jódvétel után a dinamika pozitív, akkor ennek a patológiának a kezelése nem szükséges.
Ha a pajzsmirigyben a hipoechois csomópont tovább növekszik, akkor a jód bevitelével párhuzamosan speciális gyulladásgátló terápiát írnak elő. Nyilvánvaló fájdalomszindróma esetén fájdalomcsillapítók javallottak.
Ha a kezelés nem hozza pozitív eredmények, a csomópont mérete meghaladja a 3 cm-t, vagy rosszindulatú jellegű, akkor döntenek a műtéti kezelésről. Egyes esetekben csak a daganatot lehet eltávolítani, súlyosabb esetekben a szerv egy részét vagy az összes mirigyt kimetszik. Ez ahhoz vezet, hogy egy személynek egész életében hormonális gyógyszereket kell szednie.
Abban az esetben, ha a mirigyt több kicsi csomó befolyásolja, a szerv egy részét eltávolítják. A műtét előtt kötelező a szövetképződések biopsziája és szövettani elemzése.
Ez az endokrin doktrina szerve, amely részt vesz az emberi test minden anyagcsere-folyamatában. Normál állapotában a szövetek homogén szerkezetűek, de a léziókkal megváltozik. Részvényeiben pecsétek és gombos formációk alakulhatnak ki. A pajzsmirigy hipogén csomója nem önálló patológia. Ez a tiszta kontúrú neoplazma az emberi test krónikus betegségekben fellépő zavarainak eredményeként alakul ki.
A pajzsmirigy hipoechoicus csomója - etiológiája és tünetei
Az ehogenitás a szövetek azon képessége, hogy ultrahanghullámot vezessenek. Sűrűségüktől függ. A daganatok ehogenitását ultrahanggal határozzuk meg.
A hypoechoicus csomópont az egészséges szövetek hátterében áll, sötétebb, majdnem fekete árnyalatával. Általában az oldalsó lebenyekben lokalizálódnak, de primer sérülés esetén a fókusz a pajzsmirigy üregében található.
A pajzsmirigy sérülései egyértelmű határokkal rendelkező szövete egy részének növekedése formájában sok emberben jelennek meg, nemétől és életkorától függetlenül. Az endokrinológusok azonban a csomópontok kialakulásának számos fő okát azonosítják.
Hipogén csomó kialakulását provokáló tényezők:
- A mirigy egyik lebenyének vérellátása megsértése.
- A pajzsmirigy erek görcsének folyamata.
- kedvezőtlen környezet és az ökológia.
- Deficit.
- Állandó stressz és elhúzódó depresszió.
- Akut és krónikus gyulladásos folyamatok a pajzsmirigyben.
- A test hormonális hátterének rendellenességei.
- A test mérgezése vegyi anyagokkal.
- Kemoterápiás vagy sugárterápiás kurzus.
- Örök hajlam.
Ezenkívül a hypoechoicus csomópont megnövekedése bizonyos pajzsmirigy patológiák jele lehet, például:
- Jellemző ciszta
- gennyes
- Malignus és jóindulatú daganatok.
- Cisztás rostos adenoma.
A pajzsmirigy szerkezetének megváltozása és a csomópontok kialakulása negatívan befolyásolja a személy általános állapotát, és oncopatológiához vezethet.
Ezért nem halaszthatja el az orvos konzultációját, amikor a csomópont jelenlétének első tünetei megjelennek. Ide tartoznak:
- Állandó.
- Általános rossz közérzet.
![]()
- Légzési nehézség.
- Fájdalom nyeléskor jelentkezik.
- Instabil pszicho-érzelmi állapot.
- Emésztési zavarok.
- Izomfájdalom.
Tünetek az űrlap futtatásakor:
- A méhnyak megnagyobbodása jelentősen.
- A nyak elülső része megváltozik.
- A hang fokozatosan megváltozik, rekedté válik.
- A nyak térfogata növekszik.
- A torokcsomó állandó érzése.
- Szívdobogás.
- Fokozott izzadás.
A csomópontok kialakulásának első jelei a súly éles csökkenésében, a súlyos száraz bőrben és a végtagok állandó hideg- vagy hőérzetében nyilvánulnak meg.
A hipoechois csomók megjelenése és enyhe növekedése szinte tünetmentes. A jelek akkor jelennek meg, amikor a csomópont mérete meghaladja a 3 cm-t, ez egy eléggé elhanyagolt forma, amelyet nehéz kezelni.
A daganatok jelenléte a világ népességének 4–6% -ánál figyelhető meg. Az endokrinológusok egyértelműen azonosítják azokat az embercsoportokat, amelyeknél fokozódott a pajzsmirigy hipoechois csomóinak megnövekedett kockázata. Ide tartoznak:
- Gyermekek és serdülők 12 év alatt.
- Nők bármely életkorban, különösen a menopauza alatt.
- Az időskorúak.
Ennek az elválasztásnak a alapja a hormonális háttér instabilitása, amely a pajzsmirigy különféle patológiájának kialakulásához vezethet.
A hypoechoicus csomók jelenléte nagyon gyakran a rosszindulatú daganatok jele. Ezen túlmenően nőkben ezek növekedése a reproduktív rendszer súlyos kóros állapotához vezethet, mint például a korai menopauza és a meddőség. Ezért vigyázzon egészségére, és rendszeresen ellenőrizze az orvosokat.
A pajzsmirigy hipoekóniás csomópontja: diagnózis, kezelés, megelőzés
A pajzsmirigy gördülő formációit a szerv ultrahang vizsgálatával lehet kimutatni. Ezenkívül tapintáskor is tapintható, de a pontos méretek, alak és határok meghatározása csak ultrahanggal lehetséges.
- angiográfia
- pneograph
- Számítógépes tomográfia és MRI
- Szcintigráfia vagy radioizotóp vizsgálat
- Finom tű biopszia
- A csomópont szöveteinek és tartalmának citológiai és szövettani vizsgálata
- Általános laboratóriumi vizsgálatok
- Pajzsmirigyhormonok vérvizsgálata
A kutatás és az elemzés megbízhatóságának növelése érdekében a diagnózis előtt mindenkinek be kell tartania a következő szabályokat:
- Elkerülni.
- Kizárja az erős fizikai erőfeszítést.
- Figyelmeztesse orvosát olyan gyógyszerek szedéséről, amelyek hatással vannak a pajzsmirigyre.
- Ezenkívül néhány tanulmányhoz be kell tartania egy bizonyos diétát, vagy üres hasán kell eltöltenie.
Az eredmények alapján átfogó felmérés, az endokrinológus pontos diagnózist készít és specifikus kezelést ír elő. A terápiás módszert szigorúan egyénileg választják meg. Ez megfelel a csomópont méretének, szöveteinek módosulásának, minden kapcsolódó patológiának és általános állapot egészség.
A kezelés fő módszerei
Ha 10 mm-nél kisebb csomópontokat észlelnek, az orvosok rendszeres vizsgálatot és megfigyelést javasolnak. Ilyen esetekben gyakran megfigyelhetőek a daganatok ön-felszívódása.
Kis méretű csomóponttal és a hormonális rendellenességek diagnosztizálásával előírták a konzervatív terápiát. A pajzsmirigyhormonok jódtartalmú gyógyszerekkel kombinált szedéséből áll. A kezelés alatt a gyógyszereket és az adagokat a további elemzések eredményei szerint módosítják. Az egyidejű gyulladás kiküszöbölésére antibiotikumok sorát írják elő. A fájdalom és gyulladás enyhítésére spazmolitikumokat alkalmaznak, olyan gyógyszereket, amelyek kompatibilisek a jódtartalmú gyógyszerekkel.

A csomó sebészi eltávolítását a hypoechoicus csomópont jelentős méretével jelzik, amelyben a szomszédos szervek összenyomódnak. A pajzsmirigy minimális mechanikai károsodása érdekében, műtéti kezeléssel, a szkleroterápiát alkalmazzák.
A rosszindulatú daganatok kezelésére sugárterhelés, kemoterápia és műtét készül. Többszörös sérülések esetén, nodularis képződményekkel, pajzsmirigy reszekciót hajtanak végre. A sérült területet teljesen eltávolítják.
A sikeres kezelés után rendszeresen endokrinológuson kell átvizsgálni és ellenőrizni a hormonszintet. Ez megakadályozza a visszaesés kialakulását.
A pajzsmirigy hipoechois csomójának kezelése nagyon összetett és időigényes folyamat. Ezért jobb a pajzsmirigy nodularis daganatainak kialakulásának megelőzése. Ehhez be kell tartania az orvos ajánlásait, és be kell tartania a pajzsmirigybetegségek kóros betegségeinek megelőzését.
A hipoeokoid csomók kialakulásának megakadályozására szolgáló fő prevenciós intézkedések:
- Egészséges, kiegyensúlyozott étrend.
- Rendszeres, kivitelezhető fizikai aktivitás.
- A dúsított ételek felvétele az étrendbe.
- Csökkent a pszichoemocionális terhelés.
- Kálium-jodit tartalmazó vitamin-ásványi komplexek fogadása.
Különös figyelmet kell fordítani a terhesség és szoptatás, valamint a gyermekek megelőzésére. Ezen egyszerű szabályok betartásával jelentősen csökkentheti a pajzsmirigy daganatainak valószínűségét.
Hypoechoicus pajzsmirigy csomó a nagyon jele súlyos patológiák a testben. Különösen veszélyes, mivel a szervben való jelenlétének tünetei a későbbi szakaszokban jelentkeznek. Ez jelentősen bonyolítja a kezelést és csökkenti a kezelés hatékonyságát. Ezért az első tünetnél az endokrinológust azonnal meg kell vizsgálni.
A pajzsmirigy hipoekóniás csomópontját ultrahang segítségével detektáljuk a vizsgálat során. A hipoechoikus képződés mérete lehet több milliméter vagy annál nagyobb. a teljes vizsgálat klinikai diagnózist készítve a szakember feltárja az oktatás következetességének mértékét és a testben kialakuló lehetséges patológiákat.
Az endokrin betegségek patogenezisének tanulmányozásában a klinikai laboratóriumi módszerek és tesztek fő szerepet kapnak. Az azonosított hypoechoicus képződmény a test következő rendellenességeinek jeleként szolgálhat:
Az ultrahanggal kimutatott daganatok lehetővé teszik a beteg további vizsgálatát. Az ultrahangvizsgálat önmagában nem diagnózis..
A pajzsmirigy ultrahang diagnosztizálása
Az ultrahangvizsgálati eljárás modern fejlesztése lehetővé teszi még tapinthatatlan csomópontok, vagyis a legkisebb daganatok megtalálását a szerv szöveteiben. Ugyanakkor az ultrahang csak a diagnosztikai módszerek egyike, adatai nem adnak indokot az orvosnak a pontos diagnózis felállításához. Az orvosnak el kell írnia egy mélyebb vizsgálatot.
Az ultrahang lehetővé teszi az orvos számára, hogy feltételezzen heterogén struktúrák jelenlétét a szerv szövetében, amelyeket izokeogén, anechoic, hypoechoic és hyperechoic csoportokra osztanak a sűrűségtől függően.
Az ehogenitás a szervszövetek azon képessége, hogy visszatükrözzék vagy továbbítsák az ultrahanghullámokat. Az orvos azt vizuálisan határozza meg, az echogram alapján - a szervszövetek megjelenítését, miután az ultrahanghullám átjutott rajtuk.
Az ultrahangos szkenner kijelzőjén a szürkeárnyalatos üzemmód tükröződik. A hanghullámot, amely teljesen átjutott a szervszöveten, egyenletesen szürke színűvé kell tenni, de ha a hullám sűrű vagy vizes szerkezet formájában akadályba ütközik, az echogram áramkimaradása vagy éppen ellenkezőleg, világosabb részei láthatóvá válnak a képernyőn.
A zárványok elemzése az ultrahangkép alapján
Az echogram ultrahangvizsgálat eredménye. A kezelõ orvos ezt figyelembe veszi a zárványok - csomópontok jelenléte szempontjából. Az egyes mutatók egyike sem használható megbízhatóan a csomópontok természetének és a jóindulatú vagy rosszindulatúságokra vonatkozó következtetések értékelésére.
Az oktatás típusának átfogó elemzése hat jellemzőt tartalmaz:
- a szövet szerkezetének ehogenitása;
- daganatok formája;
- a daganatok határai;
- cisztás üregek;
- hyperechoic zárványok;
- érrendszeri zárványok.
A szövetek echostruktúrája
A helyek sűrűségét echostruktúra jellemzi. Elvégzésében ultrahang vizsgálat észlelhető az ehogenitás. Az ultrahang tulajdonsága, hogy szabadon átjut a szöveteken.
Azokon a helyeken, ahol daganatos neoplazmák vannak - csomópontok -, az ultrahang visszatükröződik. Eközben a monitoron ez a folyamat szürke színben jelenik meg. Az ehogenitásnak négy típusa van:
- Hypoechogenitás - sűrű, nem celluláris képződmények felhalmozódása. Ez jellemző a nodularis és diffúz patológiára. Úgy néz ki, mint egy sötét folt, tiszta vagy homályos szegéllyel.
- Az anokódusos (hidrofil) helyek olyan csomópontok, amelyek elsősorban nedvességet tartalmaznak, ami jó vezetőként szolgál. Az érintett szektorok elsötétülnek.
- A hiperachogenitás a nagy hangpermeabilitással rendelkező szegmensek kombinációja, amely a képernyőn fényes területnek tűnik, mint a többi. Ez kapcsolódik a kötőszövet elterjedéséhez vagy a kalcium-sók lerakódásához.
- Izoekogenitás - az egészséges szervet jellemzi. A képernyő egyenletes, szürke színű. Az endokrinológusnak ki kell értékelnie a beteg ultrahangképét, meg kell vizsgálnia a csomópontok szerkezetét és a kiegészítő ehogenitás jelenlétét.
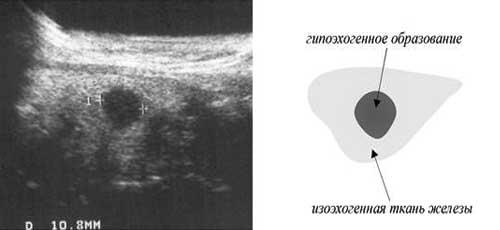
A hypoechoic perem mind a rosszindulatú, mind a jóindulatú nodularis formációkban jelen van. Ez a perinodularis erek tömörülése, amely a jóindulatú csomópontok lassú növekedése miatt következik be. A perem olyan részként ábrázolható, amely nem tükrözi az ultrahanghullámokat a csomópont és a környező mirigyszövet közötti határon.
Úgy gondolják, hogy a pajzsmirigy hipoechois csomópontja homályos kontúrokkal rosszindulatú képződményre utalhat. A daganatok határai világosan vagy homályosan felvázolhatók.
A pajzsmirigy hypoechoicus csomópontja, tiszta kontúrral, a csomópont felületén található sok apró csomó képe. A pajzsmirigyszövetbe behatoló rosszindulatú csomókban homályos, szaggatott szegély lehetséges.
Tünetek és kezelés
Egyidejűleg több tünet észlelése esetén kötelező a szakember elutazása.
A jellegzetes jelek között, amelyek általában hipoeoicitással találhatók, a következők:
- a felső végtagok remegése;
- rendszeres nyomásnövelés;
- gyengeség először az ébredés után;
- fejfájás;
- a memória gyengülése, a figyelemelterelés megjelenése;
- idegi kimerültség és depresszió;
- hirtelen súly ugrások;
- túlzott izzadás, a túlmelegedés elleni védettség;
- menstruációs rendellenességek.
Ha homályos kontúrokkal rendelkező hypoechoicus pajzsmirigyet észlelnek, további vizsgálatot írnak elő a beteg számára, amelyet követően a terápiát választják.
Ha nincs patológia, az alany ultrahang-ellenőrzést igényel. A pajzsmirigyproblémákkal küzdő betegek a betegség differenciáldiagnosztikáját veszik át.

A hipoechoikus képződmények patológiai formái
A rendszer megsértésének jellemzőinek azonosítása érdekében számos további ellenőrzést hajtanak végre:
- pajzsmirigy biopszia;
- vérvizsgálat.
A vizsgálati adatok kézhezvétele után az orvos kiértékeli az immunológiai paramétereket és a pajzsmirigy funkcionális állapotát. További vizsgálat elvégzésével az orvosnak először ki kell zárnia a rosszindulatú betegségek kialakulását. 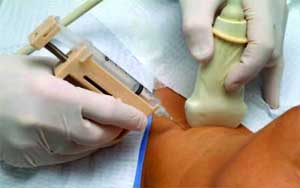
Ehhez elvégzik a pajzsmirigy finom tűvel történő aspirációs biopsziáját (TAB). A tűt egy problémás helyre helyezzük, ahonnan a tartalom egy része származik, meghatározzuk, vannak-e rosszindulatú sejtek a képződésben.
terápia
A patológiától függően megfelelő kezelést írnak elő, amely többféle lehet:
- Az azonosított hypoechoicus képződmény - megváltozott tüszők - 1 cm-es méretűek, nem kezelhetők. Az ilyen ciszták akkor oldódnak meg, amikor a megfelelő jódtartalmú étrendet írják elő. Ha jód hosszú ideig nem volt elegendő, majd hirtelen belépett a testbe (tenger gyümölcseivel, jódos sóval vagy tengeri kelkékkel), a pajzsmirigy megpróbálja a jövőben készletezni, ez a tüszők kialakulásához vezet, 3 mm-ig. Kombinálva a tüszők csomót képeznek.
- A 4-10 mm vastag gombos formációkat jódtartalmú és hormonális készítményekkel kezeljük. A terápia során vérvizsgálatot végeznek a pajzsmirigyhormonok tartalmáról és a pajzsmirigy szövete ultrahang ellenőrzéséről.
- Gyulladás esetén az orvos antibiotikumokat ír fel.
- A műtéti beavatkozás kritikus proliferáció esetén lehetséges, amikor a hatalmas méret nem teszi lehetővé más szervek megfelelő működését.
A pajzsmirigy jóindulatú csomópontjai nyugodtan néznek ki, pánik nélkül. Csak a szakember felügyeletét igényli, figyelemmel kíséri a hipoechoikus inklúzió állapotát.
A csomópontok időtartama
Az idősebb, sok éven át csomópontú embereknek esélyük van arra, hogy különféle tényezők hatására „kikerülnek az irányítástól” és önmagukban növekvő mennyiségű pajzsmirigyhormonot termelnek, és kialakul az úgynevezett funkcionális autonómia.
A beteg életkorától és a csomópontok méretétől függően különféle kezelési lehetőségek vannak erre a patológiára, ha szükséges, a kezelőorvos elmondja róla.
Pajzsmirigy nodularis megelőzése
A test kiegyensúlyozott munkája és a hormonok előállítása a normában nem fog kudarcot okozni, és nem vezet daganatos betegségek kialakulásához a pajzsmirigyben. Ennek az állapotnak a eléréséhez a helyes életmódot kell vezetni, amely magában foglalja egészséges táplálkozás, rendszeres pihenés, teljes nyolc órás alvás, a stressz hiánya a munkahelyen és a családban.
A pajzsmirigy rendellenességekre hajlamos kockázati csoportok a leendő anyák, a csecsemők. Felírták további jódkészítményeket és egy speciális étrendet.
E kicsi szerv működése olyan hormontermeléssel jár, amely befolyásolja az egész bioszisztéma megfelelő működését.
Miután felfedezte a betegséget, ne feledje, hogy a szervben okozott kóros folyamatok visszafordíthatók a megfelelő gyógyszeres kezeléssel, ideértve a hormonális spektrumot is.
A pajzsmirigy hipoekóniás csomópontját a pajzsmirigy ultrahang vizsgálatának eredményeként derítjük fel. A laboratóriumi vizsgálatok mellett az ultrahang fontos módszer a mirigy rendellenességeinek diagnosztizálására. A hipoekogenitást (az ultrahang átvitelének képességét) csak az esetek 2-4% -ában fedezték fel.
Mi ez?
Ha a pajzsmirigy (pajzsmirigy) ultrahanggal végzett sonológusa hangsúlyozza, hogy a szerv csökkentett akusztikus sűrűsége (hipoeoicitás), akkor ez azt jelenti, hogy a szövetekben olyan képződés van kialakítva, amelyek kevésbé sűrűek, mint a környező szövetek. Ez a leírás jelezheti:
- ciszták
- folyadékkal töltött oktatás;
- érrendszer kialakulása;
- rosszindulatú daganatok.
A ciszták és a csomók hipoechoikusak lehetnek - fókuszos formációk a pajzsmirigyben. A csomópontok 4-8-szor gyakrabban fordulnak elő nőkben, az életkorral nő a képződmények száma. A hipoechoikus szerkezeteket a népesség 4-7% -ában találják, ezek többsége jóindulatú. A pajzsmirigyrák kevésbé gyakori. Az ultrahangvizsgálat az ehogenitás mellett az alábbiakat veszi figyelembe:
- körvonalak;
- szövet szerkezete;
- szemcsézettség;
- szöveti vérellátás;
- fókuszbeli változások megléte vagy hiánya.
Az egyértelmű oktatás jóindulatú. Ha a csomópont homályos kontúrokkal rendelkezik, jelölje ki további elemzés - a tartalom szövettani és citológiai vizsgálata, pl a homályos kontúr és a hipoeoicitás rosszindulatú folyamatra utal. De az esetek 10–12% -ában a rosszindulatú struktúráknak világos határok lehetnek.
![]()
A hipoechoikus szerkezeteket a népesség 4-7% -ában találják, ezek többsége jóindulatú.
A hipoechoikus csomókban megnövekedett véráramlás kimutatható. A jóindulatú oktatás diagnosztikus jele a véráramláshoz, sebességéhez, bőségéhez és lokalizációjához kapcsolódik.
A hypoechoicus daganatok lehetnek egy vagy több. Ha a szerkezet hormonokat termel, akkor autonóm toxikus csomópontnak hívják. Vannak nyugodt, nem hormontermelő struktúrák is.
A hipoechoikus csomópont nem mondat vagy diagnózis, hanem csak leírás.
A szövet csökkent akusztikus sűrűsége a tüszők és pajzsmirigy sejtek pusztulását, a szövetek degenerációját és a kapszula megtöltését folyadékkal és elpusztult sejtekkel jelzi.
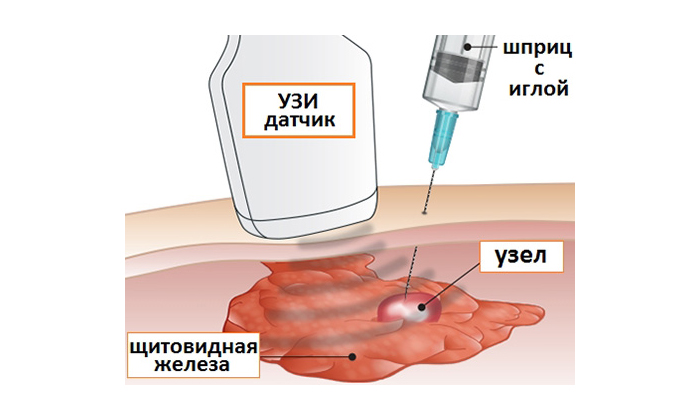
Ha homályos kontúrú csomópont van, további elemzést írnak elő - a tartalom szövettani és citológiai vizsgálatát.
A megjelenés okai
A pajzsmirigy fokális hipoechoikus képződéseinek fő oka a genetikai hajlam. Az örökletes kromoszóma rendellenességek hátterében a csomópontok kialakulása:
- keringési rendellenességek a mirigy bármelyik lebenyében;
- hangsúlyozni;
- csökkent immunitás;
- expozíció mérgező anyagokkal;
- rossz szokások;
- trauma;
- jódhiány;
- a radioaktív elemek hatása;
- autoimmun patológiák;
- krónikus gyulladásos betegségek;
- hipofízis adenoma;
- bizonyos gyógyszereknek való kitettség.
A hipoechois csomók megjelenésének egyik tényezője az életkorhoz kapcsolódó hormonális rendellenességek.

Hypoechoicus csomók tünetei
A pajzsmirigy hipoechoikus fókuszerkezete lassan halad előre, anélkül, hogy a fejlõdés kezdetén kellemetlenséget és tüneteket okozna. A méret növekedésével vizuálisan meghatározzák őket a nyak elején, és nyomást gyakorolnak a szomszédos erekre és a légcsőre, ami:
- „csomó” érzés a torokban;
- karcos;
- nyelési nehézség;
- fájdalom tapintással.
- szívdobogás;
- izzadás;
- remegő végtagok;
- éles hangulatváltozás;
- izgalom, ingerlékenység;
- magas vérnyomás;
- légszomj
- izomgyengeség;
- a szexuális funkció megsértése;
- meddőség;
- exophthalmus.
A pajzsmirigy vaszkularizációjának jeleit (további erek megjelenése) a következő tünetek kísérik:
- hidegrázás érzése, függetlenül a külső hőmérséklettől;
- gyakori megfázás;
- izmok és ízületek fájdalma;
- száraz bőr;
- törékeny körmök, elvékonyodás és hajhullás;
- az arc duzzanata;
- hormonális és szexuális diszfunkció;
- súlycsökkenés vagy növekedés;
- memóriaproblémák
- éles hangulatváltozás;
- depresszió, ingerlékenység;
- hyperhidrosis;
- álmatlanság;
- diszpeptikus rendellenességek;
- menstruációs rendellenességek;
- csökkent libidó.
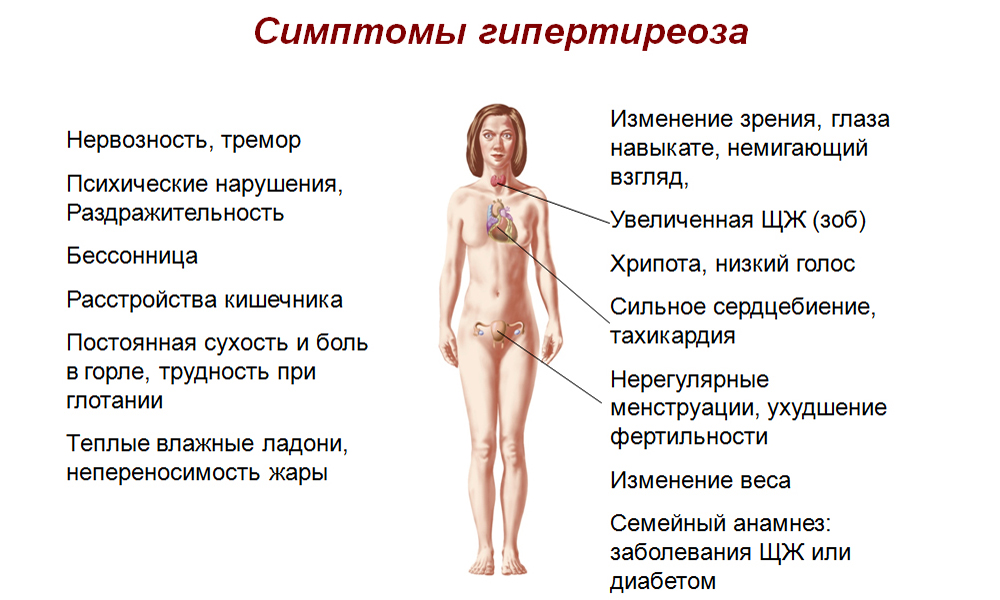
Vaszkularizációval az erek a bőr alatt láthatóak, a vér pulzációja láthatóvá válik.
A korai észlelés nehézségeit „nyugodt” és kicsi képződmények képviselik, amelyeket csak véletlenül lehet észlelni. Gyermekekben a hypoechoicus daganatok növekedése nem mindig jelzi a patológia előrehaladását.
diagnosztika
Ha csökkent akusztikus sűrűségű struktúrát észlelnek, az endokrinológus kinevezi laboratóriumi vizsgálatok. Ha a hormonok normálisak, akkor hat hónappal később egy második ultrahang szükséges. Vizuálisan értékelje a hypoechoicus neoplazma méretét és előrehaladását, körvonalait.
A pajzsmirigy patológiás képződéseinek diagnosztizálására a finom tűvel végzett aspirációs biopsziával nyert biomaterjal citológiai és szövettani vizsgálatát végzik. A következő elemzéseket végezzük:
- pajzsmirigyhormon-koncentráció meghatározása;
- a hormonok perifériás hatását tükröző minták;
- a pajzsmirigy különféle összetevői elleni antitestek kimutatása;
- a mirigy funkcionális aktivitásának meghatározása.

Módszerek a mirigy anatómiai és morfológiai szerkezetének megjelenítésére:
- MRI és CT;
- szcintigráfia.
Ultrahangos vizsgálat során értékelje:
- Szerkezetét. Heterogén szerkezet A pajzsmirigy a gyulladásos folyamatban fordul elő, amely a csökkent immunitás hátterében alakul ki. A patológia előrehaladása hipoeoicitás kialakulásához vezet.
- A kontúrok tisztasága.
- A hipoechoikus csomópont mérete.
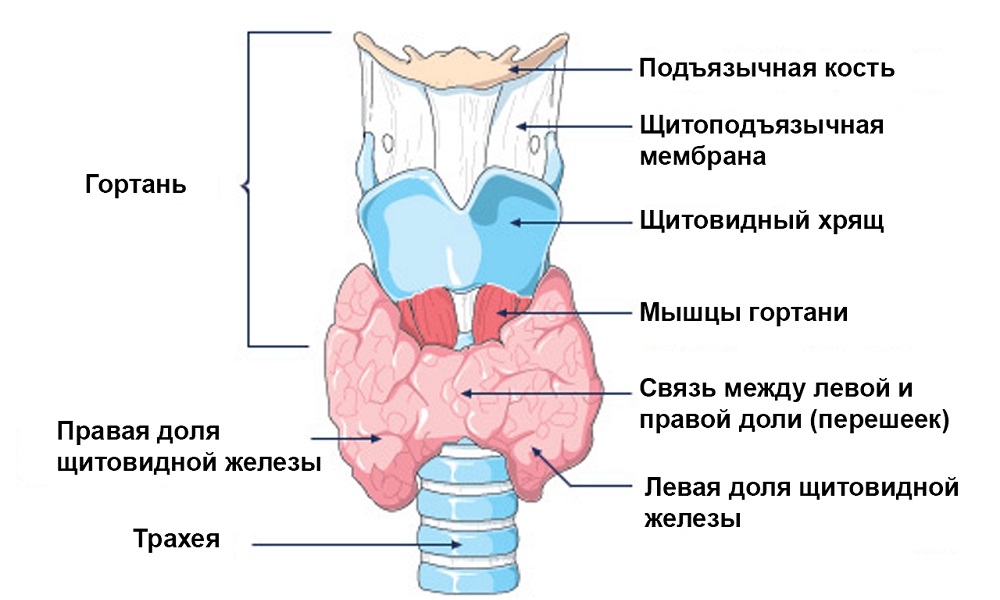
A vizsgálat indikációi
A vizsgálat indikációi a következők:
- hipoechoikus szerkezet, amelynek mérete meghaladja az 1 cm-t;
- a beteg életkora kevesebb, mint 14 és több, mint 70 év;
- kemoterápia vagy sugárterápia;
- pajzsmirigy patológia közeli rokonokban;
- tapintásos indukció;
- gyorsan növekvő hipoechoikus képződés;
- megnagyobbodott regionális nyirokcsomók;
- a szomszédos szövetekkel és szerkezetekkel olvadt mozdulatlan daganatok;
- hyperthyreosis megnyilvánulása.
A felsorolt \u200b\u200btünetek akkor fordulhatnak elő, ha a csomó rosszindulatú.
TAB diagnosztika
Finomtűs aspirációs biopsziát (TAB) javasolnak a hipoeokus csomó degenerációjának feltételezett feltételezésére, a dinamikus megfigyelés során az 5 mm-nél nagyobb képződés növekedésére. A tűvel ellátott fecskendőket, amelyek átmérője 23 G, használják a biomatermék gyűjtésére. Az érzéstelenítés nem szükséges, csak fokozott bőrérzékenység esetén alkalmazzon lidokain alapú krémet. Az eljárás 10-15 percig tart.
A TAB olyan módszer, amely nagyfokú bizalommal megerősítheti vagy megcáfolhatja a pajzsmirigyrák diagnózisát. A diagnózis célja a hypoechoicus neoplazma tartalmának celluláris összetételének meghatározása. A rendellenes szerkezetű sejtek számának növekedése a rosszindulatú folyamat előrehaladását jelzi.
Hogyan kell kezelni a hipoechoikus csomót?
A hipoechois csomók kezelési stratégiája a következőktől függ:
- méretük;
- mennyiség;
- a tünetek súlyossága;
- malignitás kockázata.
Ha a csomópont egy és kicsi méretűHa nincsenek kifejezett tünetek, akkor konzervatív terápiát kell felírni, és a hipoechoikus szerkezet állapotát rendszeresen ellenőrizni kell. A várakozási időszak alatt gyógynövény vagy alternatív kezelés alkalmazható fenntartó kezelésként.
Ha nagy (1 cm-től) vagy több hypoechoic képződést észlelnek, akkor műtéti beavatkozásra van szükség.
orvostudomány
Hypoechoicus képződmények kezelésére a diffúz, nodularis goiter kezelésében alkalmazott gyógyszereket használják:
- levotiroxin-nátrium, amely megakadályozza a csomó növekedését;
- tirosztatikumok - Tiamazole, Espa-Karb, Propitsil;
- jódkészítmények - jodomarin, jódkészlet, jódmérleg.

Alternatív kezelés
A patológia progressziójának megakadályozására a hagyományos orvoslás recepteit használják.
Fehér cinquefoil főzet és infúzió megakadályozza a hypoechoicus daganatok növekedését. Autonóm toxikus daganatok kezelésére európai zyuznik infúziót és főzetét használják. A Napar, a növényi levél és a közös kagylóhéj elősegítik a pajzsmirigy növekedését, megakadályozzák a toxikus tüneteket.
A lófestéssel normalizálják a pajzsmirigy működését. Tulajdonságai hasonlóak az L-tiroxin hatásához, és a növényből származó főzet ugyanazokra a javallatokra szolgál.
A friss vagy szárított thallus moszat nagy mennyiségű jódot tartalmaz szerves formában, ami megkönnyíti a szervezet felszívódását. Ezért a tengeri moszat értékes forrása a természetes jódnak.
kilátás
A hipoekogén pajzsmirigy csomók megjelenésének előrejelzése alakjától függ. A megfelelő terápiával járó jóindulatú képződmények teljes mértékben gyógyíthatók.
A rosszindulatú daganatok korai észlelésével és a metasztázisok hiányával az esetek 70% -ában valószínűsíthető kedvező prognózis.
megelőzés
A hypoechoicus daganatok kialakulásának megelőzése és számának növelése érdekében a következőkre van szükség:
- rendszeresen fogyasztanak jódot tartalmazó termékeket vagy készítményeket az életkorral összefüggő élettani igényeknek megfelelő mennyiségben;
- a rossz szokások kiküszöbölése - dohányzás, alkoholfogyasztás;
- kerülje a közvetlen napfény hosszantartó kitettségét;
- megakadályozzák a pajzsmirigy sérülését és a mirigy fizikoterápiáját;
- vegyen be vitamin-ásványi anyag komplexeket, amelyek elősegítik a jód felszívódását és javítják a pajzsmirigy működését.
 A pajzsmirigybetegség megelőzése érdekében rendszeresen olyan termékeket vagy készítményeket kell használni, amelyek jódot tartalmaznak az élettani életkorhoz kapcsolódó igényeknek megfelelő mennyiségben.
A pajzsmirigybetegség megelőzése érdekében rendszeresen olyan termékeket vagy készítményeket kell használni, amelyek jódot tartalmaznak az élettani életkorhoz kapcsolódó igényeknek megfelelő mennyiségben.
Az életkorral összefüggő betegek és a genetikai hajlamú személyeknek évente ultrahang vizsgálatot kell végezniük. Ha hipoechoikus csomópontokat észlelnek, a betegnek hathavonta ultrahang vizsgálatot kell végeznie.
