La deuxième échographie planifiée du fœtus est effectuée au deuxième trimestre (après environ 24 semaines de grossesse). Il fait face à d'importants défis médicaux. Le premier d'entre eux est l'étude de la structure corporelle d'un bébé en développement. De plus, l'échographie du fœtus au cours du deuxième trimestre vous permet de déterminer les anomalies et les maladies existantes.
Moment de la deuxième échographie
La deuxième échographie est réalisée pendant la période de 20 à 24 semaines de grossesse. Le deuxième trimestre est le moment où le développement du fœtus a atteint un niveau qui nous permet d'évaluer sa croissance et son état avec une meilleure qualité. Au deuxième trimestre, il est encore possible d'interrompre une grossesse avec des pertes minimales pour la mère, si le fœtus présente des pathologies incompatibles avec la vie.
Au deuxième trimestre de la grossesse, le fœtus est déjà suffisamment développé. À l'échographie, vous pouvez voir des écarts par rapport à la norme et à la pathologie, donc l'étude en ce moment est obligatoireSelon les indications, la deuxième échographie peut être attribuée à une période antérieure (jusqu'à 20 semaines). Il est conseillé d'effectuer une deuxième deuxième échographie pour les femmes enceintes, dont l'âge a atteint le tournant de 35 ans. De plus, il convient d'accélérer la répétition de la procédure en cas de troubles hormonaux dans le corps de la mère (un changement par rapport aux normes de teneur en estradiol, hCG, etc.).
Combien de temps l'étude peut-elle être répétée en cas de résultat douteux ? Un obstétricien-gynécologue menant une grossesse peut ordonner un examen supplémentaire après 1-2 semaines. L'échographie est une procédure sûre et peut être effectuée aussi souvent que nécessaire.
Pourquoi la deuxième échographie est-elle effectuée ?
Au deuxième trimestre, lors de la deuxième échographie, la taille du fœtus est adaptée à l'âge gestationnel. L'état du placenta, du fœtus, du cordon ombilical et la quantité de liquide amniotique sont évalués. La deuxième échographie prévue vise à exclure les pathologies du développement de l'enfant dans l'utérus:
- une augmentation de la taille des ventricules du cerveau;
- anomalies génétiques;
- pyéloectasie;
- défauts du myocarde et de l'aorte;
- pathologie des os du crâne;
- retard de développement;
- anomalies du cordon ombilical.
 La deuxième échographie planifiée permet d'identifier des pathologies génétiques, un développement anormal du crâne ou du cerveau fœtal, ainsi que des anomalies du myocarde et de l'aorte
La deuxième échographie planifiée permet d'identifier des pathologies génétiques, un développement anormal du crâne ou du cerveau fœtal, ainsi que des anomalies du myocarde et de l'aorte Indicateurs foetométriques du fœtus
Lors de la deuxième échographie prévue (au IIe trimestre), une fœtométrie est effectuée, c'est-à-dire la détermination de sa taille, qui sera informative pour évaluer l'état du degré du bébé. Les résultats sont comparés à l'âge gestationnel calculé en fonction du dernier saignement menstruel. La fétométrie consiste à déterminer :
- circonférence abdominale;
- taille bipariétale de la tête fœtale ;
- taille frontale-occipitale;
- circonférence de la tête;
- la longueur des os tubulaires.
Au deuxième trimestre, la deuxième échographie du fœtus a lieu (à 20-24 semaines) - l'une des procédures les plus importantes, car c'est au cours de cette période que les anomalies du développement se manifestent. Les données obtenues sont comparées aux indicateurs normatifs moyens.
Les normes fétométriques moyennes pour le trimestre II sont indiquées dans le tableau :
| Terme, semaine | Taille bipariétale, mm | Taille frontale-occipitale, mm | Circonférence abdominale, mm | Longueur du fémur, mm | Longueur humérus, mm |
|---|---|---|---|---|---|
| 13 | 24 | - | 69 | 9 | - |
| 14 | 27 | - | 78 | 13 | - |
| 15 | 31 | 39 | 90 | 17 | 17 |
| 16 | 34 | 45 | 102 | 21 | 21 |
| 17 | 38 | 50 | 112 | 25 | 23 |
| 18 | 43 | 53 | 124 | 30 | 27 |
| 19 | 47 | 57 | 134 | 33 | 30 |
| 20 | 50 | 62 | 144 | 35 | 33 |
| 21 | 53 | 65 | 157 | 37 | 35 |
| 22 | 57 | 69 | 169 | 40 | 36 |
| 23 | 60 | 72 | 181 | 42 | 40 |
| 24 | 63 | 76 | 193 | 45 | 42 |
| 25 | 66 | 79 | 206 | 48 | 44 |
| 26 | 69 | 83 | 217 | 49 | 47 |
| 27 | 73 | 87 | 229 | 52 | 49 |
Échographie des structures cérébrales et du crâne fœtal
Tout d'abord, ils examinent les structures cérébrales du bébé. L'étude commence par déterminer la taille de la tête, puis les éléments suivants sont étudiés:
- grands hémisphères;
- ventricules latéraux;
- Char;
- cervelet;
- buttes visuelles.
Tout d'abord, le médecin examine le cerveau du bébé dans l'utérus à la recherche d'une ventriculomégalie. Un écart par rapport à la norme peut être à la fois une pathologie indépendante et des symptômes de certaines anomalies génétiques, et consiste en une augmentation des ventricules de plus de 10 mm.
La partie faciale du crâne est examinée, les paramètres du profil, les orbites et les os du nez sont évalués pour l'hypoplasie. Cela permet de détecter des anomalies : des anomalies dans le développement des os, qui peuvent être le signe d'anomalies chromosomiques (diminution de la taille des os, lissage des traits de la partie faciale du crâne).
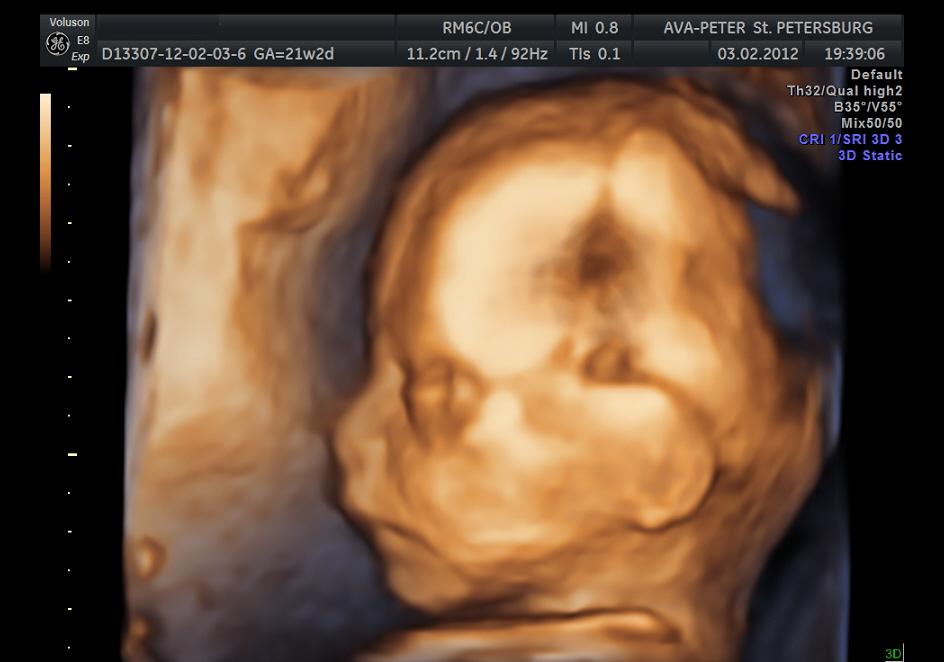
 L'échographie au deuxième trimestre permet au médecin de visualiser en détail la structure du crâne et le développement des os du visage, ainsi que d'analyser l'état du cerveau, la conformité des indicateurs avec les normes
L'échographie au deuxième trimestre permet au médecin de visualiser en détail la structure du crâne et le développement des os du visage, ainsi que d'analyser l'état du cerveau, la conformité des indicateurs avec les normes Structures internes du fœtus avec échographie
Ensuite, la colonne vertébrale est soigneusement examinée, elle est scannée à la fois longitudinalement et transversalement. Le déchiffrement des données vous permet d'établir le taux de développement ou la présence de hernies, de fusion pathologique des os de la colonne vertébrale ou de scission, qui s'accompagne souvent d'anomalies dans le développement de la moelle épinière.
Le déchiffrement par ultrasons des poumons permet d'établir la présence de kystes, de liquide libre dans la cavité pleurale, de tumeurs d'étiologies diverses et de leurs tailles. Une scintigraphie cardiaque est réalisée afin d'identifier les malformations myocardiques congénitales : prolapsus valvulaire, intégrité des cloisons (interventriculaire, interauriculaire). Les paramètres du myocarde, son emplacement, le nombre de chambres, la présence et l'emplacement anatomiquement correct des vaisseaux qui assurent la circulation sanguine, ainsi que l'état du péricarde sont évalués.
Lors de l'examen des organes abdominaux, déterminez l'emplacement, la taille et la présence même du tractus gastro-intestinal. Une augmentation / diminution du liquide de refroidissement pendant la fœtométrie indique indirectement un processus pathologique dans la cavité abdominale (hernie, accumulation de liquide, augmentation de la taille du foie et de la rate, etc.).
Structures de service du fœtus à l'échographie : placenta
Le développement d'un enfant dans l'utérus dépend directement de l'état de certaines structures de son corps. Par conséquent, en plus de clarifier l'état du bébé, ils analysent également l'état des structures environnantes qui lui fournissent une nutrition et une croissance normale:
- placenta;
- cordon ombilical;
- liquide amniotique.
Il existe plusieurs paramètres par lesquels ces structures sont étudiées et pour lesquelles des normes existent (lieu d'attache, structure, épaisseur et maturité). Le site de fixation du placenta est étudié afin de :
- détecter un attachement incorrect ;
- surveiller le développement du placenta;
- contrôle par ultrasons dans la période de la 27e à la 28e semaine;
- résoudre le problème de la résolution rapide de la grossesse.
Options pathologiques pour la fixation du placenta :
- Central - le placenta chevauche complètement l'orifice interne du col de l'utérus. Cette position rend l'accouchement naturel impossible.
- Bas - Le placenta est très proche du pharynx, mais ne le chevauche pas.
- Marginal - le placenta est attaché dans le segment inférieur de l'utérus et capture le bord du pharynx cervical.
- Latéral - le placenta est partiellement attaché dans le segment inférieur et atteint le bord du pharynx cervical.
 En plus du développement du bébé lui-même, le médecin diagnostique également le développement correct des tissus du placenta, sa position et sa taille
En plus du développement du bébé lui-même, le médecin diagnostique également le développement correct des tissus du placenta, sa position et sa taille Ensuite, la structure du placenta est évaluée. Normalement, le placenta doit avoir une structure homogène, sans inclusions étrangères, pétéchies, etc. Ensuite, la maturité du placenta est évaluée. Il y a 4 stades de maturité, qui passent normalement séquentiellement l'un dans l'autre :
- Stade 0 - de 0 à 30 semaines;
- 1ère étape - de 27 à 36 semaines;
- 2ème étape - de 34 à 39 semaines;
- 3ème étape - après la 36ème semaine.
Un indicateur important de l'état du placenta est son épaisseur. Les taux pour l'épaisseur du placenta hebdomadaire sont indiqués dans le tableau ci-dessous. Si, lors du décodage des données de recherche, l'épaisseur du placenta diffère de manière significative des normes moyennes, cela peut être le signe d'une infection intra-utérine, du développement d'une sensibilisation Rh, ainsi que d'un signe d'un manque de nutriments dans le corps en développement du enfant.
| Terme, semaine | Épaisseur placenta, mm | Limites de la norme, mm |
|---|---|---|
| 14 | 16,85 | 12,4-22,0 |
| 15 | 17,7 | 13,1-23,1 |
| 16 | 18,55 | 13,8-24,3 |
| 17 | 19,4 | 14,5-25,3 |
| 18 | 20,26 | 15,2-26,4 |
| 19 | 21,11 | 16,0-27,5 |
| 20 | 21,98 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34,0 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,6 | 28,2-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
Évaluation de l'état du cordon ombilical, du liquide amniotique et du col de l'utérus
Le cordon ombilical assure la connexion entre le fœtus et le corps de la mère. Une échographie est effectuée pour déterminer le nombre de vaisseaux du cordon ombilical. Normalement, ce sont 3 gros vaisseaux (2 artériels et 1 veineux). En tant qu'anomalie du développement, le cordon ombilical avec 2 vaisseaux (une veine et une artère) est souvent retrouvé. Cette condition nécessite une surveillance échographique et une gestion prudente de la grossesse.
La quantité de liquide amniotique est évaluée à l'aide d'un indice spécial. Son décodage indique que si la valeur de l'indice est inférieure à 2 centimètres, alors la condition est classée comme oligohydramnios. Si la valeur de l'indice dépasse 8 centimètres, il s'agit d'un polyhydramnios. L'hydramnios est un signe caractéristique d'infection intra-utérine.
De plus, un point obligatoire de l'étude est l'examen du canal cervical, sa longueur est déterminée (en tant que signe diagnostique de la menace d'un échec de la grossesse). Les appendices sont examinés pour les kystes, les parois utérines. S'il y a une césarienne dans l'histoire obstétricale, l'état du tissu cicatriciel est évalué.
