ट्रांसवजाइनल अल्ट्रासाउंड महिला श्रोणि अंगों की जांच के लिए सबसे प्रभावी अल्ट्रासाउंड विधियों में से एक है। यह निदान स्त्री रोग संबंधी अभ्यास, मूत्रविज्ञान, प्रसूति में व्यापक रूप से उपयोग किया जाता है। यह एक सुरक्षित और अत्यधिक जानकारीपूर्ण अध्ययन है, आप असीमित संख्या में बार ले सकते हैं। इंट्रावागिनल (इंट्रावैजिनल) निदान करते समय, एक योनि सेंसर (ट्रांसड्यूसर) का उपयोग किया जाता है।
प्रसूति-स्त्री रोग विशेषज्ञ, अल्ट्रासाउंड। येरखान। K.P: अध्ययन के तहत अंगों के लिए सेंसर के निकटतम स्थान के कारण, पेट की दीवार की तुलना में ट्रांसवजाइनल अल्ट्रासाउंड अधिक जानकारीपूर्ण है। इसका उपयोग पैल्विक अंगों के निदान और गतिशील अवलोकन के लिए किया जाता है और प्रत्येक मामले में सबसे सही निर्णय लेने में मदद करता है। .
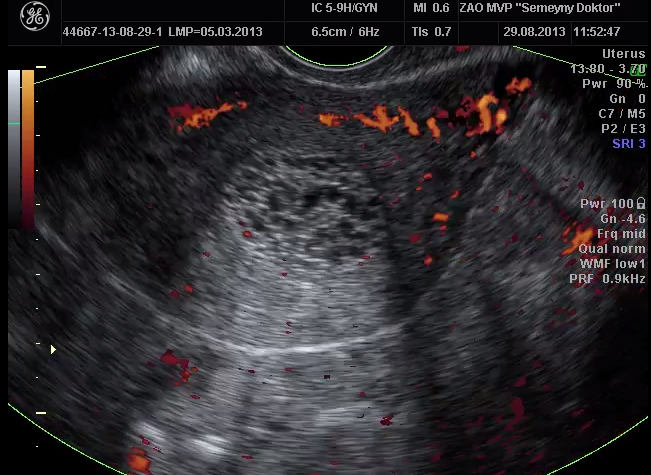
इस इकोग्राफिक ट्रांसवजाइनल रिसर्च मेथड के साथ, गर्भाशय पर विचार किया जाता है, इसका आकार, संरचना, फाइब्रॉएड जैसे गठन की उपस्थिति या अनुपस्थिति, एडिनोमायोसिस के लक्षण। एंडोमेट्रियल पॉलीप्स का भी निदान किया जाता है, जो किसी भी तरह से प्रकट नहीं हो सकता है और इस समय रोगी को परेशान नहीं करता है, लेकिन इससे गंभीर परिणाम हो सकते हैं, जैसे कि गर्भाशय रक्तस्राव, बांझपन या घातक अध: पतन।
इसके अलावा, योनि अल्ट्रासाउंड के दौरान, अंडाशय के आकार और संरचना, रोम की संख्या और आकार, कार्यात्मक अल्सर, एंडोमेट्रियोसिस सिस्ट, डर्मोइड और अन्य प्रकार के अल्सर जैसे फोकल संरचनाओं का आकलन करना संभव है।
पैल्विक अल्ट्रासाउंड कब दिखाया जाता है?
ट्रांसवजाइनल अल्ट्रासाउंड (टीवी अल्ट्रासाउंड) पैल्विक अंगों के संदिग्ध रोगों, आपातकालीन स्थितियों (एक्टोपिक गर्भावस्था) और डायनेमिक्स में प्राप्त उपचार की निगरानी के लिए किया जाता है। निम्नलिखित लक्षणों के लिए एक इंट्रावागिनल अल्ट्रासाउंड निर्धारित किया गया है:
इसके अलावा, योनि संवेदक के साथ अल्ट्रासाउंड तब किया जाता है जब:
- अस्थानिक गर्भावस्था;
- अल्पकालिक गर्भावस्था;
- बांझपन;
- गर्भनिरोधक लेना;
- भड़काऊ स्त्रीरोग संबंधी रोग;
- इन विट्रो फर्टिलाइजेशन (आईवीएफ);
- मूत्र संबंधी रोग;
- बायोप्सी के दौरान सुई डालना।
अंतर्गर्भाशयी परीक्षा के लिए मतभेद
यह अल्ट्रासाउंड विधि कुंवारी लड़कियों पर नहीं की जाती है, इस मामले में एक वैकल्पिक शोध पद्धति श्रोणि अंगों का ट्रांसएब्डॉमिनल अल्ट्रासाउंड या ट्रांसरेक्टल अल्ट्रासाउंड (मलाशय के माध्यम से) हो सकती है।
टीवी अल्ट्रासाउंड का उपयोग करके किन विकृतियों का पता लगाया जा सकता है
ट्रांसवजाइनल अल्ट्रासाउंड (टीवी अल्ट्रासाउंड) गर्भावस्था की विकृति का निदान करने के लिए गर्भाशय, उपांगों की जांच करने में मदद करता है। इस प्रक्रिया के माध्यम से, आप प्रारंभिक अवस्था में अधिकांश रोगों का निदान कर सकते हैं:
- अस्थानिक गर्भावस्था;
- एडनेक्सल सिस्ट;
- गर्भाशय म्योमा;
- एंडोमेट्रियोसिस;
- सिस्टिक स्किड;
- श्रोणि में द्रव;
- फैलोपियन ट्यूब में द्रव या मवाद;
- अंडाशयी कैंसर;
- ट्यूमर;
- सौम्य और घातक;
- उपांगों की भड़काऊ प्रक्रियाएं।
एक इंट्रावागिनल परीक्षा की तैयारी
ट्रांसवजाइनल अल्ट्रासाउंड (TVUS) से गुजरने से पहले किसी विशेष तैयारी की आवश्यकता नहीं होती है। पेट की जांच की तरह मूत्राशय को भरना आवश्यक नहीं है। यही है, अल्ट्रासाउंड परीक्षा से पहले मूत्राशय को खाली करना बेहतर होता है। यदि रोगी ने एक घंटे से अधिक समय तक पेशाब नहीं किया है, तो डॉक्टर उसे बाथरूम जाने के लिए कह सकते हैं। एक अपवाद गर्भावस्था के दौरान अनुप्रस्थ अल्ट्रासाउंड है (12 सप्ताह तक)।इस मामले में, मूत्राशय थोड़ा भरा होना चाहिए।
तैयारी उन महिलाओं के लिए आवश्यक है जिन्हें गैस बनने की संभावना अधिक होती है। उनके मामले में, कुछ दिनों के लिए आहार निर्धारित किया जाता है। सभी गैस बनाने वाले उत्पादों को बाहर रखा गया है: कच्चे फल, सब्जियां, खट्टा-दूध, फलियां, आटा, कार्बोनेटेड पेय आदि। अध्ययन से एक दिन पहले, डॉक्टर एंटरोसॉर्बेंट्स लिख सकते हैं।
प्रक्रिया प्रक्रिया
शोस्तक IV: श्रोणि अंगों की अल्ट्रासाउंड परीक्षा एक बहुत ही गंभीर क्षेत्र है, क्योंकि इसमें बड़ी संख्या में रोग संबंधी स्थितियां शामिल हैं जिनके लिए निदान की आवश्यकता होती है
ट्रांसवजाइनल अल्ट्रासाउंड दर्द रहित है। रोगी कार्यालय में प्रवेश करता है। नीचे कमर तक कपड़े उतारता है। आपके पास एक चादर होनी चाहिए, जो सोफे पर रखी हो। महिला अपनी पीठ पर एक स्थिति लेती है, उसके पैर घुटनों पर मुड़े हुए होते हैं और अलग फैल जाते हैं।
इस समय, डॉक्टर ट्रांसड्यूसर पर एक स्वच्छ कंडोम डालता है, एक विशेष जेल की थोड़ी मात्रा लगाता है। योनि परीक्षा के लिए जांच लगभग 3 सेमी व्यास वाली एक छड़ है, जिसकी लंबाई लगभग 12 सेमी है। उनके पास अक्सर एक बेवेल हैंडल और एक चैनल होता है जिसमें आवश्यक होने पर बायोप्सी सुई डाली जाती है।
डॉक्टर धीरे से तैयार प्रोब को योनि में डालते हैं। समय-समय पर, वह पेट के कुछ हिस्सों पर दबाव डाल सकता है, पैल्विक अंगों को बेहतर ढंग से देखने के लिए स्थिति बदलने के लिए कह सकता है। यदि किसी महिला की योनि में भड़काऊ प्रक्रियाएं नहीं होती हैं, तो इससे उसे कोई असुविधा नहीं होती है। लगभग पूरे अध्ययन में 20 मिनट लगते हैं। अल्ट्रासाउंड जांच पूरी होने के बाद महिला सामान्य जीवन जी सकती है। उसे किसी प्रतिबंध का पालन करने की आवश्यकता नहीं है। यदि अनुप्रस्थ अल्ट्रासाउंड सही ढंग से किया जाता है, तो कोई जटिलता नहीं हो सकती है।
मासिक धर्म चक्र के किस दिन TVUS करें
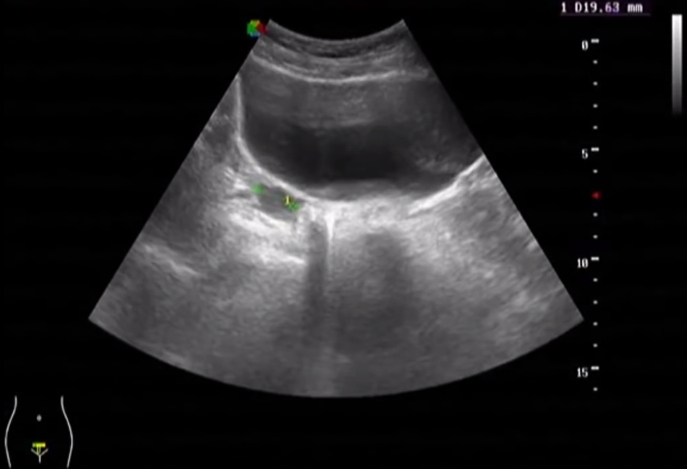
अल्ट्रासाउंड फोटो चक्र के मध्य में एक प्रीओवुलेटरी डोमिनेंट ओवॉइड फॉलिकल (ओव्यूलेशन के लिए तैयार) दिखाता है
प्रक्रिया की अवधि उन कारणों पर निर्भर करती है जिनके लिए छोटे श्रोणि का एक अनुप्रस्थ अल्ट्रासाउंड निर्धारित किया जाता है। मासिक धर्म की समाप्ति (चक्र के 5-7 दिन) के अगले दिन, चक्र की शुरुआत में जननांग अंगों की जांच सबसे अच्छी होती है।
लेकिन चक्र के 12 दिनों के बाद नहीं। एंडोमेट्रियोसिस के साथ, चक्र के दूसरे चरण में अल्ट्रासाउंड किया जाना चाहिए। यदि आपको यह देखने की आवश्यकता है कि कूप कैसे परिपक्व होता है और उपांगों के काम का मूल्यांकन करता है, तो यह गतिशीलता में सबसे अच्छा किया जाता है। फिर TVUS को 8-10, फिर 15-16 और मासिक धर्म चक्र के 22-24 दिनों के लिए निर्धारित किया जाता है। आपातकालीन स्थितियों में (रक्तस्राव, अस्थानिक गर्भावस्था), डॉक्टर द्वारा निर्धारित किए जाने पर परीक्षा की जानी चाहिए।
परिणामों की व्याख्या करना
पैल्विक अंगों का एक ट्रांसवजाइनल अल्ट्रासाउंड करते समय, विशेषज्ञ निम्नलिखित मानदंडों को देखता है:
गर्भाशय पैरामीटर:
- पद। अंग पूर्व की ओर झुका हुआ है (एन्टेफ्लेक्सियो)। विकल्प जब गर्भाशय पीछे की ओर झुका हुआ होता है (रेट्रोफ्लेक्सियो) भी आदर्श का एक प्रकार है। लेकिन यह स्पष्ट करने योग्य है कि इस स्थिति से गर्भवती होना मुश्किल हो सकता है।
- गर्भाशय की आकृति सामान्य रूप से सम और स्पष्ट होती है। गर्भाशय या आसपास के ऊतकों की मांसपेशियों की दीवार की भड़काऊ प्रक्रियाओं के दौरान आकृति की अनियमितता होती है। उनकी अस्पष्टता एक सौम्य या घातक ट्यूमर की बात करती है।
- आयाम: लंबाई - 70 मिमी, चौड़ाई - 60 मिमी, व्यास - 40 मिमी। यदि वे सामान्य से अधिक हैं, तो गर्भावस्था, फाइब्रॉएड और घातक प्रक्रियाओं पर संदेह किया जा सकता है। यदि कम - "शिशु गर्भाशय।"
- दीवारों की संरचना सजातीय है, यदि विषम है, तो यह ट्यूमर के घाव का संकेत हो सकता है।
- आंतरिक परत (एंडोमेट्रियम) की मोटाई: मासिक धर्म चक्र के तीसरे-चौथे दिन - बहुत छोटा, क्योंकि यह केवल ठीक हो रहा है; 5-7 दिनों तक - 3-6 मिमी; 11-14 दिनों पर - 8-15 मिमी; 15-19 - 10-16 मिमी के दिन; मासिक धर्म की शुरुआत से पहले - 10-20 मिमी।
- एक स्वस्थ रोगी में गुहा सजातीय होती है, किनारे स्पष्ट और सम होते हैं। विषम और फजी आकृति एंडोमेट्रैटिस का संकेत देती है। Hyperechoic संरचनाओं को पॉलीप्स, मायोमैटस नोड्स, ट्यूमर द्वारा दर्शाया जा सकता है।
गर्भाशय ग्रीवा:
- आयाम: लंबाई - 3-4 सेमी; पूर्वकाल-पश्च आकार - 2.5-3 मिमी।
- स्वस्थ महिलाओं में संरचना सजातीय है।
- ग्रीवा नहर का व्यास 2-3 मिमी है, जो सजातीय बलगम से भरा है। यदि आयाम बड़े हैं और इकोस्ट्रक्चर विषम है, तो यह एक भड़काऊ प्रक्रिया को इंगित करता है।
एक स्वस्थ रोगी में चक्र के 13-15वें दिन गर्भाशय के पीछे बहुत कम मात्रा में मुक्त द्रव उपलब्ध होता है। अन्य सभी दिनों में यह सूजन का संकेत है।
डिम्बग्रंथि पैरामीटर:
- उपांगों के आयाम: चौड़ाई - 25 मिमी; लंबाई - 30 मिमी; मोटाई - 15 मिमी। यदि आयाम संकेत से बड़े हैं, तो यह उपांगों (एडनेक्सिटिस) या पॉलीसिस्टोसिस में भड़काऊ प्रक्रियाओं को इंगित करता है।
- उपांगों की आकृति स्पष्ट और असमान है (कूपों की परिपक्वता के कारण)।
- फाइब्रोसिस के न्यूनतम क्षेत्रों के साथ संरचना सजातीय है। यदि वे बड़े हैं, तो यह भड़काऊ प्रक्रियाओं को इंगित करता है।
- चक्र के मध्य में, एक कूप का आकार 20 मिमी तक होता है, यदि यह 25 मिमी से अधिक होता है, तो यह कूपिक पुटी है।
फैलोपियन ट्यूब आमतौर पर खराब दिखाई देती हैं या बिल्कुल दिखाई नहीं देती हैं। यदि उनकी कल्पना की जा सकती है (देखें) - यह एक अस्थानिक गर्भावस्था या एक भड़काऊ प्रक्रिया को इंगित करता है। कभी-कभी महिलाएं इस सवाल में रुचि रखती हैं कि टीवी पेल्विक अल्ट्रासाउंड से क्या जोखिम पैदा होते हैं। इस प्रकार के निदान का शरीर पर कोई हानिकारक प्रभाव नहीं पड़ता है। प्रक्रिया पूरी तरह से हानिरहित है, इसमें कोई मतभेद नहीं है और विशेष प्रशिक्षण की आवश्यकता नहीं है।
